INSM1在甲状腺髓样癌病理诊断中的意义
王雪寒,郑燕军,王小双,刘 琰,蔡永萍
甲状腺髓样癌(medullary thyroid carcinoma, MTC)是一种起源于甲状腺滤泡旁细胞(C细胞)的神经内分泌肿瘤,占甲状腺恶性肿瘤的1%~2%,而病死率在甲状腺癌中超过14%[1-2]。MTC临床表现隐匿,易发生颈部淋巴结转移,晚期患者手术及放、化疗效果有限,预后较差[3],因此,早发现、早确诊可有效降低患者病死率。现阶段,MTC的诊断主要根据组织学及免疫组化标记,如Syn、CgA、降钙素(calcitonin, CT)和CEA[4],但这些指标的灵敏度和特异度不够理想。近期研究表明,INSM1在多种神经内分泌肿瘤中有较高的诊断价值,而在MTC中的报道较少。本文旨在通过免疫组化检测INSM1在MTC和与其组织学具有重叠、易混淆的甲状腺肿瘤中的表达情况,并与传统MTC标志物进行比较,以明确INSM1在MTC病理诊断中的价值。
1 材料与方法
1.1 临床资料收集2019年1月~2022年6月安徽医科大学第一附属医院和安徽医科大学附属宿州医院术后病理确诊的甲状腺肿瘤共计53例,包括28例MTC(实验组)和25例形态上与MTC具有重叠的其他甲状腺肿瘤(包括透明变梁状肿瘤6例、低分化癌16例、梭形细胞乳头状癌2例和甲状腺内副神经节瘤1例)(对照组)。28例MTC患者年龄42~69岁,中位年龄56岁,其中男性11例,女性17例;25例对照组患者年龄35~81岁,中位年龄59岁,其中男性9例,女性16例。所有标本均行HE染色,并由2位高年资病理医师经HE切片及免疫组化染色明确诊断。
1.2 主要试剂鼠抗人单克隆抗体INSM1(sc-271408)购自Santa Cruz公司;Syn、CgA、CT和CEA抗体购自北京中杉金桥公司;免疫组化染色EnVision两步法试剂盒购自福州迈新公司。
1.3 免疫组化免疫组化染色采用EnVision两步法,INSM1抗体稀释浓度为1 ∶200,Syn、CgA、CT和CEA抗体为即用型抗体。操作步骤按照试剂盒说明书进行。用PBS代替一抗作为阴性对照。
1.4 结果判断INSM1阳性定位于细胞核,Syn、CgA、CT和CEA阳性定位于细胞质。采用半定量积分法对阳性细胞所占百分率和肿瘤细胞染色强度进行判断。(1)染色细胞百分率:选择着色热点区域,在光镜高倍(×400)下随机选取10个视野,计算阳性细胞率(阳性瘤细胞数/总瘤细胞数)×100%,无阳性细胞为0分,阳性细胞数占1%~5%为1分,6%~10%为2分,11%~50%为3分,≥51%为4分。(2)染色强度:无阳性着色为0分,浅黄色为1分,棕黄色为2分,棕褐色为3分。将两项得分相乘作为最终评分:0~2分为阴性,3~12分为阳性。
1.5 统计学分析采用SPSS 23.0软件进行统计学分析,使用χ2检验及Fisher确切概率法进行统计分析,P<0.05为差异有统计学意义。
2 结果
2.1 MTC和对照甲状腺癌中INSM1的表达在28例MTC中,绝大部分形态呈典型的梁状、巢团状或岛状排列(图1A),瘤细胞圆形、卵圆形,细胞核大小较一致,胞质淡染,常有淀粉样物沉积,少数病例呈梭形细胞型、小细胞型、副神经节瘤样等亚型。INSM1阳性定位于细胞核,阳性率为96.4%(27/28),即灵敏度为96.4%,其中25例(92.6%,25/27)阳性细胞比例≥51%,染色强度呈中等至强阳性(图1B),肿瘤内其他细胞及物质(包括残存的滤泡胶质、淀粉样物及坏死组织等)为阴性,背景干净,易于判读。在25例对照组中,INSM1多呈阴性,如透明变梁状肿瘤(图1C、D)、甲状腺低分化癌(图1E、F)、梭形细胞乳头状癌(图1G、H),仅在1例副神经节瘤中阳性(图1I、J),阳性率为4.0%(1/25),即特异度为96.0%。INSM1在实验组(96.4%)中的阳性率显著高于对照组(4.0%)(P<0.05)。
2.2 INSM1与传统MTC标志物在MTC中的灵敏度比较在28例MTC中,INSM1染色定位于细胞核,绝大部分病例阳性细胞比例≥51%,染色强度为中等至强阳性,背景其他细胞及物质阴性,易于判读(图2A);Syn(图2B)、CgA(图2C)、CT(图2D)和CEA(图2E)定位于细胞质,染色模式从弥漫到局灶,强弱程度不尽相同,甚至呈弱斑片状或小的点状胞质内着色,同时部分病例胞质着色可与背景淀粉样物、肿瘤性坏死及残存的滤泡胶质混杂,视化及量化存在一定的主观性,难以准确判读。INSM1、Syn、CgA、CT和CEA诊断MTC的灵敏度分别为96.4%、89.3%、71.4%、78.6%和96.4%。同时在6例CT阴性MTC中,INSM1均呈阳性,灵敏度较高。INSM1在MTC中的灵敏度与CEA一致,优于Syn和CT,与CgA相比差异有统计学意义(P<0.05,表1)。

图2 甲状腺髓样癌中INSM1、Syn、CgA、CT和CEA的表达,EnVison两步法:A.INSM1染色定位于细胞核,呈强阳性且背景干净;B.Syn染色定位于细胞质,局部着色且强弱不等,部分区域不着色;C.CgA染色定位于细胞质,着色区域为点状胞质内着色;D.CT染色定位于细胞质,局部着色,大部分区域不着色;E.CEA定位于细胞质,背景染色较重,肿瘤内淀粉样物及残存滤泡胶质均着色

表1 INSM1和传统标志物在甲状腺髓样癌中的灵敏度比较
2.3 INSM1与传统MTC标志物在对照组中的特异度比较在25例对照组中,INSM1仅在1例副神经节瘤中呈强阳性,显示了较高的特异度;而Syn、CgA、CT和CEA在多例低分化癌中表达,其中CEA阳性高达7例。INSM1、Syn、CgA、CT和CEA的特异度分别为96.0%、80.0%、84.0%、88.0%和72.0%。INSM1在对照组中的特异度优于Syn、CgA和CT,与CEA相比差异有统计学意义(P<0.05,表2)。
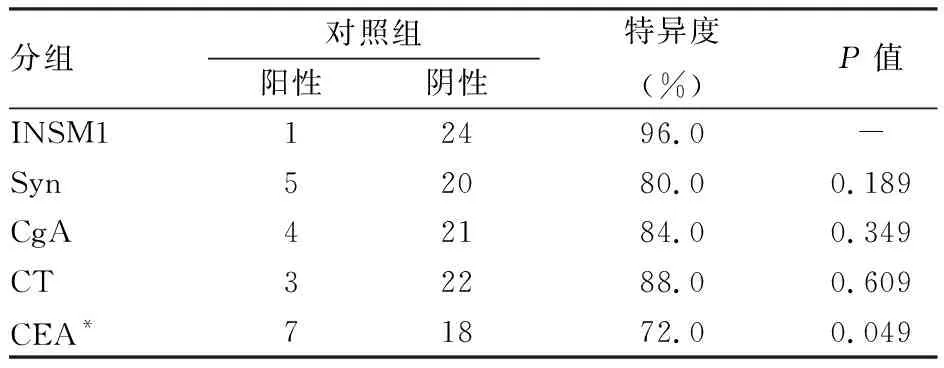
表2 INSM1与传统甲状腺髓样癌标志物在对照组中的特异度比较
3 讨论
MTC是一种罕见的甲状腺神经内分泌肿瘤,恶性程度高,易发生远处转移及局部扩散。临床很多MTC患者初次就诊时已经进展至局部晚期,传统的手术及放、化疗效果十分有限,病死率较高,早期及时、准确的诊断和治疗可有效延长患者生存期[3,5]。MTC组织学亚型繁多,包括乳头状型、梭形细胞型、小细胞型、透明细胞型、巨细胞型、嗜酸细胞型和副神经节瘤样等十余种,与多种甲状腺肿瘤形态均有重叠,尽管MTC可伴有特异的淀粉样物,但大部分病例很难发现,仅通过组织学无法诊断。临床工作中必须通过免疫组化辅助,常用的MTC标志物有CT、CEA、Syn和CgA等[4],现有标志物效果存在一定局限性,特异度和敏感度均不高,常需联合使用,加重了病理工作负荷和患者经济负担。此外,少数病例CEA、CT双阴性[6-7],又增加了MTC的诊断难度。因此,我们需要探索MTC中更加敏感、特异的诊断标志物。
近年研究发现,INSM1是一种具有C2H2锌指结构域的转录因子,最初是从胰岛素瘤减数杂交cDNA文库中分离出来的,人类和啮齿动物的表达谱显示,INSM1在胎儿大脑和发育中的神经内分泌系统中丰富,在成人组织中沉默、显著减少或限制表达[8-9]。随后的研究表明,INSM1在神经内分泌分化过程中作为重要的调节因子对神经内分泌器官的发育起重要作用,在神经内分泌肿瘤中表达非常特异,而在其他非神经内分泌肿瘤中几乎不表达[10]。近期研究发现,INSM1在多种器官神经内分泌肿瘤中高表达,包括肺、胰腺、胃肠道、头颈部、子宫颈及泌尿生殖系统等[11-18]。另有研究报道,Rooper等[15]发现INSM1在头颈部神经内分泌肿瘤中具有高度的灵敏度(99%)和特异度(97.6%),优于传统的神经内分泌标志物,并因此用作神经内分泌肿瘤诊断标志物,但INSM1在MTC中的研究非常有限。
本实验结果显示,INSM1在MTC中定位于细胞核,其中25例(92.6%,25/27)阳性细胞比例均≥51%,染色强度呈中等至强阳性,而传统的MTC标志物(Syn、CgA、CT和CEA)染色定位于细胞质,模式从弥漫到局灶,强弱程度不尽相同,甚至呈现弱斑片状或小的点状胞质内着色,有时难以观察,同时部分病例胞质的着色可与背景中淀粉样物、肿瘤性坏死及残存的滤泡胶质混杂,导致免疫反应评估不准确。相比胞质染色模式,核染色更清晰、稳定,同时背景干净,INSM1的染色模式比传统的MTC标志物更易于视化、量化和判读。WHO(2022版)甲状腺肿瘤新分类首次对MTC进行分级,依据病理性核分裂象、肿瘤坏死和Ki-67增殖指数分为高、低级别,将<5个有丝分裂/2 mm2且无坏死和Ki-67<5%归入低级别MTC,将至少具有以下3个特征之一:≥5个有丝分裂/2 mm2、坏死或Ki-67≥5%归入高级别MTC[19]。按照最新分级标准,本组28例MTC中,5例为高级别,23例为低级别,INSM1仅在1例低级别病例中呈阴性,其余病例均阳性,由此推测INSM1在MTC中的表达与肿瘤分级无确切相关性,这可能与本组样本数偏少有关。
本实验结果显示,在28例MTC中,与传统MTC标志物相比,INSM1仅在1例MTC中呈阴性(<5%肿瘤细胞核弱阳性)(该例MTC中CEA阳性,Syn、CT局灶阳性,临床血清CT和CEA均异常升高,术后降至正常,证实为髓样癌),特异度优于Syn和CT,与CgA相比差异有统计学意义(P<0.05),且在6例CT阴性MTC中INSM1均呈阳性,表现出较高的灵敏度。INSM1在25例对照组中,绝大部分肿瘤INSM1阴性,仅在1例副神经节瘤中呈阳性,而Syn、CgA、CT及CEA在多例低分化癌中阳性,其中CEA高达7例,表明与传统MTC标志物相比,INSM1具有较高的特异度。Seok等[4]也发现,INSM1在MTC中的灵敏度和特异度均较高,显著优于CgA,这与本实验结果一致。
值得注意的是,INSM1在MTC及副神经节瘤中均阳性,易出现诊断陷阱,但副神经节瘤内瘤细胞周围支持细胞特异性表达S-100和SOX-10,可与MTC鉴别。其他需要鉴别的肿瘤:(1)透明变梁状肿瘤:与MTC均可呈小梁状或“器官样”生长伴间质透明样变性,但透明变梁状肿瘤与正常组织间境界清楚,细胞呈短梭形或多角形,并垂直于小梁长轴排列,细胞核圆形、卵圆形,可见核内包涵体及核仁。免疫组化标记TG、TTF-1和Galectin-3阳性,Ki-67呈特征性的膜阳性,玻璃样透明变区PAS特殊染色呈阳性[20]。(2)甲状腺低分化癌:又称岛状癌,瘤细胞呈岛状、梁状及实性排列,可伴坏死,常含其他甲状腺癌(乳头状癌或滤泡癌等)成分,间质无淀粉样物[21]。免疫组化标记TTF-1、TG及PAX8等阳性,CT阴性。(3)梭形细胞乳头状癌:细胞呈梭形,形态温和,形态与MTC梭形细胞亚型极其相似,但其内可夹杂少量乳头状癌成分,无淀粉样物沉积,免疫组化表达CK、TTF-1等,不表达CT、CEA及神经内分泌标志物。
综上,INSM1在MTC诊断中的灵敏度和特异度较高,且为核阳性,易于判读,优于传统标志物,是一种优秀的新型神经内分泌标志物,值得推广、应用。

