喹诺酮类抗菌药对细菌性角膜炎模型大鼠的干预效果及作用机制
陈果 宋颖辉 王华
(湖南省人民医院 1眼视光中心,湖南 长沙 410000;2肝胆外科临床实验室)
细菌性角膜炎主要临床表现为眼部红肿、疼痛,视力水平下降,眼睑流泪、分泌物较多〔1,2〕。常见的诱发细菌性角膜炎的致病菌包括细球菌、假单胞菌、葡萄球菌等,细菌性角膜炎症状具有发病较急、病情进展较快、严重程度较高的特点〔3,4〕。细菌性角膜炎得不到及时治疗可能会发展为角膜组织穿孔,致使眼球组织萎缩〔5,6〕。近年来,伴随社会经济的不断进步,人们生活水平及压力不断升高,导致细菌性角膜炎的发病率呈现不断上升趋势,但目前对其有效的治疗方式还是以抗菌治疗为主〔7,8〕,本文通过建立细菌性角膜炎大鼠模型,探讨莫西沙星对其具体的干预效果。
1 材料与方法
1.1材料 选取30只SD健康雄性大鼠,由华兰生物工程股份有限公司提供,8~10月龄,平均(9.0±0.9)月龄;体重225~238 g,平均(231.8±5.2)g。在相对湿度50%~55%、温度(23.9±2.5)℃的环境中喂养1 w,光照12 h/d。
主要试剂:兔抗小鼠toll样受体(TLR)4抗体(艾美捷科技有限公司);大鼠核转录因子(NF)-κB p65抗体(武汉伊莱瑞特生物科技股份有限公司);小鼠抗大鼠白细胞介素(IL)-6、IL-1β抗体(北京汇智和源生物技术有限公司);兔抗大鼠肿瘤坏死因子(TNF)-α抗体(上海纽普生物科技有限公司);小鼠抗兔过氧化氢酶(CAT)抗体(上海博湖生物科技有限公司);小鼠抗大鼠丙二醛(MDA)抗体〔卡梅德生物科技(天津)有限公司〕;小鼠抗兔氧化型低密度脂蛋白(OX-LDL)抗体(上海瑞番生物科技有限公司)。
1.2方法
1.2.1建模及分组 30只大鼠中挑选10只不进行处理的大鼠作为正常组。其余20只建立细菌性角膜炎模型:选择大鼠左眼作为实验眼,建模前3 d使用氧氟沙星滴眼预防感染,3次/d。对大鼠进行麻醉处理,使用环钻于大鼠左眼角膜颞下方进行钻切,钻切深度至角膜组织1/3厚度位置,于切痕位置向大鼠角膜浅基质层内注射100 μl金黄色葡萄球菌,待大鼠直径2 mm层间水肿、混浊区域后使用氧氟沙星眼膏涂抹大鼠左眼。将20只细菌性角膜炎大鼠随机分为模型组、药物干预组各10只,药物干预组大鼠眼结膜下注射0.05 ml莫西沙星注射液,正常组、模型组大鼠眼结膜下注射等量蒸馏水,3组大鼠均连续干预14 d,观察效果。
1.2.2角膜溃疡面积、浸润深度、中央厚度检测 使用眼表活体共焦显微镜观察各组大鼠角膜溃疡面积、角膜浸润深度,使用超声角膜厚度测厚仪检测角膜中央厚度,并进行组间比较。
1.2.3标本采集、苏木素-伊红(HE)染色 所有大鼠干预结束后,取各组大鼠尾部静脉血2 ml,2 000 r/min离心处理15 min后分离上清液,在-80℃环境中保存待检。对各组大鼠采用颈椎脱臼法处死后,取各组大鼠角膜组织,固定在4%甲醛中,完全浸泡,于24 h后行常规石蜡包埋及连续切片。首先将切片烤干后进行脱蜡处理,之后顺序置入不同浓度的酒精中各复水3 min。使用苏木素染色15 min后清洗3次,使用盐酸酒精分化处理30 s,充分清洗之后使用1%伊红染色,使用酒精进行脱水处理后进行脱蜡处理,封片后使用显微镜进行观察,统计角膜炎症细胞计数。
1.2.4角膜炎症指数检测 角膜炎症指数评价项目包括病灶面积、病变深度两项。病灶面积:1分:病灶面积在角膜组织占比<25%;2分:病灶面积在角膜组织占比≥25%且<50%;3分:病灶面积在角膜组织占比≥50%且<75%;4分:病灶面积在角膜组织占比≥75%。病变深度:1分:虹膜、瞳孔清晰,角膜混浊程度较轻;2分:角膜组织较为混浊,通过病灶能够观察到虹膜、瞳孔;3分:角膜组织不透明,混浊不均匀;4分:角膜组织混浊致密且均匀。
1.2.5Western印迹检测TLR4、NF-κB p65相对表达量 提取50 μg蛋白,凝胶电泳、转膜,取膜,4℃下固定、封闭处理1 h,将一抗使用0.05%~0.10% TBST给予稀释(TLR4、NF-κB p65一抗为1∶1 000),4℃孵育过夜保存,之后使用0.05%~0.10% TBST洗膜,3次,每次为5 min,二抗被0.05%~0.10% TBST稀释(1∶10 000),摇动孵育时间为1 h,TBST连续洗膜3次,处理5 min。二氨基联苯胺(DAB)显色,定量分析蛋白表达情况。
1.2.6酶联免疫吸附试验检测IL-6、IL-1β、TNF-α水平 将待测血清标本置于室温后,先将血清样本放置于试管中,并采用稀释液进行稀释。在反应孔内将稀释好的55 μl标准品加入其中,于常温中进行100 min的孵育。使用洗涤液来进行洗涤3次,随后将50 μl的抗体工作液加入至其中,置于恒温环境中进行60 min的孵育。洗涤后加入120 μl的终止液,最终于450 nm波长出测定吸光度,绘制IL-6、IL-1β、TNF-α水平。
1.2.7散射比浊法检测CAT、MDA、OX-LDL水平 对提取的待测标本在凝固的过程中发生变化的散射光确定检测,在光探检测器为90°直角的单色光源中向血清样本加凝血激活剂,在样品凝块的过程中,散射光的强度会慢慢增加,当血清样本完全凝固后,光探测器会发生变化,会送到检测器上处理并且描出凝固曲线后检测CAT、MDA、OX-LDL水平变化。
1.3统计学处理 采用SPSS21.0软件进行F值检验、独立样本t检验。
2 结 果
2.1各组角膜组织病理学观察 如图1所示,正常组角膜组织上皮细胞排列整齐,结构完整,无炎性细胞浸润现象;模型组角膜组织上皮细胞排列较为杂乱,胶原纤维肿胀,炎性细胞浸润现象严重;药物干预组角膜组织胶原纤维排列较为整齐,炎性细胞浸润现象明显减轻。
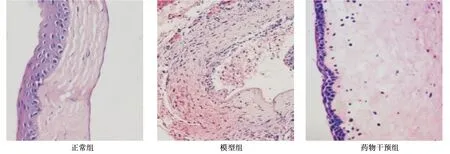
图1 各组角膜组织病理学观察(HE染色,×200)
2.2各组角膜溃疡面积、溃疡浸润深度、角膜中央厚度对比 如表1所示,与模型组比较,药物干预组角膜溃疡面积、溃疡浸润深度、角膜中央厚度降低,差异具有统计学意义(P<0.05)。
表1 各组角膜溃疡面积、溃疡浸润深度、角膜中央厚度、角膜炎症指数、炎症细胞密度及TLR4、NF-κB p65相对表达量对比
2.3各组角膜炎症指数、炎症细胞密度比较 如表1所示,与正常组比较,模型组、药物干预组角膜炎症指数、炎症细胞密度显著升高(P<0.05);与模型组比较,药物干预组角膜炎症指数、炎症细胞密度降低,差异具有统计学意义(P<0.05)。
2.4各组TLR4、NF-κB p65相对表达量对比 如表1、图2所示,与正常组比较,模型组、药物干预组TLR4、NF-κB p65相对表达量升高,差异具有统计学意义(P<0.05);与模型组比较,药物干预组TLR4、NF-κB p65表达降低,具有统计学差异(P<0.05)。
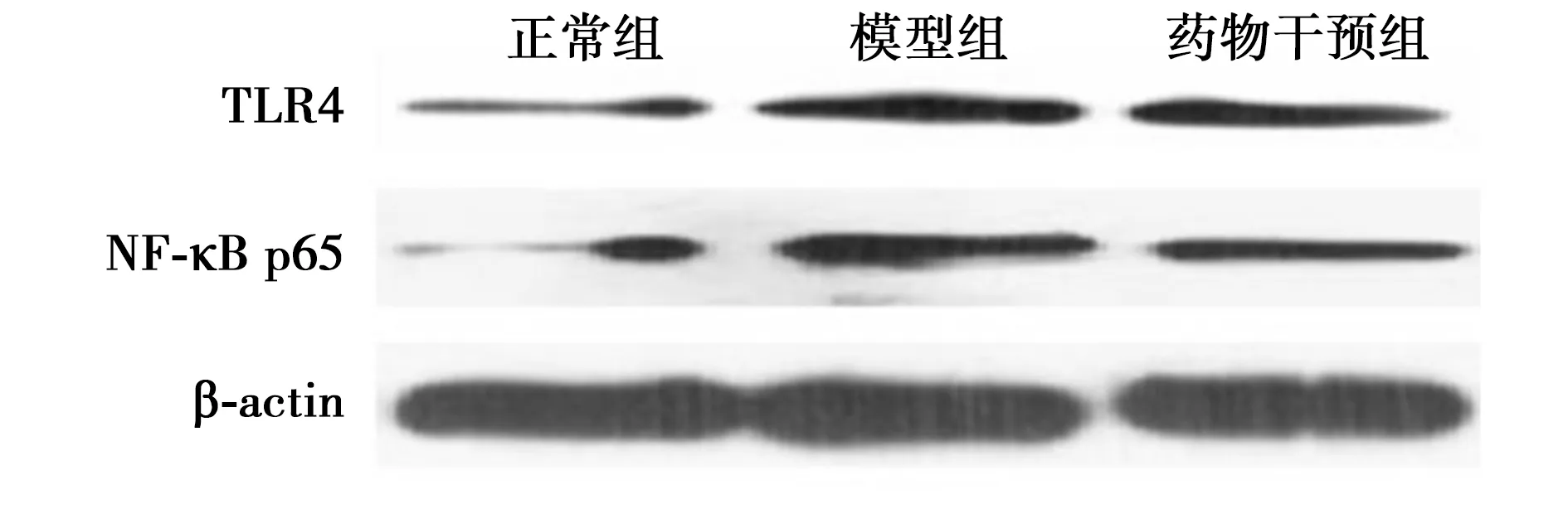
图2 各组TLR4、NF-κB p65表达
2.5各组IL-6、IL-1β、TNF-α水平比较 如表2所示,与正常组比较,模型组、药物干预组IL-6、IL-1β、TNF-α水平升高,差异具有统计学意义(P<0.05);与模型组比较,药物干预组IL-6、IL-1β、TNF-α水平降低,差异具有统计学意义(P<0.05)。
表2 各组IL-6、IL-1β、TNF-α水平比较
2.6各组CAT、MDA、OX-LDL水平比较 如表3所示,与正常组比较,模型组、药物干预组CAT水平降低,MDA、OX-LDL水平升高,差异具有统计学意义(P<0.05);与模型组比较,药物干预组CAT水平升高,MDA、OX-LDL水平降低,差异具有统计学意义(P<0.05)。
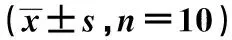
表3 各组CAT、MDA、OX-LDL水平比较
3 讨 论
随着目前临床糖皮质激素、抗生素等药物的滥用,克雷白杆菌、葡萄球菌、草绿色链球菌等细菌诱发的感染与日俱增,引起广大专家学者的关注。近年来,我国细菌性角膜炎症状发病率一直居高不下,据不完全统计,我国每年新增细菌性角膜炎病例数高达数十万〔9~11〕。临床常用的治疗细菌性角膜炎的手段为抗菌治疗〔12〕。喹诺酮类抗菌药是临床常用的抗菌药物,主要以细菌DNA为靶点,对革兰阴性菌具有较强的杀灭作用,莫西沙星为第四代喹诺酮类抗菌药,具有抗菌谱广、抗菌能力强的特点〔13~15〕。
细菌性角膜炎作为一种眼部细菌感染性疾病,主要表现为角膜组织溃疡性病变〔16〕。本研究结果说明,使用莫西沙星进行干预,能够促进大鼠角膜组织溃疡修复,改善细菌性角膜炎大鼠角膜组织厚度。细菌性角膜炎与角膜组织炎症反应密切相关〔17〕,本研究结果显示,使用喹诺酮类抗菌药莫西沙星对细菌性角膜炎大鼠进行干预,大鼠角膜炎症指数、炎症细胞密度显著降低,出现这一研究结果的原因可能是因为使用莫西沙星进行干预调控炎症通路。
TLR4/NF-κB信号通路参与机体炎症反应、细胞凋亡等病理过程〔18,19〕。本研究结果说明,使用喹诺酮类抗菌药莫西沙星进行干预能够调控TLR4/NF-κB信号通路蛋白表达,减轻下游炎症因子水平,减轻细菌性角膜炎大鼠角膜组织炎症反应,从而发挥干预效果。
有研究表明,角膜炎症状的发生发展伴随着角膜组织氧化应激损伤。减轻氧化应激损伤是治疗角膜炎症状严重程度的关键〔20,21〕。CAT、MDA、OX-LDL是临床较为常用的评价机体抗氧化能力的指标。本研究结果说明使用喹诺酮类抗菌药莫西沙星能够有效缓解氧化应激损伤程度,干预效果较好。
综上,使用喹诺酮类抗菌药莫西沙星对细菌性角膜炎模型大鼠进行干预,能够促进大鼠角膜组织溃疡修复,减轻大鼠角膜组织炎症反应,从而减轻细菌性角膜炎大鼠角膜组织氧化应激损伤,其功能可能与调控TLR4/NF-κB信号通路及下游炎症因子水平有关。

