子宫肌瘤患者术后感染的影响因素及其对术后感染的预测价值
董函青,刘建会,王艺曌
(开封市妇产医院 感染防控科,河南 开封 475000)
子宫肌瘤为女性常见的生殖器官良性肿瘤,多发于30~50岁群体,据统计其发病率达20%~25%,影响患者生命健康[1]。现阶段,临床主要采用外科手术剔除方式治疗子宫肌瘤,可有效改善临床症状,但因手术应激、免疫反应等原因,其术后感染发生率较高,影响手术治疗效果,延缓术后康复进程[2]。近年,如何防治子宫肌瘤术后感染成为临床研究重点,为减少术后感染发生,需综合考虑多方面因素,明确其发生风险;具体、针对性实施干预措施对改善子宫肌瘤患者预后具有积极意义。研究显示,血清糖类抗原125(carbohydrate antigen 125,CA125)与子宫肌瘤、盆腔炎性疾病等联系密切;白细胞介素-6(interleukin-6,IL-6)、C反应蛋白(C-reactive protein,CRP)为炎症免疫调节的重要因子[3-5]。本研究分析子宫肌瘤术后感染的影响因素,并探讨血清CA125、IL-6、CRP水平变化对术后感染的关系。报告如下。
1 资料与方法
1.1 一般资料选取2019年3月至2020年9月开封市妇产医院收治的216例接受子宫肌瘤术的患者,根据其术后是否发生感染分为感染组(49例)、未感染组(167例),其中年龄32~56岁,平均(43.58±5.31)岁,病程3~13个月,平均(7.82±2.14)个月,子宫肌瘤直径1~5 cm,平均(3.05±0.96)cm;本研究经医院医学伦理委员会审批通过。
1.2 纳入及排除标准纳入标准:(1)符合子宫肌瘤手术适应证;(2)近期未使用免疫抑制剂药物;(3)患者及近亲属了解本研究并签署知情同意书。排除标准:(1)术前存在生殖道感染;(2)伴有卵巢疾病;(3)疑似伴有子宫腺肌症;(4)伴有恶性肿瘤;(5)存在语言、精神障碍。
1.3 治疗方法
1.3.1子宫肌瘤手术治疗 术前禁食禁饮8 h,进行静脉复合全麻、气管插管,行子宫肌瘤术,腹腔镜子宫肌瘤手术采用腹腔镜下阴式全子宫切除术式;开腹子宫肌瘤术于下腹正中切口,常规进行手术。术后感染诊断:术后7 d内,患者体温维持在38 ℃以上,腹部切口红肿、伴有臭味且有压痛感。
1.3.2资料收集 以病历收集、跟踪检查结果等方式进行资料收集,包括年龄、体质量指数(body mass index,BMI)、病程、子宫肌瘤数量、子宫肌瘤直径、肌瘤类型、既往生殖道感染、术前阴道检查次数、手术方式(腹腔镜手术、开腹手术)、手术时间、术中出血量、术后住院时间、是否贫血(血红蛋白<110 g·L-1)、抗菌药物使用、宫颈分泌物pH值、血清C反应蛋白(C-reactive protein,CRP)、糖类抗原125(carbohydrate antigen 125,CA125)、白细胞介素-6(interleukin-6,IL-6)水平、吸烟史、饮酒史等。
1.3.3血清CA125、IL-6、CRP水平检测 于术后24 h采集患者4 mL空腹静脉血,离心(2 500 r·min-1,10 min)处理,取上清液,采用酶联免疫吸附法测定血清CA125、IL-6、CRP水平。
1.4 观察指标(1)单因素分析。(2)进行logistic多因素分析。(3)血清CA125、IL-6、CRP水平对子宫肌瘤术后感染的预测价值。
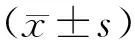
2 结果
2.1 单因素分析两组术前阴道检查次数、手术方式、贫血、抗菌药物使用、血清CA125、IL-6、CRP水平对比,差异有统计学意义(P<0.05);两组年龄、BMI、病程、子宫肌瘤数量、肌瘤类型、子宫肌瘤直径、既往生殖道感染、手术时间、术中出血量、术后住院时间、宫颈分泌物pH值、吸烟史、饮酒史对比,差异无统计学意义(P>0.05)。见表1。

表1 子宫肌瘤患者术后感染影响因素的单因素分析

表1(续)
2.2 多因素分析以子宫肌瘤术后是否感染为因变量(未感染=0,感染=1),将单因素分析中差异有统计学意义的指标作为自变量,赋值方式见表2。纳入logistic回归方程分析结果显示,术前阴道检查次数(>2次)、手术方式(开腹手术)、贫血(是)、抗菌药物使用(≥3 d)、血清CA125(≥8.76 U·mL-1)、IL-6(≥30.36 μg·L-1)、CRP(≥50.03 μg·L-1)水平是子宫肌瘤术后感染的危险因素(P<0.05)。见表3。

表2 赋值情况

表3 子宫肌瘤术后感染因素的多因素分析
2.3 血清CA125、IL-6、CRP水平对子宫肌瘤术后感染的预测价值分析血清CA125、IL-6、CRP联合预测子宫肌瘤术后感染的AUC值为0.927,敏感度为91.84%,特异度为80.84%,高于血清CA125、IL-6、CRP单独预测(P<0.05)。见表4。

表4 ROC曲线分析结果
3 讨论
本研究结果显示,术前阴道检查次数(>2次)是子宫肌瘤术后感染的危险因素,提示阴道检查与术后感染有关。阴道检查作为侵入性操作,可能破坏阴道内环境,且检查次数增加可加重阴道内损伤程度;同时,检查操作过程中若未严格执行无菌标准,易使细菌等病原体进入阴道而引发感染[6]。因此,在明确阴道内情况的基础上,应减少阴道检查次数,同时加强操作规范,避免病原菌侵入,降低感染风险。相对于腹腔镜下子宫肌瘤切除,行开腹切除术患者手术创伤较大,术中出血量较多,更易发生切口感染,且术后恢复较慢,易引发并发症[7]。何永娜等[8]研究表明,腹腔镜创伤较小,且有利于减少肌瘤残留,避免术中对子宫肌瘤周围正常组织的损伤,加快术后恢复,降低术后感染发生率。本研究中腹腔镜术后感染率低于开腹手术,因此临床需综合考虑多种因素,选择合理、可靠的手术方案,提高手术效果,改善预后。据临床经验,子宫肌瘤术围手术期多预防性给予抗菌药物,但基于既往抗菌药物滥用情况,对于无特异度评价的抗菌药物,大量非必须性用药反而可能增加患者病原体耐药性,进而引发感染[9]。本研究中,抗菌药物使用≥3 d是子宫肌瘤术后感染的危险因素,提示抗菌药物使用与感染发生密切相关,因此临床应注重抗菌药物的合理应用,降低手术风险。此外,抗菌药物大量使用可损伤患者肝、肾功能,增加局部应激反应,影响机体免疫功能,形成恶性循环,抗感染能力减弱,更易导致感染发生、加剧[10]。本研究结果显示,行子宫肌瘤术伴贫血患者术后感染发生率高于无贫血状况患者,可见贫血可增加子宫肌瘤术后感染风险。肿瘤多发、体积较大或病程较长子宫肌瘤患者多存在慢性贫血,此特点亦为部分患者子宫肌瘤确诊的契机。若患者处于贫血未纠正状态,机体代谢状态较差,患者手术创伤愈合较慢,且抵抗力低下,受到病毒侵袭时耐受性较差,增加患者术后感染风险[11]。对于血红蛋白<110 g·L-1患者,子宫肌瘤术前给予积极有效干预措施,调整机体贫血状态,在提高手术疗效的同时,还可避免术后感染发生,促进患者病情恢复。
本研究致力于多方面明确术后感染的影响因素,进行综合评估并针对性调节,及时纠正可能引发感染的危险因素。因此,为减少子宫肌瘤术后感染发生,需加强预防措施,一方面,术前应积极调整患者机体状态,改善贫血,提高机体免疫力;阴道检查中严格执行无菌操作,并按照无菌标准进行相关用品消毒;另一方面,加强开腹子宫肌瘤术患者切口愈合护理,重视手术方案的选择与抗菌药物使用的正确合理,以避免耐药性,降低术后感染风险,进而改善患者预后。
CA125是分泌于体腔上皮组织的特殊抗原,是正常细胞转变为肿瘤细胞时糖蛋白变异产生[12]。子宫肌瘤术后CA125水平异常升高,可反映局部组织感染发生情况及病变程度。CRP、IL-6是反映机体炎症状态、免疫反应的敏感指标,术后应激状态下机体血清CRP、IL-6高水平表达,可反映手术损伤及创伤刺激程度,若发生感染其水平可急剧升高[13-14]。本研究联合检测子宫肌瘤术后血清CA125、IL-6、CRP水平预测术后感染的AUC值为0.927,敏感度91.84%、特异度80.84%均较高,表现出较高预测价值,有利于降低感染发生率,并为临床早期干预提供参考依据,避免感染程度加重。
综上所述,子宫肌瘤术后感染受术前阴道检查次数、手术方式、贫血、抗菌药物使用、血清CA125、IL-6、CRP水平等多种因素影响,以此为临床参考对患者进行综合评估、针对性干预,对促进患者术后恢复具有积极意义。

