子宫颈混合性腺神经内分泌癌胰腺转移1 例
李帅,王娟,夏仕雪,顾鹏*
1.川北医学院附属医院超声科,四川 南充 637000;2.川北医学院附属医院病理科,四川 南充 637000;*通信作者 顾鹏linda2621@sina.com
1 病例简介
女,55岁,腹部MRI发现胰腺体部占位,伴中上腹持续胀痛20 d;子宫颈混合性腺神经内分泌癌(uterine cervical mixed adenoneuroendocrine carcinoma,MANEC)术后4年,宫颈癌甲状腺转移术后1年。查体:右上腹压痛。实验室检查:胰淀粉酶123 U/L,脂肪酶235 U/L。腹部增强MRI(图1A)提示:考虑胰体部肿瘤性病变。超声检查(图1B、C)提示:胰腺体部低回声结节,考虑为胰腺体部肿瘤性病变。于全麻下行腹腔镜下根治性胰体尾部肿瘤切除术,术中胰体尾部见直径约4 cm肿块,质硬,与周围组织轻度粘连。术后病理学检查诊断(图1D):胰腺神经内分泌肿瘤;免疫组织化学:CK(+)、嗜铬粒蛋白A(+)、突触素(+)、CD56(+)、KI-67(5%+)、CDX-2(+)、琥珀酸脱氢酶B(+)、P16(+)、SSTR-2(-)、P53(-)、RB(-),结合病史及免疫组化结果,诊断为子宫颈MANEC胰腺转移。
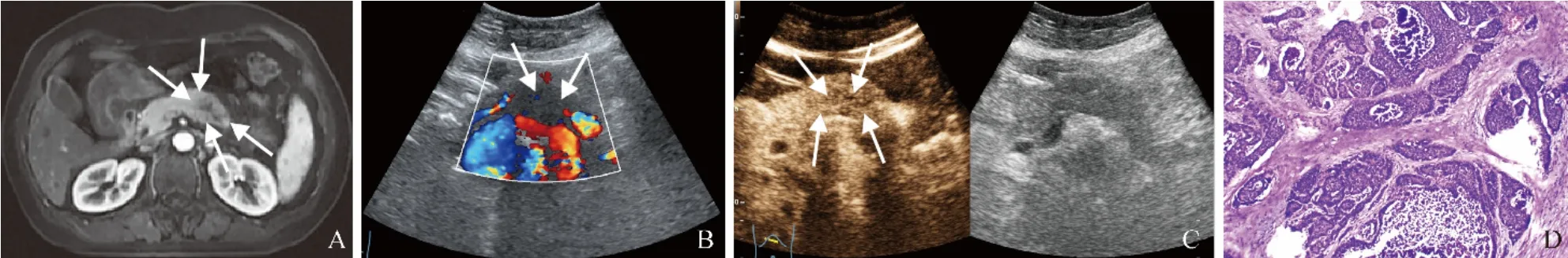
图1 女,55岁,子宫颈混合性腺神经内分泌癌胰腺转移。腹部增强MRI示:胰腺体部见大小约2.6 cm×2.5 cm的结节状异常信号影(箭),呈不均匀性强化,胰腺体部主胰管连续性中断,考虑为胰体部肿瘤性病变(A);超声检查示:胰腺体部低回声结节(箭),动脉期及静脉期均呈不均匀稍低增强(B、C);病理镜下示:瘤细胞排列呈实性巢状,伴有花带状、小梁状结构,核圆,核仁不明显,核分裂象易见,巢中央可见较多坏死的肿瘤细胞(HE,×100)
2 讨论
胰腺转移性肿瘤(pancreatic metastatic tumors,PM)临床少见,发病率占所有胰腺恶性肿瘤的2%~5%[1],预后差。PM临床表现与病灶部位相关,胰头部病灶早期可出现梗阻性黄疸,胰腺体尾部病灶早期可无特殊症状[2],随着病程进展,可表现为肿块及疼痛。PM多来源于肺癌、胃肠道肿瘤、肾细胞癌[3],而来源于子宫颈MANEC,临床极罕见。
子宫颈癌复发通常表现为局部扩散,较少发生远处转移,远处转移的常见部位多为肝、肺、骨和锁骨上淋巴结,腹部肝外部位非常罕见,其转移机制仍不明确。Caparó[4]认为放疗后的盆腔纤维化可能会引起沿主动脉旁或非常规淋巴通路的逆行淋巴流,最终导致放疗后孤立性的远处转移,特别是与主动脉关系密切的器官,如十二指肠、小肠系膜或胰腺,与本例相符。
PM的超声、CT和MRI/磁共振胆胰管成像缺乏特异性,可表现为孤立的肿块、多发结节或弥漫累及整个胰腺[5]。PM总体影像表现与原发胰腺癌相似,鉴别较为困难,其确诊依赖多种影像学检查及病理结果。本例PM影像表现为低增强,乏血供的肿块与原发性胰腺癌难以区分。针对本例胰腺占位,术前经超声内镜引导下行胰腺肿块穿刺活检,免疫组化提示胰腺神经内分泌肿瘤,与术后病检结果相符;结合患者子宫颈MANEC病史及3个多月前腹部超声未提示胰腺占位,临床诊断为子宫颈MANEC胰腺转移。本例提高了临床对PM罕见部位来源的认识,对于既往有恶性肿瘤病史的患者,发现胰腺占位病变,应警惕转移可能,术前可行影像学引导下穿刺活检,明确病灶性质,为临床制订治疗方案提供有效依据。

