多潘立酮和莫沙必利联合黛力新及艾司奥美拉唑治疗功能性消化不良的效果分析
章毅芳 林峰华
(1 厦门市中心血站血液供应部,福建 厦门 361000;2 厦门市海沧医院消化内科,福建 厦门 361021)
功能性消化不良(FD)是临床上最常见的非器质性疾病之一,其特征是慢性或反复上腹部疼痛,并伴有多种胃肠道症状。FD是一种慢性波动性疾病,大约50%的个体有持续性症状,虽并不危及生命,也不增加病死率,然其对患者和卫生保健服务的影响是相当大的。21世纪初就有流行病学研究表明,20%有消化不良症状的患者需要到初级医疗保健机构或医院就诊,超过50%的患者多数时间需要药物治疗,大约30%的患者因此无法正常工作或上学[1]。本研究选取156例功能性消化不良患者分别给予莫沙必利和多潘立酮,对比两药治疗功能性消化不良的临床效果和不良反应的发生率,疗程结束后随访对比两组患者复发情况。
1 资料与方法
1.1 一般资料 选取海沧医院2020年9月至2022年1月156例有典型PDS及EPS症状的功能性消化不良患者,随机分为两组,每组78例。其中多潘立酮组男性37例(47.44%),女性41例(52.56%),年龄21~60周岁,平均(39.83±11.61)岁。莫沙必利组男性33例(42.31%),女性45例(57.69%),年龄20~60周岁,平均(42.82±11.76)岁。两组病例的一般资料采用统计软件分析,其结果为P>0.05,具有可比性。本研究不违反国家法律法规,符合医学伦理原则。
1.2 病例选择标准
1.2.1 入选标准 选取年龄在20~60周岁;诊断符合FGIDs的罗马Ⅳ标准(2016);病程在6个月以上;排除 器质性、全身性或代谢性疾病;实验室检查Hp(-)。
1.2.2 排除标准 对治疗药物曾经或在治疗过程中发生过敏反应者;妊娠或哺乳期患者;研究开始前30 d内曾接受过质子泵抑制剂、胃肠促动力剂或抗焦虑/抗抑郁药物治疗的患者;伴有恶性肿瘤的患者。
1.3 方法 多潘立酮组与莫沙必利组均给予艾司奥美拉唑(广东东阳光药业有限公司,国药准字H20203210)及黛力新(丹麦灵北制药有限公司,批准文号H20171104)。同时多潘立酮组给予多潘立酮[华东医药(西安)博华制药有限公司,国药准字H20093043],莫沙必利组给予枸橼酸莫沙必利(鲁南贝特制药有限公司,国药准字H19990317)。用药方法:两组均予艾司奥美拉唑20 mg,每日2次餐前 30 min口服;黛力新10.5 mg,每日2次餐前30 min口服;多潘立酮组给予多潘立酮10 mg,每日3次餐前 30 min口服;莫沙必利组给予枸橼酸莫沙必利5 mg,每日3次餐前30 min口服。疗程为4周,治疗过程中戒烟戒酒,保持清淡饮食。停药后随访3个月,比较两组患者症状复发的情况。
1.4 观察指标及疗效判定标准
1.4.1 尼平消化不良指数 采用尼平消化不良指数(NDI)[2-3]评估消化不良的程度。NDI指数包括尼平消化不良症状指数(NDSI)和尼平消化不良生活质量指数(NDLQI)两部分。其中,NDSI主要是问询患者过去至少2周内是否出现上腹部疼痛、餐后饱胀不适、上腹烧灼感、恶心、嗳气等共计15个临床症状,采用Likert量表对问卷内中条目发生的频率和程度进行计分,从0(根本没有影响)到4(有极大影响),分数越高代表FD症状越严重;NDLQI则通过25个项目对患者焦虑/睡眠、日常活动、饮食、对疾病的认知和控制、工作/学习5个方面进行评级,这 5个方面对患者的生活质量最可能产生显著影响。在临床研究中,随着个体满意度作为一种重要的健康结果,QOL(生活质量)受到越来越多的关注,在缺乏明显的生物学或临床标志物的疾病中(比如FD)显得尤为重要。本研究在治疗前后分别对受试者进行一次评估,将NDSI和NDLQI的分值相加作为总分。
1.4.2 胃感知阈值和胃不适阈值 采用饮水负荷试验(WLT)对患者治疗前后的胃感知阈值和胃不适阈值进行比较,评估患者胃容受性和内脏敏感性。本试验简单易行,耐受性良好,具体方法:试验前至少禁食4 h,然后嘱患者以300 mL/min的速度饮入25 ℃的温水,患者饮水过程中第一次感到上腹部饱胀不适时的摄入量为阈值饮水量(TV);患者第一次感觉明显持续无痛性上腹饱胀感时的摄入量为饱足饮水量(SV)。当患者在3~5 min内中出现不能耐受的上腹部饱胀感、疼痛、恶心或饮水量达到1300 mL时停止试验[4-5]。
1.4.3 疗效判定 参考《功能性消化不良中西医结合诊疗共识意见》[6]中的评定标准。①主诉及体征消失或改善,疗效指数≥75%判定为显效。②疗效指数在30%~75%判定为有效。③主诉及体征无明显改善,疗效指数<30%则认为治疗无效。其中疗效指数计算公式为(治疗前评分-治疗后评分)/治疗前评分×100%;总有效率为(显效例数+有效例数)/总例数×100%。
1.5 统计学方法 运用SPSS20.0软件对所采集的数据进行统计,计量资料组间差异采用t检验进行比较;计数资料组间差异采用χ2检验进行比较。P<0.05时认为有显著差异。
2 结果
2.1 两组治疗前后NDI指数评分比较 治疗前多潘立酮组和莫沙必利组的NDI指数评分对比无统计学意义,P>0.05;治疗后多潘立酮组和莫沙必利组的NDI指数评分对比有显著差异,P<0.05。组间对比,多潘立酮组及莫沙必利组治疗前后NDI指数评分对比均有统计学差异,P<0.05。可以认为两种促动力药对FD的症状均有改善作用,尤以莫沙必利组为甚。见表1。
表1 两组治疗前后NDI指数评分比较表()
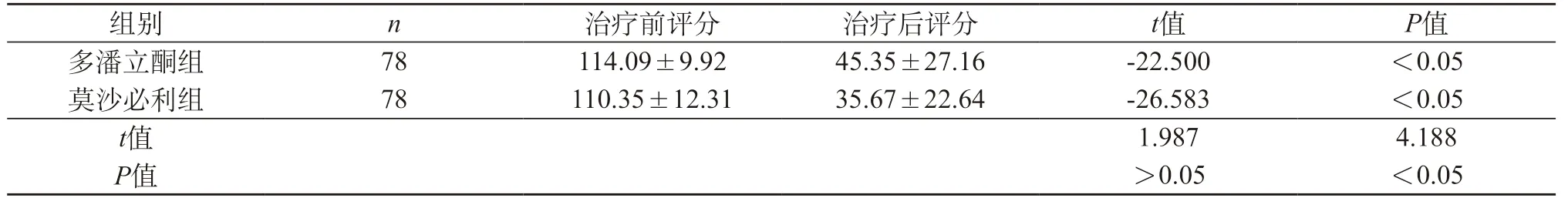
表1 两组治疗前后NDI指数评分比较表()
2.2 饮水负荷试验 多潘立酮组和莫沙必利组治疗前的TV值和SV值无统计学差异,而治疗后的TV和SV对比均有显著差异;此外将多潘立酮组治疗前后的TV值和SV值分别进行对比有统计学意义;莫沙必利组也得到同样的结论。见表2。
表2 两组治疗前后TV和SV值比较表()
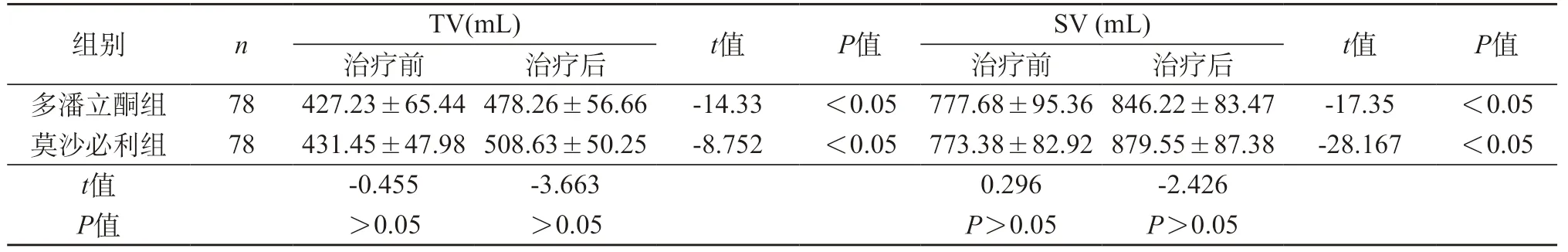
表2 两组治疗前后TV和SV值比较表()
2.3 两组疗效比较 莫沙必利组治疗总有效率高于多潘立酮组。见表3。

表3 两组治疗总有效率对比表
2.4 两组不良反应发生情况对比 多潘立酮组不良反应发生率较莫沙必利组为高,差异有统计学意义。但在治疗中患者发生不良反应的程度均较轻微,并未影响治疗。见表4。

表4 两组不良反应发生率对比表
2.5 两组复发情况对比 随访3个月期间因症状再次出现且需服药治疗者记为复发病例。多潘立酮组在治疗结束后3个月的随访中复发率高于莫沙必利组。见表5。

表5 两组治疗结束后复发率对比表
3 讨论
流行病学研究调查显示全球FD患病率为20%以 上[7],中国人群的患病率为18%~45%[8]。其中女性、吸烟者、服用非甾体抗炎药(NSAIDs)者患病率更 高[7]。胃肠动力/感觉异常、炎症、肠道菌群改变、免疫激活、饮食结构、心理共病/社会因素、和脑-肠轴调节障碍(disorders of gut-brain interaction)等均是FD发病的可能相关因素。《2015年Hp胃炎京都全球共识》中指出幽门螺杆菌感染引起的消化不良是一种潜在的器质性原因,应排除在FD类别之外,但共识同时指出如果症状在成功根除后持续或复发,患者就应该被诊断为FD[9]。对于FD患者的管理有赖于准确的诊断,包括排除伴有类似症状的潜在全身性、器质性及代谢性疾病,然后可以通过饮食调整、精神心理治疗和药物治疗来达到改善症状的目的。药物是治疗FD的主要方法,尽管大多数药物都有一定的效果,但没有一种治疗方法被证明可以改变FD的长期自然病史[10]。
功能性消化不良的诊断一旦被确定,在制订诊疗计划时,将FD细分为上腹痛综合征(EPS)或餐后窘迫综合征(PDS)在临床上是有用的[11],FD亚型在不同国家的分布相似,61%为PDS,18%为EPS,21%为重叠[12],对不同亚型应分别给予针对性治疗。对于EPS亚型患者,抑酸抑制治疗是一线治疗;在PDS亚型患者中,则首选促动力药,如莫沙必利、多潘立酮等。减少焦虑和解决其他心理问题对于症状的缓解往往是有效的[13]。
多潘立酮是一种外周多巴胺D2受体拮抗剂,直接作用于胃肠壁增强其蠕动,发挥止吐和促动力作用;莫沙必利通过激活5-HT4受体活性,刺激胃肠道增强运动,口服后血药浓度达峰时间(Tmax)约为1 h,耐受性良好[14-15]。本研究中莫沙必利改善临床症状,提高生活质量的效果明显优于多潘立酮,这与 郝悦[16]、杜爱民[17]等人的研究相符。Pittayanon R等人的一项合并统计分析则显示促动力药在功能性消化不良治疗中的有效性仍然值得怀疑[18]。
在安全性方面,研究显示促胃动力药的不良反应主要为腹泻、恶心及腹部不适[17],其中恶心及腹部不适同时也是功能性消化不良本身的症状表现,故本研究未将此两项记入发生不良反应例数。从记录到的不良反应情况来看,多潘立酮组的发生率较高,但两组病例的不良反应发生情况均较轻微,可以耐受。
黛力新是是盐酸氟哌噻吨和盐酸美利曲辛的复方制剂,其中氟哌噻吨为第一代抗精神病药,美利曲辛为三环类抗抑郁药,两种成分联合使用起效快,能够迅速缓解焦虑和抑郁症状,对FD患者的PDS症状、营养及体质量状况和生活质量也有明显的 改善[19-20],但是持续时间相对较短,停药后易复发。在疗程结束后的3个月随访过程中,部分患者出现症状反复,需要再次服药的情况,在联合使用多潘立酮组尤甚。
总而言之,在本研究中莫沙必利缓解功能性消化不良患者的症状疗效优于多潘立酮,表现出更好的安全性和稳定性。

