自控训练在二胎高龄产后抑郁症产妇中的应用效果▲
肖雪梅 谢秀蓉 胡 峦
(深圳市龙华区人民医院妇科,广东省深圳市 518131)
近年来,随着国内二孩政策的全面开放,二胎孕产妇及围产儿的健康状况受到广泛的关注。产后抑郁症属于产科较为常见的一种围产期疾病,主要是指产妇产后1个月内的抑郁发作[1]。研究表明,产后抑郁症的发生率较高,且会对产妇及其家庭造成极大的负担,尤其是二胎高龄产妇因受自身年龄、身体状况及妊娠风险等因素的影响,极易发生产后抑郁症,应予以重视[2]。产后抑郁症不仅损害产妇的身心健康,还严重影响家庭和睦,且不利于新生儿的正常生长发育及心理健康[3]。目前,临床上治疗产后抑郁症主要以口服抗抑郁药物为主,但药物治疗可能引发恶心呕吐、腹泻等毒副作用,且因产妇有哺乳需求,用药依从性常受影响[4]。因此,如何优化产后抑郁症的治疗及护理方案是临床所面临的难题。自控训练主要是通过相关训练提高个体的自控力,继而达到改善情绪状态的目的,自控训练已被尝试应用于心理障碍人群[5],但应用于产后抑郁症鲜有报告。为此,本研究探讨了自控训练在合并产后抑郁症的二胎高龄产妇中的应用效果,现报告如下。
1 资料与方法
1.1 临床资料 选取2020年7~12月在深圳市龙华区人民医院就诊的82例合并产后抑郁症的二胎高龄产妇作为研究对象,纳入标准:(1)均符合《中国抑郁障碍防治指南(第二版)解读:评估与诊断》[5]中有关抑郁症的诊断标准;(2)年龄≥35岁;(3)均为二胎产妇;(4)产后1个月内确诊抑郁症;(5)用药依从性良好;(6)均无妊娠期相关并发症及其他产后并发症。排除标准:(1)合并酒精依赖史或精神疾病史;(2)伴有严重脑器质性疾病及躯体疾病;(3)既往有服用抗精神病及抗抑郁药物史;(4)存在严重自杀倾向。根据随机数字表法将患者分为观察组和对照组,每组41例。其中,观察组产妇年龄35~42(38.15±1.26)岁,病程10~40(27.52±4.15)d,孕次1~5(2.36±0.37)次,自然顺产20例、剖宫产21例。对照组产妇年龄35~43(38.20±1.27)岁,病程10~40(27.57±4.20)d,孕次1~5(2.34±0.36)次,自然顺产22例、剖宫产19例。两组患者一般资料差异均无统计学意义(均P>0.05),具有可比性。本研究经本院医学伦理委员会批准,所有患者均自愿参与本研究并签署知情同意书。
1.2 干预方法 给予对照组患者常规药物治疗:产妇在确诊产后抑郁症的第2天开始用药,每日早餐后30 min口服盐酸帕罗西汀(中美天津史克制药有限公司,国药准字H10950043),10~40 mg/次,1次/d,连续治疗24周。观察组患者在对照组治疗的基础上接受自控训练干预,方法:(1)确诊第1周,主管医师通过面对面交流的方式告知患者自控力的相关知识,包括其概念及主要研究发现、理论模型等,明确在何种情况之下容易出现自控失效,如何有效提升自控力。(2)确诊第2周,通过让患者以写日记的方式找到自控成功的经历,分析自控成功和失败的原因。(3)确诊第3周,主管医生协助患者制订个性化行为自控目标,包括减少暴饮暴食次数,增加学习时间等。目标的制订以循序渐进为原则,避免无法实现而降低患者信心。(4)确诊第4周,嘱患者每日进行5 min的正念冥想,以晨起7:00~7:05为宜,专注呼吸训练,掌握接受和非批判的态度,以及分心的处理技巧。(5)确诊第5周,按照个性化行为自控目标,持续某项简单的行为练习,如步数达到5 000步/d、每日阅读2~3篇国内外短文等;实现当前目标后,进入下一个难度稍大的目标;若个性化行为自控目标完成受阻时,退回较容易的个性化行为自控目标。(6)确诊第6周,主管医生帮助患者制订个性化的自我监督及奖罚制度,个性化行为自控目标实现之后,及时实施正强化。鼓励患者邀请他人协助进行监督以及强化。(7)确诊第7周,明确患者导致自控失效的认知风格,主管医生鼓励患者放弃自我批判,改为自我原谅及自我肯定。(8)确诊第8周,使患者在情绪低落状态下识别其无效应对,选择更为有效的应对方式。(9)确诊第9~24周,巩固前8周的相关训练,执行自我监督及奖赏方案。
1.3 观察指标 比较两组患者在干预前及干预24周后的情绪状态、育儿效能感、睡眠质量及生活质量。情绪状态采用爱丁堡产后抑郁量表(Edinburgh Postnatal Depression Scale,EPDS)[6]进行评估,该量表主要涵盖10个条目,每个条目0~3分,总分0~30分,得分越高提示产后抑郁症越严重。育儿效果采用母乳喂养自信心量表(Breastfeeding Self-Efficacy Scale,BSES)[7]进行评估,该量表包括内心活动与技能2个维度,共30个条目,每个条目评分1~5分,总分30~150分,得分越高提示育儿效能感越强。睡眠质量采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)[8]进行评估,该量表涵盖7个条目,每个条目0~3分,总分0~21分,得分越高提示睡眠质量越差。生活质量采用生活质量调查问卷[9]进行评估,总分0~100分,得分越高提示生活质量越高。
1.4 统计学分析 采用SPSS 22.0软件进行统计学分析。计量资料用(x±s)表示,组间比较采用两独立样本t检验,干预前后组内比较采用配对t检验。以P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患者干预前后EPDS得分的比较 干预前,两组患者的EPDS得分比较,差异无统计学意义(P>0.05);干预24周后,两组患者的EPDS得分均低于干预前,且观察组的得分低于对照组(均P<0.05)。见表1。
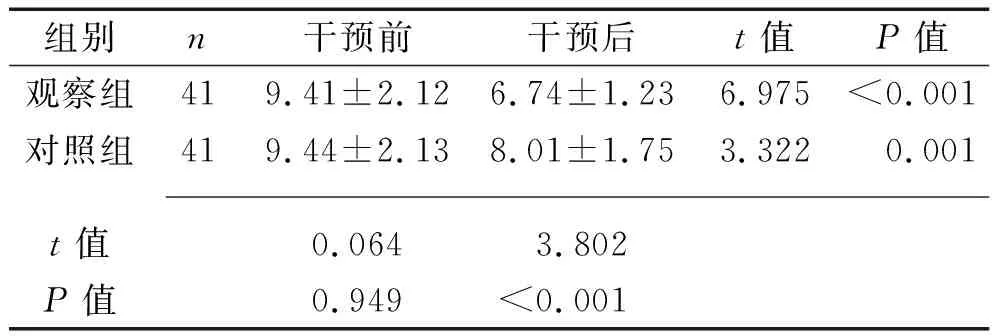
表1 两组患者干预前后EPDS得分的比较(x±s,分)
2.2 两组患者干预前后BSES得分的比较 干预前,两组患者BSES的内心活动得分、技能得分及总得分比较,差异均无统计学意义(均P>0.05);干预24周后,两组患者BSES的内心活动得分、技能得分及总得分均高于干预前,且观察组的得分均高于对照组(均P<0.05)。见表2。

表2 两组患者干预前后BSES得分的比较(x±s,分)
2.3 两组患者干预前后PSQI得分的比较 干预前,两组患者的PSQI得分比较,差异无统计学意义(P>0.05);干预24周后,两组患者的PSQI得分低于干预前,且观察组的得分低于对照组(均P<0.05)。见表3。

表3 两组患者干预前后PSQI得分的比较(x±s,分)
2.4 两组患者干预前后生活质量的比较 干预前,两组患者的生活质量调查问卷得分比较,差异无统计学意义(P>0.05);干预24周后,两组患者的生活质量调查问卷得分均高于干预前,且观察组的得分高于对照组(均P<0.05)。见表4。

表4 两组患者干预前后生活质量调查问卷得分的比较(x±s,分)
3 讨 论
二胎高龄孕妇出现妊娠期并发症和不良妊娠结局的概率显著大于一胎非高龄孕妇,这不仅对产妇的生理功能产生影响,同时对其精神状态也会产生严重的负面影响[10-12]。产后抑郁症是二胎高龄产妇较常见的产后并发症,对产妇及其家庭造成不利影响,严重时可导致产妇出现自杀倾向[13-14]。如何有效改善合并产后抑郁症的二胎高龄产妇的情绪状态是临床上亟须解决的问题。自控训练主要是指患者通过个体调整使得自身思维、行为及情绪与自我目标一致,从而促进疾病康复的过程[15]。产后抑郁症患者普遍表现出不同程度的自我控制失效[16],进而发生一系列不良事件,这不利于其身心健康。因此,推测自控训练或可通过改善自控能力,促进产后抑郁症产妇的康复。
本研究结果显示,干预后,观察组产妇的EPDS得分低于干预前及对照组(P<0.05),这提示常规药物治疗联合自控训练可更有效地改善合并产后抑郁症的二胎高龄产妇的情绪状态。正念冥想是抵抗自我损耗效应的可靠策略,在个体自我控制资源损耗时,短暂的冥想可促进自我控制的迅速恢复,且长期正念冥想可促进自控力的提升,继而达到改善患者情绪的目的[17];另外,自控训练主要是行为训练,可按照个性化的自控目标进行设定。在制定目标时尽量避免制订过于宏大及难以实现的目标,保证目标可操作、可实现,从而逐步提高患者的自控力,避免因自控失效引起的负面情绪[18]。本研究结果显示,干预后,观察组产妇的BSES量表的内心活动得分、技能得分及总得分均高于干预前及对照组(均P<0.05),这提示常规药物治疗联合自控训练可更有效地改善合并产后抑郁症的二胎高龄产妇的育儿效能感。其原因可能是自控训练将重点放在积极行为激活及强化方面,且在训练过程中产妇逐渐增加了自我控制的能力和信心,有助于改善产妇的病耻感,继而使产妇有更多的时间及精力了解育儿相关知识,从而提高其育儿效能感。本研究结果显示,干预后,观察组产妇的PSQI评分低于干预前及对照组(P<0.05),说明常规药物治疗联合自控训练可更有效地改善合并产后抑郁症的二胎高龄产妇的睡眠质量。这可能是因为质控训练可有效打破患者自我控制失效的恶性循环,进一步改善抑郁症状,促进个体的自我控制感恢复,继而改善了产妇因情绪欠佳导致的睡眠障碍。本研究结果还显示,干预后,观察组产妇的生活质量得分高于对照组(P<0.05),表明常规药物治疗联合自控训练可更有效地改善合并产后抑郁症的二胎高龄产妇的生活质量。其主要原因可能是自控训练可有效提高产妇的自控能力,减少自控失效事件的发生,有助于改善产妇的抑郁情绪,进一步减轻了抑郁情绪对生活质量的影响[19-20]。
综上所述,在常规药物治疗的基础上采用自控训练进行干预,可有效改善合并产后抑郁症的二胎高龄产妇的情绪状态及育儿效能感,有助于提升产妇的睡眠质量及生活质量,值得临床推广。

