盆腔炎性肿块与卵巢囊肿经超声检查鉴别结果及其影像分析
杨玲玲
(乐陵市妇幼保健院彩超室 山东 德州 253600)
盆腔炎性肿块为常见妇科疾病,通常由盆腔炎症导致。资料显示[1],女性盆腔解剖结构十分复杂,外加部位隐匿,故误诊率与漏诊率较高,若患者未及时接受规范的治疗,将会引起慢性盆腔痛和不孕,进而使其正常的生活受到严重影响,还有可能加重家庭经济负担。卵巢囊肿是指卵巢上细胞发生病变,并于卵巢上形成肿物,该病的发生和激素、感染、饮食、环境等因素有关,囊肿体积较大者会出现明显下腹部不适与坠胀感,而病情严重者还有可能继发感染、蒂扭转与囊肿破裂等,严重危害身体健康。值得注意的是,盆腔炎性肿块经影像学检查能轻易被诊断出,但对于无特异性症状的患者,采用超声检查时,其声像图表现常常和卵巢肿瘤患者十分类似,因此增加了后续诊断工作的难度,也影响了治疗方案的制定[2]。近年来,随着医疗水平的逐步提高,超声影像学技术得到良好发展,尤其是彩色多普勒超声的发展,其作为一种操作简单且无创的诊断技术,在临床中的应用越发广泛。为进一步探讨超声鉴别诊断卵巢囊肿和盆腔炎性肿块的价值,现对乐陵市妇幼保健院2020 年7月—2021年7月收治的48例盆腔炎性肿块及72卵巢囊肿患者应用超声诊断的可行性进行分析,报道如下。
1 资料与方法
1.1 一般资料
选取2020年7月—2021年7月乐陵市妇幼保健院收治的120例因盆腔包块入院治疗的患者,按照病理类型不同分组,其中盆腔炎性肿块48例(设为A组),患者年龄25~45岁,平均(34.28±6.74)岁;体重50~80 kg,平均(70.67±4.55)kg;其中21例月经异常,19例下腹疼痛,8例症状不明显。卵巢囊肿患者72例,年龄25~44岁,平均(34.13±6.64)岁;体重51~79 kg,平均(70.30±4.47)kg;其中32例月经异常,28例下腹疼痛,12例症状不明显。72例患者中卵巢良性囊肿患者31例(设为B组),年龄25~43 岁,平均(34.19±6.69)岁,体重47~63 kg,平均(54.28±4.64)kg;卵巢癌患者41例(设为C组),年龄26~44 岁,平均(34.12±6.55)岁,体重48~64 kg,平均(54.19±4.30)kg。三组一般资料比较差异无统计学意义(P>0.05),具有可比性。
纳入标准:①患者均经病理检查后病情确诊(其中盆腔炎性包块患者采用广谱抗生素治疗而症状未能缓解,故择期行手术治疗);②无其他严重身体疾病者;③患者及家属均知情并签署知情同意书。排除标准:①有超声检查禁忌证者;②有严重器官疾病或精神疾病者;③有沟通障碍或意识障碍者;④伴有其他生殖系统病变者。
1.2 方法
采用美国GE Voluson E8彩色多普勒超声诊断仪行腹部与阴道超声诊断:嘱咐患者保持仰卧位,适当充盈膀胱,将耦合剂涂抹在患者腹部到耻骨位置,采用腹部超声诊断时,将探头频率设置为(2.5~3.5)MHz,仔细扫描子宫肌两侧附件;经阴道超声检查时,则将探头频率设置为(5.0~10.0)MHz,将耦合剂涂抹在探头上,于患者阴道内缓缓置入探头,对内部回声、卵巢受累、边界回声和壁厚等图像指标进行观察,获得彩超图像。本次所有检查操作均由同一医师完成,检查完成后,由两位诊断经验丰富的超声医师独立阅片及分析,对图像内盆腔、卵巢回声情况进行观察,同时分析病灶部位、形态及大小等信息,若出现意见不一的情况,需共同商讨至意见达成一致。
1.3 观察指标
①对比三组超声声像图表现特点,主要指标有弱回声信号、收缩末期峰值流速、舒张末期峰值流速、血流阻力指数、卵巢结构、盆腔带状回声、肿块壁厚度、边界模糊、形状不规则、腹水量、肿块分隔、囊壁内乳头和囊内实性区等。②对比三组诊断准确率。
1.4 统计学方法
采用SPSS 23.0统计软件分析数据。计量资料以均数±标准差(± s)表示,组间比较采用方差分析;计数资料以频数(n)、百分率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 三组声像图特征对比
三组囊壁内乳头和肿块分隔比较,差异无统计学意义(P>0.05);三组收缩(舒张)末期峰值流速、弱回声信号、血流阻力指数和肿块壁厚度>3 cm等指标比较,差异有统计学意义(P<0.05)。见表1。
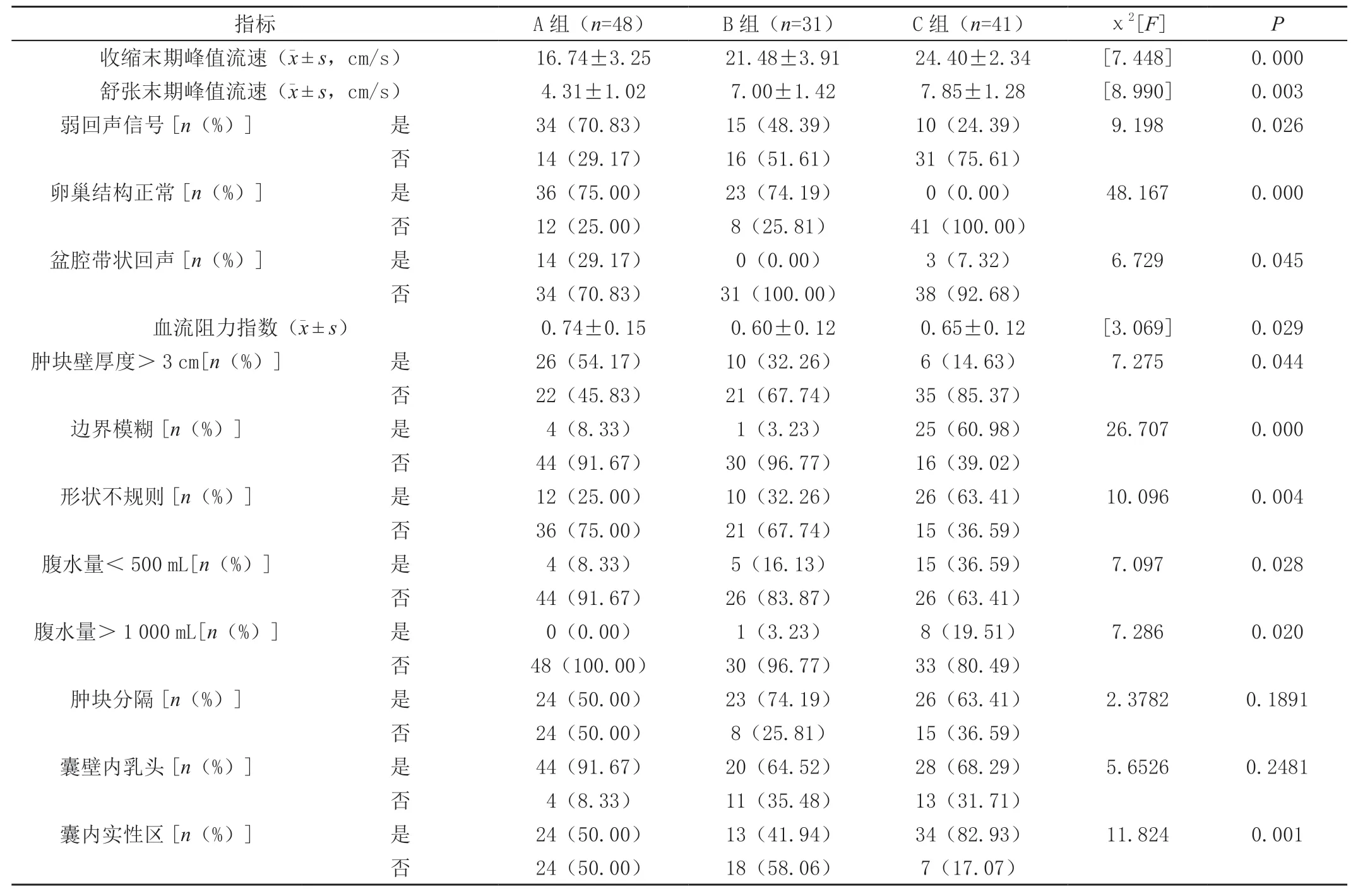
表1 三组超声检查结果对比
2.2 三组诊断准确率对比
A组 诊 断 准 确 率79.17%(38/48)与B组77.42%(24/31)、C组82.93%(34/41)相比,差异无统计学意义(P>0.05)。见表2。
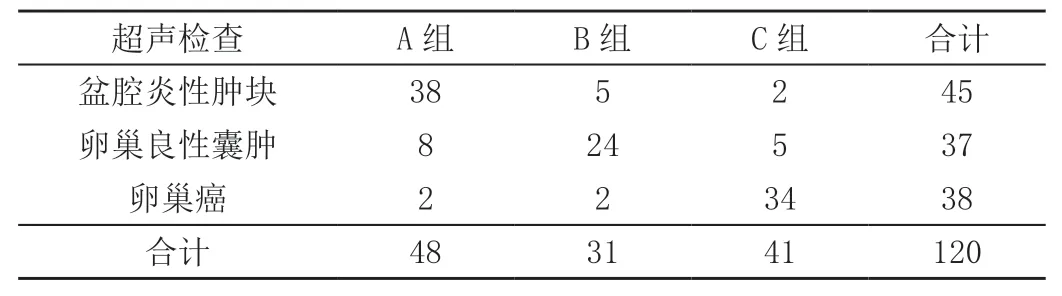
表2 三组诊断结果 单位:例
3 讨论
盆腔炎性肿块为妇科多发病,近年来,受人们生活习惯、饮食方式改变等因素的影响,盆腔炎性肿块发生率越来越高,且呈现出逐年递增的态势。大部分盆腔炎性肿块起源于急性输卵管炎,因炎症持续蔓延,造成卵巢、输卵管、子宫、肠管和大网膜等粘连成团,从而引起盆腔炎性肿块,其发病机制主要表现在:①感染路径:盆腔炎性肿块可为输卵管管腔内炎性分泌物通过伞端进入盆腹腔,继而导致卵巢周围炎、盆腔腹膜炎[3];②疼痛和炎症的关系:其所导致的盆腔疼痛与炎症发作慢/急性程度、炎症累及范围、病变程度及致病菌毒素强弱等呈正比;③盆腔炎性肿块多因患者存在急性盆腔炎病史,并进展为慢性盆腔炎,造成炎症物质大量浸润盆腔,继而引起炎性肿块发生[4]。李基璨等[5]研究指出,盆腔炎性肿块患者常合并急性输卵管炎症状,具体表现为发热、阴道不规则流血和腹部疼痛等,采用抗炎药物治疗能有效控制症状,若患者未及时进行规范的治疗,将有可能引起复发性盆腔炎、异位妊娠和不孕不育等后遗症,尤其是盆腔脓肿形成后,若不尽快治疗,将有可能导致脓肿自然性破裂,继而引起脓毒血症、腹膜炎等严重并发症,危害患者的身体健康。卵巢囊肿是卵巢肿瘤的一种,可分成病理性与生理性两种类型,主要指卵巢表面或内部生成囊状结构,其也属于非肿瘤性囊性病变,好发于20~50岁女性群体中。卵巢囊肿的发生与多种因素有关,如生活方式、遗传和内分泌因素等[6]。卵巢囊肿与卵巢癌均是生长于卵巢上的肿瘤,但区别在于卵巢癌为卵巢恶性肿瘤,根据病理类型不同,患者临床表现及预后也各不相同[7]。卵巢囊肿为卵巢良性肿瘤,大部分患者无症状或症状不典型,但晚期卵巢癌会累及周围重要器官,使患者出现消化道、泌尿道等症状,严重情况下还会因为转移出现胸腹水,使患者出现少尿、厌食、腹胀与呼吸困难等症状[8]。
目前临床对于盆腔炎性肿块的诊断一般是根据患者是否出现急性输卵管炎体征、是否存在盆腔包块史等进行判定,若患者盆腔形态不规则,表现为囊实性或囊性,且活动度稍差,出现压迫性疼痛,再结合实验室检查,通常能实现有效诊断。盆腔炎性肿块初期确诊不仅有利于疾病的治疗,还能预防并发症,促使疾病转归。超声诊断具有直观、无痛、便捷和无创等特点,是对人体生理形态或结构组织进行测量的检查技术,能辨别脏器受损程度与性质,在多种疾病的检测中应用广泛[9]。经腹部超声能通过于患者腹部放置超声探头,了解盆腔和宫腔内情况,但腹部脂肪层会影响到图像清晰度,使诊断准确性受到影响;经阴道超声检查时,将探头置入阴道后穹隆处,不会受到腹壁的影响,因此诊断后获取的图像准确、清晰。采用超声诊断盆腔炎性肿块时,通常会出现以输卵管或卵巢脓肿为主要表现的声像图特征,且囊腔内可见弱点状回声影[10]。张庆海[11]研究发现,盆腔炎性肿块声像图变化和病情发展程度、脓肿液化程度关系密切,若脓液液化不彻底,脓液吸收、坏死组织残留,囊内合并实性肿块,在鉴别卵巢肿瘤与盆腔肿块时将会大大增加其难度。目前临床在诊断卵巢肿瘤时多数是根据患者是否出现包块、腹胀和尿频等临床征象进行判断,部分肿瘤还会引起男性化、绝经后流血和性早熟等表现,故在对这类患者进行诊断时,可先行妇科检查,若发现子宫实性或囊性肿块及盆腔异常等情况,则采取其他方式检查以确诊。有学者[12]研究认为,采用超声对卵巢肿瘤进行诊断能准确定位盆腔或腹部肿瘤,其准确率>90%。在本次研究中,利用超声诊断盆腔炎性肿块、卵巢囊肿患者时,发现这两者在卵巢结构异常上存在显著差异(P<0.05);另外,纤维素持续渗出会引起纤维膜样粘连带,而炎症细胞进入则会导致盆腔脏器组织水肿,利用彩色多普勒超声进行诊断,能见带状回声,可作为鉴别诊断的有效依据。卵巢肿瘤病理分类多,包含浆液性癌、黏液性癌等,超声检查时比较复杂,通常伴有肿瘤回声杂乱,无包膜或不完整包膜,肿瘤相邻淋巴结肿大等特点。本研究发现,三组囊壁内乳头、肿块分隔比较,差异无统计学意义(P>0.05),说明盆腔炎性肿块也存在囊壁内乳头样改变和多房分隔的情况,超声检查时不可作为诊断意见,与张媛等研究结果一致[13];三组超声检查显示肿块壁厚度、卵巢结构、血流阻力指数及韧带回声等指标比较,存在显著差异(P<0.05),提示采用超声诊断卵巢囊肿时,要注意声像图中是否存在这类特征,以保证诊断的及时性和准确性,并与盆腔炎性肿块有效鉴别。同时三组的诊断准确率均较高,差异无统计学意义(P>0.05),说明超声对盆腔炎性肿块与卵巢囊肿能有效诊断。
综上所述,盆腔炎性肿块及卵巢囊肿采用经阴道超声检查鉴别诊断价值高,可重点鉴别卵巢结构是否正常,以提高诊断的有效性。

