VMAT计划中计算网格尺寸对宫颈癌放疗剂量的影响
魏敏,陈长建,葛双,郗会珍,程锦绣,魏鹏,朱培军,叶书成
济宁医学院附属医院 放疗科,山东 济宁 272000
引言
容积弧形调强放射治疗(Volumetric Modulated Arc Therapy,VMAT)作为一种新的调强放疗技术,能够在360°的射野方向上调动各种因素来实现快速准确的放射治疗,与传统放疗方式相比,VMAT不仅具有较好的剂量学优势,而且能更好地保护靶区周围危及器官[1-3]。宫颈癌的靶区体积较大且较狭长,当计算网格尺寸改变时,由于计算点插值算法和体积平均效应的影响,导致计算误差可能增大[4-8]。研究表明,剂量梯度与计算网格的尺寸有关[9]。本研究旨在通过设计不同计算网格尺寸下宫颈癌VMAT计划来分析计算网格的尺寸对放疗剂量的影响,以期确定合适的计算网格尺寸,为宫颈癌的计划设计提供参考。
1 资料与方法
1.1 一般资料
选取2018年3月至2020年6月在我院进行放疗的15例宫颈癌患者的CT图像,患者均为女性,年龄36~65岁,中位年龄55岁,所有患者均经病理确诊,均为首次接受放疗,均接受处方剂量为50 Gy/25f(每周5次)的剂量照射。
1.2 CT定位
采用大孔径CT模拟机(飞利浦,荷兰)进行定位扫描,将定位获得的5 mm层厚的CT图像传至Monaco5.1计划系统进行三维重建。患者取仰卧位,热塑体膜进行固定。医生根据ICRU 83号报告[10]进行靶区勾画。放疗计划选用医科达Versa HD具有80对多叶光栅的直线加速器进行照射,能量为6 MV X线。所有VAMT计划选择旋转弧数均为2,进行360°全弧照射,射束增量为30°,小机头(Collimator)角度为15°;每个弧的最大控制点数均为180;计划的不确定度为1%;最小子野宽度均为1 cm。计算网格分别为2、3、4、5、6、7、8 mm。
1.3 VMAT计划的设计
保持Monaco计划系统其他条件不变(旋转弧度、最小子野宽度等),只改变计算网格尺寸的数值大小对计划进行优化,即每个病例得到7个计划,优化结束后,将剂量归一到满足包绕处方剂量95%的剂量要求。
1.4 评价指标
ICRU 83号报告[10]指出,最小剂量定义为98%的计划靶区(Planning Target Volume,PTV)受到的剂量(D98),最大剂量定义为2%的PTV受到的剂量照射(D2)。根据计算的剂量体积直方图(Dose-Volume Histogram,DVH)可得,评价指标还包括PTV的均匀指数(Homogeneity Index,HI)、适形指数(Conformity Index,CI)以及不同计算网格尺寸下计划的机器跳数(Monitor Unit,MU),其中PTV的HI越接近1,表明PTV剂量分布的DVH曲线梯度越陡,PTV剂量分布越均匀;CI越接近1,表明优化结果的剂量分布与PTV几何形状间的适形度越好。
危及器官的评价:小肠V30、V40(V30为30 Gy包绕的小肠体积,V40为40 Gy包绕的小肠体积),结肠V30、V40,直肠V45,膀胱V45,左股骨头Dmean(Dmean为所照射剂量的平均值),右股骨头Dmean。
1.5 统计学分析
采用SPSS 22.0软件进行数据分析,服从正态分布的计量资料采用±s表示,进行配对t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 不同计算网格尺寸条件下PTV的受量分析
不同计算网格尺寸条件下PTV的评价指标如表1所示,以计算网格尺寸2 mm为参考,对于PTV剂量D98,计算网格尺寸为3 mm时差异显著(t=-2.425、P=0.029);对于PTV的Dmean和D2,计算网格尺寸为3 mm时出现明显差异(t=2.772、P=0.015,t=3.313、P=0.005),且随着计算网格尺寸的数值增大,差异依然存在。计算网格尺寸为3 mm时,D2剂量低于计算网格尺寸为2 mm和4 mm的剂量。对于PTV的HI,计算网格尺寸为3 mm时,与2 mm的相比有明显差异(t=3.292、P=0.005),随着计算网格尺寸数值的改变,差异显著(t=3.292、P=0.05)。计算网格尺寸增大为6 mm时,PTV的CI较2 mm时出现显著差异,且随着计算网格尺寸值越大,差异越显著(t=4.496、P=0.001,t=6.675、P<0.001,t=7.506、P<0.001)。 对于计划的MU,计算网格尺寸为3 mm时,MU低于计算网格尺寸为2 mm和4 mm的,计算网格尺寸为4 mm时,PTV较2 mm时出现显著性差异(t=-3.071,P<0.05)。
表1 不同计算网格尺寸条件下靶区PTV的受量评价(±s,Gy)
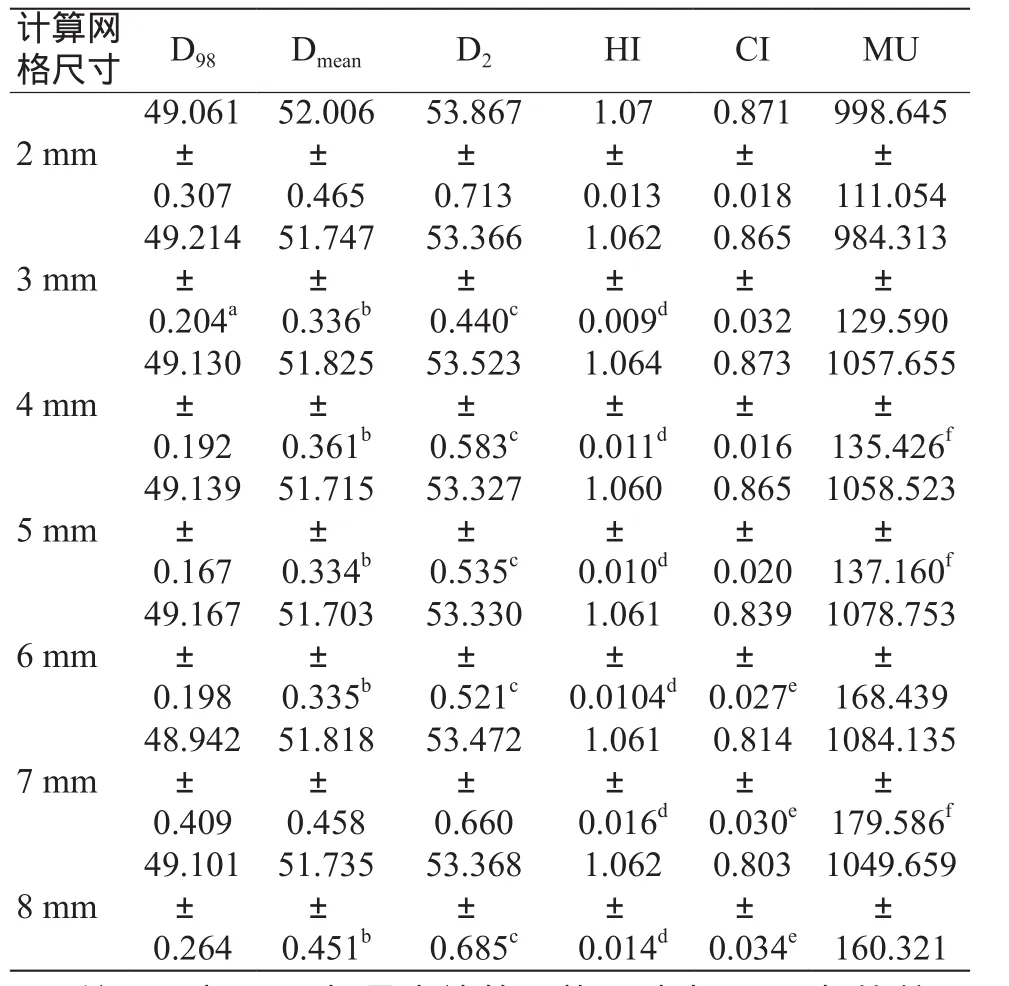
表1 不同计算网格尺寸条件下靶区PTV的受量评价(±s,Gy)
注: ª表示D98与最小计算网格尺寸为2 mm相比较:t=-2.425、P=0.029;b表示Dmean与最小计算网格尺寸为2mm相比较:t=2.772、P=0.015,t=2.419、P=0.030,t=3.322、P=0.005,t=3.372、P=0.005,t=2.340、P=0.035;c表示D2与最小计算网格尺寸为2 mm相比较:t=3.313、P=0.005,t=2.865、P=0.012,t=4.191、P=0.001,t=3.899、P=0.002,t=2.910、P=0.011;d表示HI与最小计算网格尺寸2 mm相比较:t=3.292、P=0.005,t=3.154、P=0.007,t=5.123、P<0.001,t=3.389、P=0.004,t=2.694、P=0.017,t=2.256、P=0.041;e表示CI与最小计算网格尺寸为2 mm相比较:t=4.496、P=0.001,t=6.675、P<0.001,t=7.506、P<0.001;f表示MU与最小计算网格尺寸为2 mm相比较:t=-3.071、P=0.008,t=-2.697、P=0.017,t=-2.228,P=0.043。
计算网格尺寸 D98 Dmean D2 HI CI MU 2 mm 49.061±0.307 52.006±0.465 53.867±0.713 1.07±0.013 0.871±0.018 998.645±111.054 984.313±129.590 4 mm 3 mm 49.214±0.204a 51.747±0.336b 53.366±0.440c 1.062±0.009d 0.865±0.032 49.130±0.192 51.825±0.361b 53.523±0.583c 1.064±0.011d 0.873±0.016 1057.655±135.426f 5 mm 49.139±0.167 51.715±0.334b 53.327±0.535c 1.060±0.010d 0.865±0.020 1058.523±137.160f 6 mm 49.167±0.198 51.703±0.335b 53.330±0.521c 1.061±0.0104d 0.839±0.027e 1078.753±168.439 7 mm 48.942±0.409 51.818±0.458 53.472±0.660 1.061±0.016d 0.814±0.030e 1084.135±179.586f 1049.659±160.321 8 mm 49.101±0.264 51.735±0.451b 53.368±0.685c 1.062±0.014d 0.803±0.034e
2.2 不同计算网格尺寸条件下危及器官的受量分析
不同计算网格尺寸条件下危及器官的剂量比较如表2所示,与同列最小计算网格尺寸为2 mm时比较,当计算网格尺寸增大为5 mm时,小肠的V40和结肠的V30、V40出现显著性差异(t=-2.184、P=0.047,t=-3.558、P=0.003,t=-2.404、P=0.031);计算网格尺寸增加为7 mm时,直肠的V45出现显著性差异(t=-2.652、P=0.019);计算网格尺寸为4 mm时,膀胱的V45出现显著性差异(t=-2.570、P=0.022);不同的计算网格尺寸优化条件对右股骨头的Dmean无显著性差异(t=2.135、P=0.610);对于左股骨头的Dmean,计算网格尺寸为8 mm时出现显著性差异(t=-3.106,P=0.008)。
表2 不同计算网格尺寸条件下危及器官的受量评价(±s,Gy)
注:a表示小肠V40为与最小计算网格尺寸为2 mm相比较:t=-2.184、P=0.047,t=-2.253、P=0.041,t=-2.424、P=0.029,t=-3.309、P=0.005;b表示结肠V30与最小计算网格尺寸为2 mm相比较:t=-3.558、P=0.003,t=-2.608、P=0.021,t=-2.336、P=0.035,t=-3.320、P=0.005;c表示结肠V40与最小计算网格尺寸为2 mm相比较:t=-2.404、P=0.031,t=-2.902、P=0.012,t=-5.013、P<0.001;d表示直肠V45与最小计算网格尺寸为2 mm相比较:t=-2.652、P=0.019;e表示膀胱V45与最小计算网格尺寸2 mm相比较:t=-2.570、P=0.022,t=-2.407、P=0.030,t=-2.910、P=0.011,t=-3.667、P=0.003,t=-3.128、P=0.007;f表示左股骨头Dmean与最小计算网格尺寸为2 mm相比较:t=-3.106、P=0.008。
计算网格尺寸 小肠V30 小肠V40 结肠V30 结肠V40 直肠V45 膀胱V45 右股骨头Dmean 左股骨头Dmean 2 mm 34.335±10.415 18.526±9.063 35.312±11.596 25.769±10.325 51.957±17.475 45.931±10.252 16.559±2.225 16.545±2.272 3 mm 35.455±9.469 19.341±8.609 36.000±11.423 26.294±10.434 53.935±13.689 47.811±10.691 15.332±4.858 16.922±2.560 4 mm 34.321±10.387 18.987±8.905 35.377±11.267 25.593±9.888 51.849±14.836 47.169±10.773e 15.929±2.591 16.539±2.871 5 mm 16.657±2.719 6 mm 34.933±10.333 19.482±8.865a 37.056±12.168b 26.687±10.359ic 54.976±13.578 47.939±10.195e 16.313±2.453 34.930±10.501 19.768±9.091a 36.956±12.215b 26.989±10.358c 57.672±12.763 48.567±9.893e 16.741±2.474 16.828±2.979 7 mm 17.778±3.242f 17.157±3.250 8 mm 34.799±9.627 19.713±8.684a 37.251±12.369b 26.849±10.505 61.254±12.089d 49.267±9.780e 17.041±2.788 35.265±10.375 20.081±9.085a 38.170±12.708b 27.429±10.757c 61.247±13.843 49.895±8.638e 17.284±2.608
2.3 不同计算网格尺寸下1例VMAT计划的优化时间分析
选取1例典型病例(患者51岁,女性)的VMAT计划优化的时间进行分析,2、3、4、5、6、7、8 mm计算网格尺寸下计划优化时间分别为1732、965、703、623、562、400、356 s,分析发现,计算网格尺寸为2 mm时,计划耗时为计算网格尺寸为3 mm时的1.7倍,且随着计算网格尺寸值的增大,计划的计算耗时呈现逐渐减少的趋势。
3 讨论
本研究比较了Monaco计划系统中7种不同计算网格尺寸条件下的计划方案,并以计算网格尺寸2 mm为参考,结果表明,随着计算网格尺寸数值的改变,PTV和危及器官的剂量也发生变化。计算网格尺寸的改变会影响剂量的计算,对于宫颈癌患者来说,虽然PTV体积较大,但危及器官也相对较多,计算网格尺寸的改变对PTV和危及器官产生的影响也会造成剂量的差异[11]。在计算中发现,对于PTV周围的肠道存在部分空腔的计划,计算网格尺寸的改变对PTV剂量影响较大[12]。空腔的存在会影响剂量的沉积,计算网格尺寸的改变在进行插值计算时由于计算点插值和体积平均效应的影响会导致计算误差增大[13]。表明计算网格尺寸的大小对密度均匀的模体影响相对较小;对于宫颈癌患者来说,不仅有可能存在肠道空腔的影响,还有造影剂造成相对电子密度的改变,以及骨骼等使模体产生不均匀的客观条件,都会造成在改变计算网格尺寸时剂量的明显改变[14]。本研究中计算网格尺寸在3 mm时MU数相对降低,MU数的降低理论上减少了治疗出束的时间[15],对于治疗前需要饮水的患者来说,治疗时间的缩短也会减少治疗过程中的憋尿时间。MU数的明显减少,可以降低加速器辐射头内的散射线,从理论上讲,降低了二次致癌的概率[16-18]。
计算网格尺寸对放疗计划的计算和精度有重要的影响。郭栓栓等[11]在网格精度对不同肿瘤放疗计划影响中得出,对腹部肿瘤建议使用的计算网格尺寸为2~3 mm,与本研究结论相似。戴宛庭等[18]在肝癌立体定向放疗(Stereotactic Body Radiationtherapy,SBRT)研究中得出计算网格尺寸为2 mm时最佳。宫颈癌病例中危及器官体积较大,且多为并联危及器官,与SBRT的高精度要求相比,宫颈癌的最大剂量限值的权重相对较低。裴运通等[9]在Monaco计划系统中研究计算网格尺寸对头颈部肿瘤的影响时也得出,计算网格尺寸为3 mm时对计划的优化是合适的,兼顾了计算精度与计算效率。
计划计算耗时也是体现工作效率的指标之一[19-22]。本研究中,计算网格尺寸越小,计划耗时越长。计划系统中计算网格尺寸值为1~8 mm,由于计算网格尺寸采用1 mm时计算耗时太长,不适用于临床实际工作,因此,本研究未对计算网格尺寸为1 mm进行统计计算,从计划设计以及可实行角度,计算网格尺寸为3 mm时对于宫颈肿瘤较合适,这与郭栓栓等[11]在网格精度对不同肿瘤放疗计划影响报道中得到的结论类似。
4 结论
PTV和危及器官的评价指标随着计算网格尺寸的改变表现出统计学差异性,因此,在Monaco计划系统中设计宫颈癌VMAT计划时需对计算网格尺寸加以选择。本研究中计算网格尺寸为3 mm时,既能满足PTV的各项评价指标(D98、Dmean、D2、MU、HI、CI),也能符合临床对危及器官的限制要求。因此,在Monaco计划系统中对宫颈癌进行VMAT优化时采用计算网格尺寸为3 mm是可行的,在满足临床剂量要求的同时提高了工作效率。

