头孢唑啉治疗对孕晚期B族链球菌感染患者炎性因子、并发症及妊娠结局的影响
宋志鹏
(上饶市信州区妇幼保健院药剂科,江西 上饶 334000)
B族链球菌(Group B Streptococcal,GBS)是寄生在人体下消化道中的一类致病菌,在一些特定情况下GBS会移至人体的泌尿生殖道中,此外GBS也是造成孕妇生殖道感染主要致病菌。据不完全统计,女性体内存在GBS率约为30%左右,在正常情况下不会对患者造成影响,而当机体出现免疫系统紊乱时,感染才会发生[1]。在妊娠期由于阴道内部环境改变,机体免疫力和抵抗力下降,遭受到GBS感染的概率高于未妊娠女性。据研究显示,孕妇妊娠晚期泌尿生殖系统出现感染的危害性要明显高于非孕期妇女群体[2]。据既往研究表明,引起孕妇早产、感染、胎膜早破、死胎以及新生儿疾病的主要危险因素之一为GBS感染[3]。据不完全统计,GBS感染占围生儿细菌感染发病率的58%左右,其中母婴垂直传播是GBS感染传染的一种主要途径[4]。因此如何在孕妇围产期对GBS感染予以有效预防、治疗,已成为临床所关注的重点。
抗生素为治疗GBS感染较为有效的一类抗菌作用的药物。值得注意的是,国内逐渐出现对氨苄西林和青霉素G敏感性下降的GBS菌株,但万古霉素的价格相对较为昂贵。头孢唑啉的价格相对低廉,属于半合成的头孢菌素,具有耐酶、高效以及低毒等优点,且可有效抑制溶血性链球菌细胞壁合成过程中的转肽酶,对溶血性链球菌有着高敏感的抗菌活性。此外,当前本地区尚未见到头孢唑林用于GBS感染孕妇的报道。基于此,本研究选择头孢唑琳作为孕晚期对抗GBS感染的药物,探讨其对GBS感染孕妇炎性因子、并发症及妊娠结局的影响。
1 资料与举措
1.1 基本资料
本研究经我院医学伦理委员会批准。选取2018年~2019年12月期间于我院诊治的82例GBS感染孕妇作为研究对象。纳入标准:符合第八版《妇产科学》中关于GBS感染的相关标准[5];在我院住院治疗临床资料、实验室资料完整者;经临床症状、实验室、影像学和肛周检等检查确诊者;均为单胎、头位;均为28w以后孕妇;患者均经一般资料匹配。排除标准:存在心、肝、肾等严重病变者;有恶性肿瘤者;合并妊娠期糖尿病、高血压者;对药物过敏者;治疗前1 m有免疫、抗感染和抗炎等治疗史;存在其他类型感染性疾病;无法配合完成治疗,存在精神障碍者。随机将所有患者分为研究组和对照组,各41例。其中对照组孕妇年龄为20~40岁,平均年龄为26.35±2.43岁;孕次:1~4次,平均孕次为1.89±0.12 次。研究组孕妇年龄为21~40岁,平均年龄为25.97±2.51岁;孕次:1~4次,平均孕次为1.76±0.11 次。两组基本资料差异无统计学意义(P>0.05),具有可比性。
1.2 方法
两组均采取常规助产、引产等对症分娩干预。
对照组患者静脉滴注500万单位青霉素(规格:160万单位,石药集团中诺药业有限公司,国药准字:H13021632);4 h后剂量调整为250万单位,Tid,不间断治疗7 d;并于临产时再次静脉滴注250万单位青霉素。
研究组患者静脉滴注2 g注射用头孢唑啉钠(规格0.5 g,浙江华润三九众益制药有限公司,国药准字:H20213507 ),8 h后剂量调整为1 g,Tid,不间断治疗7 d;并于患者临产、胎膜早破时再次静脉滴注1 g头孢唑啉钠。
1.3 观察指标
1.3.1 感染状态
于患者治疗前及治疗后(即分娩前)抽取患者空腹静脉血5 mL,一半静脉血样采用常规肝素抗凝,采用全自动学血液分析仪(深圳市迈瑞生物医疗电子股份有限公司生产;粤械注准20112 400807;BC-5100)进行白细胞计数(White Blood Cell Count,WBC);另一半静脉血样3000 rpm离心10 min后分离血清,使用酶联免疫吸附法检测降钙素原(Procalcitonin,PCT)、白介素-6(Interleukin--6,IL-6)水平。
1.3.2 妊娠结局
对所有患者进行随访直至胎儿出生,记录妊娠结局和分娩结局。妊娠结局包括:妊娠并发症(胎膜早破,经产前常规检查及B超等确诊)和早产(孕周<36 w前分娩);分娩结局包括:顺产、剖宫产及产钳助产。
1.3.3 产后感染
记录产后感染情况,包括产褥感染、宫内感染以及新生儿感染。
1.3.4 不良反应
观察并记录患者不良反应,包括皮疹、发热、恶心、呕吐、食欲不振及腹泻,并计算不良反应发生率。
1.4 统计学方法
以SPSS 22.0软件进行统计学分析。计量资料以均数±标准差(±SD)表示,采用t检验;计数资料以例数(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 对比两组患者治疗前后的WBC、PCT、IL-6指标水平
治疗前,两组患者WBC、PCT、IL-6指标水平无明显差异(P>0.05)。治疗后,对照组WBC、PCT、IL-6指标水平无明显变化(P>0.05);而研究组WBC、PCT、IL-6指标水平明显低于治疗前和对照组(P<0.05)。见表1。
表1 两组患者治疗前后的WBC、PCT、IL-6指标水平对比(±SD,n=41)

表1 两组患者治疗前后的WBC、PCT、IL-6指标水平对比(±SD,n=41)
注:与治疗前比较,aP<0.05;与对照组比较,bP>0.05。
?
2.2 对比两组妊娠并发症及分娩结局
研究组妊娠并发症率明显低于对照组(P<0.05)。研究组剖宫产率明显低于对照组、顺产率明显高于对照组(P<0.05)。见表2。
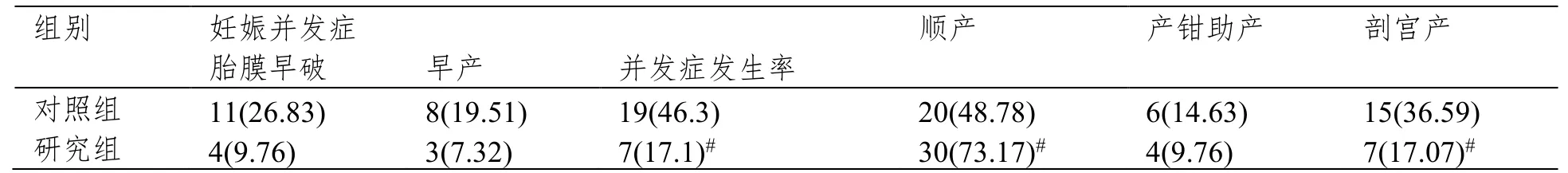
表2 比较两组妊娠并发症及分娩结局(例(%),n=41)
2.3 对比两组产后感染情况
研究组的产后感染的发生率明显低于对照组(P<0.05),见表3。

表3 比较两组产后感染情况(例(%),n=41)
2.4 对比两组不良反应情况
对照组不良反应发生率为7.31%(3/41),其中恶心2例,呕吐1例;研究组不良反应发生率为9.76%(4/41),其中皮疹1例,恶心1例、呕吐1例及腹泻1例,两组不良反应发生率无明显差异(χ2=0.156,P=0.693),且所有患者不良反应停药后均自行消失。
3 讨论
目前,在国外GBS已被证实是围生期严重感染性疾病的主要病原菌,且近年来随着二胎政策开放,孕产妇数量显著增加,GBS的发病呈明显上升的趋势,但在我国对其尚未有足够的重视,故如何在围产期有效预防治疗GBS感染成为产科医师关注的热点和难点[6,7]。
本研究结果显示,研究组治疗后WBC、PCT、IL-6水平明显低于对照组,这与既往刘芬研究结果一致[8],表明孕晚期GBS感染孕妇采用头孢唑啉治疗可有效缓解炎症反应,改善感染的状态。在张淑珍等人文献中表明,妊娠期间感染GBS者易引起胎膜早破,增加早产、难产等风险,严重危害母婴安全[9]。现阶段GBS主要采取抗生素治疗,而青霉素为GBS常用的治疗药物,但近些年青霉素耐药性呈逐渐增长,故选取新的治疗方式至关重要。相关文献研究中提出,将头孢唑啉应用于GBS感染者的治疗中,可有效抑制GBS生物活性[10]。WBC是一种机体免疫细胞,可参与正常炎症和免疫反应,并可通过吞噬GBS等病原体来防御疾病。而近年来,随着细胞因子的研究进展,IL-6 和 PCT 已成为宫内感染的重要判断指标[11]。正常情况下,孕晚期羊水中 IL-6 水平较低,但若发生感染则会显著升高IL-6 水平,且母体血清中IL-6表达也呈上升趋势。PCT作为检测细菌感染导致的炎症指标之一,其水平能反映宫内炎症情况,当发生宫内感染时,血清中 PCT 水平会明显上升,提示WBC、PCT及IL-6可作为评估GBS感染状态的重要指标[12,13]。
头孢唑啉为半合成的第一代头孢菌素,其具有广谱抗菌、耐酶以及安全性高等优点,对GBS等革兰阳性菌也具有良好的抗菌作用;另一方面,头孢唑啉能够通过有效抑制GBS细胞壁合成环节中重要的转肽酶而发挥抑制和灭杀B族链球菌的作用,且其对GBS有着高敏的抗菌活性,故使得GBS的繁殖被有效地阻断,同时也使得GBS上行传播的能力削弱从而起到改善患者感染状态,主要表现为治疗后WBC、PCT及IL-6水平显著降低。
除此之外,研究组的妊娠结局明显优于对照组,提示头孢唑啉治疗孕晚期GBS感染患者效果显著,可显著降低孕晚期GBS感染孕妇不良妊娠结局,对改善母婴妊娠结局具有较好的影响。考虑原因为:头孢唑啉治疗过程中还能够减少GBS吸附和穿透绒毛膜而引起胎膜局部张力的降低发生,有效的减少了胎膜早破的发生,为孕妇继续妊娠提供了更良好的支持,从而使得母婴妊娠结局得到改善。进一步分析药物安全性显示:两组不良反应发生率比较无差异,提示头孢唑啉治疗孕晚期GBS感染患者具有一定安全性,值得临床使用。
括而言之,孕晚期GBS感染孕妇采用头孢唑啉治疗可更好的降低患者炎性因子,改善患者感染状态,更有利于提高阴道分娩率,改善妊娠结局,且具有一定安全性。

