呼吸机治疗早产儿呼吸窘迫综合征的肺保护性分析
陈庶伟 福建省妇幼保健院新生儿科 (福建 福州 350000)
内容提要: 目的:分析在早产儿呼吸窘迫综合征治疗中呼吸机治疗的肺保护性效果。方法:将本院收治的120例早产儿呼吸窘迫综合征患儿,根据治疗方式不同分为传统机械通气治疗(对照组)和肺保护性呼吸机通气治疗(观察组),对比分析两组患儿的治疗效果,治疗中产生的并发症、治疗前后的动脉血气指标以及患儿的通气、用氧以及住院时间。结果:观察组和对照组患儿的治疗有效率分别为98.33%、83.33%,P<0.05;并发症对比观察组和对照组的发生率分别为3.33%、18.33%,P<0.05;血气指标比较,PO2、PCO2、pH治疗前后差异不大,但治疗后观察组患儿的PO2、PCO2优于对照组,P<0.05;针对两组患儿的通气、用氧以及住院时间进行比较,观察组患儿均低于对照组,统计学比较的结果为P<0.05。结论:使用呼吸机肺保护性通气治疗早产儿呼吸窘迫综合征,可以快速地缓解患儿的症状,减少对患儿肺部产生的损伤,还可以减少治疗中产生的并发症,提高治疗效果,安全性和有效性均有保障,可以促进患儿早日康复。
在临床中,新生儿群体因为发育不完全,加上各种因素的影响,很容易受到各种疾病的侵袭,尤其是早产儿,呼吸窘迫综合征是早产儿中较为常见的一种疾病,影响着患儿的生命安全,需要加强治疗[1]。机械通气是有效的治疗方法,但是机械通气会对患儿的肺部带来损伤,为了减少患儿的肺部损伤,需要在治疗中对肺部进行保护[2]。当前在临床上呼吸机肺保护性治疗的产生,大大的提高了治疗效果,有效地降低了对肺部的损伤,为了更好地研究呼吸机的肺保护性通气治疗效果,文章回顾分析了本院120例早产儿呼吸窘迫综合征患儿的治疗效果,具体内容如下。
1.资料与方法
1.1 临床资料
研究对象选定为120例医院收治的早产儿呼吸窘迫综合征患儿,其中男性患儿67例,女性患儿53例,患儿的胎龄范围28~34周,日龄范围在0.5~1h。按照其基本资料将其分为两组,且保证两组患儿的基本资料无较大差异,一组实施传统机械通气治疗,作为对照组,一组实施肺保护性呼吸机通气治疗,作为观察组。研究经医院医学伦理委员会审核批准。
1.2 方法
对照组:采用传统机械通气治疗。本组的患儿在发病后针对其临床症状对其实施抗感染肺泡表面活性物质替代治疗等常规治疗,在常规治疗基础上对其实施传统的机械通气治疗,使用新生儿呼吸机SLE5000(器械全称:英国SLE小儿高频呼吸机SLE5000,生产厂家:英国SLE公司,型号:SLE5000)进行机械通气,机械通气设置潮气量为4~6mL/kg,气道峰压的参数设定为18~20cmH2O,呼气末压的参数设定为(5.10±1.50)cmH2O,呼吸频率的参数设定为40~60次/min。
观察组:采用肺保护性呼吸机通气治疗。本组的患儿在常规治疗的基础上对其实施肺保护性呼吸机通气治疗,让患儿更多的肺泡处于开放的状态,然后根据P-V曲线对患儿呼吸机治疗中的呼气末压进行调节,减少容积伤以及气压伤,保证患儿的呼气末压适应患儿的需求后,再调整潮气量,将潮气量降低,减少通气诱发的患儿肺部损伤。
1.3 观察指标与判定标准[3]
比较治疗效果,治疗中产生的并发症,治疗前后的动脉血气指标,通气、用氧及住院时间。患儿的治疗效果采用的判定标准为:治疗后临床症状、血气指标全部恢复正常判定为显效;治疗后临床症状、血气指标有一定的改善判定为有效;治疗后临床症状、血气指标等无明显变化或进一步加重判定为无效。动脉血气指标主要为PO2、PCO2、pH值。
1.4 统计学分析
2.结果
2.1 临床治疗效果对比
在两组患儿的临床治疗效果比较中,观察组和对照组患儿的治疗有效率分别为98.33%、83.33%,观察组高于对照组,统计学比较的结果为P<0.05,见表1。
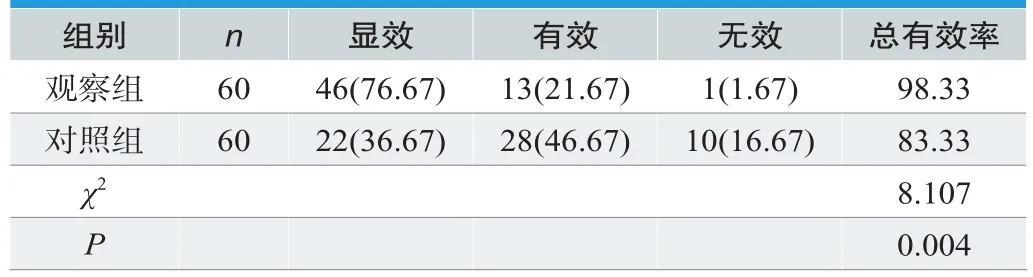
表1. 两组患儿的临床治疗效果比较
2.2 并发症发生情况对比
从两组患儿治疗中产生的并发症进行对比分析,观察组(3.33%)低于对照组(18.33%),差异显著,P<0.05,见表2。
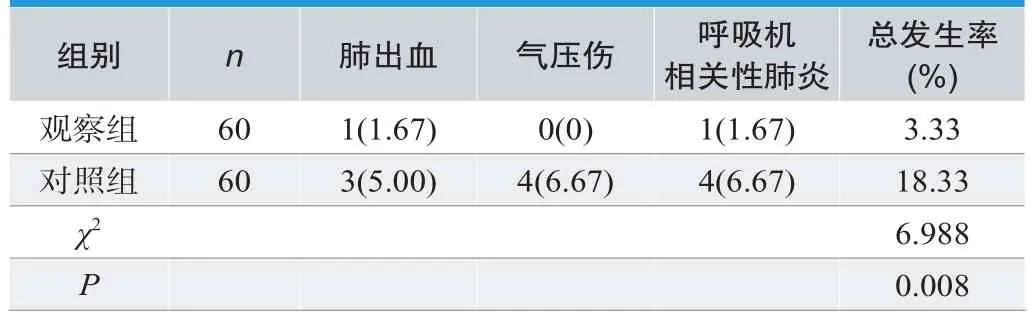
表2. 两组治疗中产生的并发症发生率对比
2.3 血气指标对比
针对两组患儿的血气指标进行比较,PO2、PCO2、pH治疗前无较大差异,治疗后观察组患儿的PO2、PCO2优于对照组,P<0.05,pH值无统计意义,P>0.05,见表3。
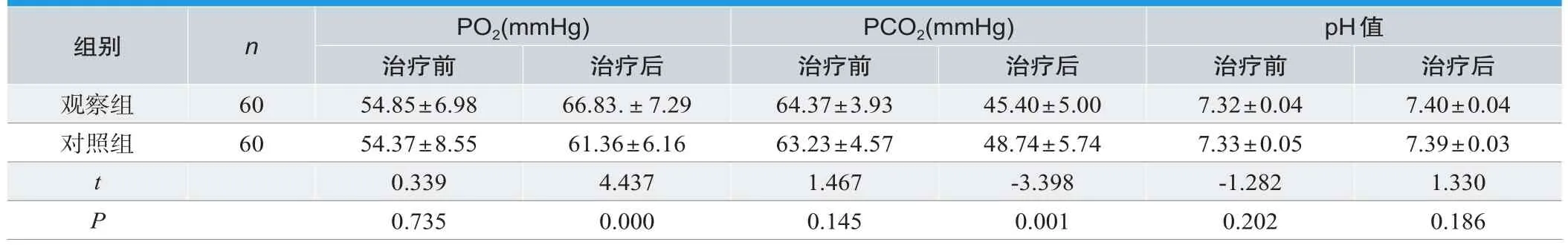
表3. 治疗前后患儿的血气指标对比
2.4 通气时间、用氧时间、住院时间比较
针对两组患儿的通气、用氧以及住院时间进行比较,观察组患儿均低于对照组,经统计学比较,差异显著,P<0.05,见表4。

表4. 两组通气、用氧及住院时间对比
3.讨论
在临床治疗中,新生儿群体中较为常见的疾病有很多,一些疾病对患儿的身体及生命安全产生的威胁较大,尤其是新生儿刚出生发生的疾病,需要及时地进行救治[4]。早产儿呼吸窘迫综合征是新生儿中发病率较高的一种病症,主要是因为早产儿的肺部发育不完整,肺泡表面的活性物质缺乏,造成患儿出现各种症状,例如呼吸困难、低氧血症、呼吸窘迫、呼吸衰竭等,严重的威胁着新生儿的生命安全,需要在确定患儿的病情之后,尽快地为患儿展开治疗[5]。
早产儿呼吸窘迫综合征作为临床上发病较高,且危险性较高的疾病,对新生儿身体健康和生命安全产生的威胁较大,为此需要受到重视并强化治疗[6]。目前在临床上机械通气治疗是早产儿呼吸窘迫综合征在无创呼吸治疗失败后的主要治疗方法,但是这种治疗方法会对患儿的肺部产生一定的损伤[7],除此之外因为机械通气还会造成其他方面的损伤。在早产儿呼吸窘迫综合征的治疗中,传统的呼吸机机械通气治疗,需要保证氧分压、二氧化碳分压均在正常值范围内,这个要求需要通过调整呼吸机参数吸气峰压进行控制,但是如果在呼吸机的吸气峰压值过高[8],会对患儿的肺部造成损伤,以及其他相关的并发症,影响着患儿的健康。近几年随着肺保护性研究的不断深入,在早产儿中如果出现呼吸窘迫综合征,需要加强对患儿的肺部进行保护,改善治疗方法,加入肺保护性干预,减轻疾病对患儿身体产生的损伤[9]。呼吸机肺保护性通气治疗,是在传统机械通气治疗的基础上以肺保护性为目的的通气治疗方法,该治疗方法不仅对患儿的肺部进行了保护,还可以快速地改善患儿的症状,减少治疗中并发症的发生,将呼吸机使用中患儿肺部产生的损伤降低,促进患儿治疗效果的提升[10]。肺保护性呼吸机通气治疗是在传统机械通气治疗的基础上进行的改进,通过合理地调整呼吸机的参数,在完成治疗的同时,保证治疗效果并对患儿肺部进行保护。肺保护性呼吸机通气治疗可以将患儿的通气质量改善,同时在肺保护性措施的支持下,可以将其呼吸机通气治疗中的通气压力和气道阻力,减少呼吸机机械通气给患儿的肺泡带来的刺激,进而避免了肺泡的过度扩张,引发呼吸机相关性肺炎等。为了验证早产儿呼吸窘迫综合征治疗中肺保护性呼吸机通气治疗的效果,文章展开了研究,从研究的结果上进行分析,肺保护性呼吸机通气治疗后患儿的临床治疗效果相对于传统的机械通气治疗有显著的提升,而且差异显著(P<0.05),治疗效果表明,对早产儿呼吸窘迫综合征患儿实施肺保护性呼吸机通气治疗,可以提升治疗效果。从治疗中产生的并发症进行分析,肺保护性呼吸机通气治疗产生的少于传统机械通气治疗(P<0.05),这也说明实施肺保护性呼吸机通气治疗起到了较大的保护作用,减少了患儿治疗中的并发症,为其早日康复提供了基础。传统机械通气治疗组患儿的血气指标PO2、PCO2与传统机械通气治疗组相比有显著的差异(P<0.05),从这项指标进行分析,实施肺保护性呼吸机通气治疗,可以最大程度地改善患儿的通气质量,促进血气指标恢复正常。从两组患儿的通气、用氧及住院时间上进行比较,肺保护性呼吸机通气治疗花费的时间均少于传统机械通气治疗(P<0.05),这些结果表明肺保护性呼吸机通气治疗可以快速地改善患儿的症状,提高治疗效果,减少通气时间、住院时间等,减少对患儿身体产生的损伤,提高患儿的康复速度。从本次研究的结果可以得出,在早产儿呼吸窘迫综合征的治疗中,肺保护性呼吸机通气治疗,减轻呼吸机对患儿身体产生的损伤,提高通气质量,促进患儿康复,安全性和有效性均有保障。
综上所述,将肺保护性呼吸机通气治疗应用在早产儿呼吸窘迫综合征的治疗中,在改善患儿的临床症状和血气指标中有较大的帮助,还可以缩短患儿的治疗时间,提高患儿的康复速度,所以肺保护性呼吸机通气治疗的安全性和有效性均有保证。

