局部氧治疗结合富血小板血浆治愈骨折后难愈伤口
蒋琪霞,范丽华,王雅婧,罗丽琴,卢 彬,白育瑄,周济宏
1.东部战区总医院烧伤整形科,南京 210002; 2.东部战区总医院秦淮医疗区门诊部伤口造口护理中心,南京 210002; 3.南京大学医学院,南京 210000; 4.联勤保障部队第九二三医院神经内科,南宁 530020; 5.联勤保障部队第九二三医院皮肤科,南宁 530020; 6.浙江医鼎医用敷料有限公司临床学术部,浙江 温州 325027; 7.南京市中医院烧伤整形科,南京 210000
难愈伤口是一类持续时间长、影响因素多、顽固性感染的慢性复杂伤口[1-2],如何有效治疗一直是研究热点[1]。富血小板血浆(platelet-rich plasma,PRP) 是一种高浓度的血小板导向性血浆,分为同种异体PRP(allogeneic PRP,al-PRP)和自体PRP(autologous platelet-richplasma,au-PRP),含有多种生长因子,能够促进血管化、组织分化和增殖,均能缩短愈合时间,提高下肢溃疡愈合率,被认为是治疗难愈伤口的新方法[3-5]。局部氧治疗(topical oxygen therapy,TOT)是指通过微氧治疗设备、以3~13mL/h微流量向封闭伤口输送纯氧的一种伤口治疗新方法[6-8],其优势在于通过伤口组织直接弥散和吸收氧气来纠正伤口中心区域细胞的低氧状态和提高组织氧分压、改善组织活性,促进伤口愈合[7-8],与高压氧治疗比较,有降低全身氧中毒风险以及提高治疗便利性的优点[7]。笔者采用2014年引入并改良应用于创伤性慢性伤口的TOT新技术[9]结合au-PRP,成功治愈2例骨折后难愈伤口患者。
临床资料
1 一般资料
1.1病例1 患者男性,47岁,右跟骨骨折实施钢板内固定手术后切口不愈合3月余,于2020年9月21日到东部战区总医院伤口护理门诊就诊。既往史:身体健康,无不良嗜好。体重70kg,身高1.70m,体质量指数(body mass index,BMI)24.22kg/m2。初诊评估:右外踝后下方1cm×1cm、深度1cm的全层伤口,基底100%腐肉,血供不良(图1),24h渗液5mL。采用汉化版压疮愈合计分量表(pressure ulcer scale for healing,PUSH)从面积、组织类型和渗液量三方面[10-11]评估,计分8分。手术后全身曾输注广谱抗生素治疗3周,伤口涂抹莫匹罗星抗生素软膏,每日1次,连续4周。创伤以来担心伤口感染,不敢洗浴[12],主诉焦虑影响睡眠。
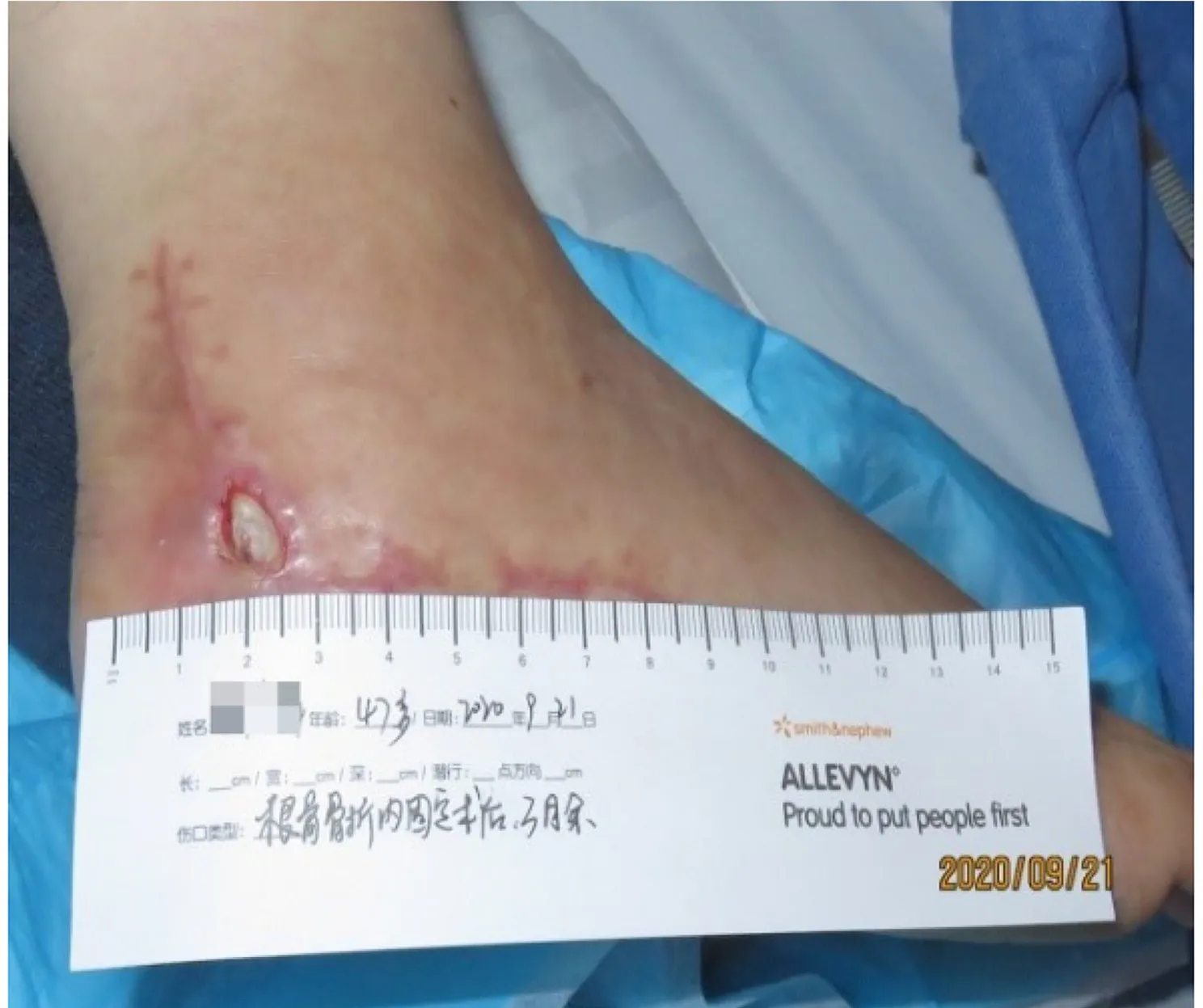
图1 病例1伤口初诊评估
1.2病例2 患者男性,58岁,左下肢胫骨骨折后继发骨髓炎6月余,骨清创结合自体骨搬移手术2次、切口难愈5月余,于2021年3月16日到伤口护理门诊就诊。既往史:患有大动脉炎、持续口服盐酸羟氯喹0.2g,每日2次,连续8年。最近口服抗生素已超过4周。体重70kg,身高1.75m,BMI22.88kg/m2。初诊评估:左小腿下段胫前3cm×1cm、深度2cm的全层伤口,基底部100%腐肉,组织脆性大、易出血,24h渗液10~15mL。PUSH计分10分,细菌培养为金黄色葡萄球菌,周围皮肤翻卷增厚并有色素沉着(图2)。创伤以来因担心伤口感染而采取局部擦浴[12],主诉焦虑,入睡困难。
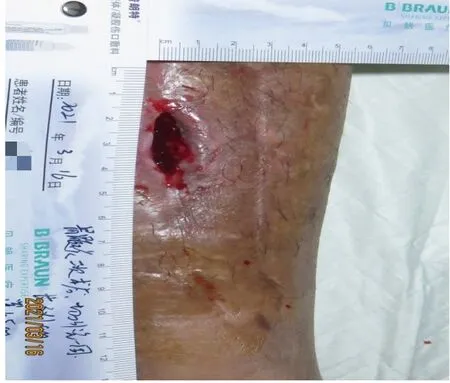
图2 病例2伤口初诊评估
2 方法
2.1难点分析 2例患者均为下肢骨折手术后持续时间>3个月的难愈伤口,伤口均存在血供不良、组织低氧和感染问题,是难以愈合的主要原因。如何改善组织低氧、控制感染和提高组织增殖活性是2例伤口处理的难点与关键。一项对50例下肢溃疡为期1年的观察性研究发现[13],26%(n=13) 经皮氧分压<20mmHg者溃疡均未愈合,44%(n=22)经皮氧分压20~40mmHg者中13例未愈合,30%(n=15)经皮氧分压>40mmHg者溃疡均治愈。因此提出“组织低氧(<30mmHg)预示伤口难以愈合”的观点[13-14]。Shah[14]将纠正低氧作为伤口床准备要素加入TIME原则[清创Tissue debridement(T)、抗炎抗感染Inflammation or infection control(I)、维持湿度平衡Moisture balance(M)、促进伤口边缘收缩Edge],成为TIME O2新原则。TOT作为难愈伤口的一种新技术被推荐使用[15-18]。笔者2014年引入TOT联合负压伤口治疗用于创伤性慢性伤口获得满意效果[9],为本研究奠定了基础。
2.2共性治疗方案 根据难点分析和文献复习[3,5-9,13-18],征得患者知情同意,决定采用TOT联合au-PRP干预,期望两种新技术发挥协同作用解决难点问题。新技术干预方案获得东部战区总医院医学伦理委员会批准(2020NZKY-027-02)。具体操作方法:先行伤口床准备,包括清除腐肉、清洗伤口,基底部放置专用输氧管,再覆盖生理盐水纱布和灭菌干纱布,外用透明薄膜“高举平台”法封闭伤口周围2~3cm,输氧管连接伤口微氧治疗仪(GreensO-Ⅱ,无锡国赢科技公司生产),该治疗仪以氧流量3mL/h、湿度>30%和温度>25℃的恒定参数持续向伤口输氧(图3、4),隔日更换1次输氧管道和敷料[8-9,19]。根据课题组前期研究结果和国外报道,TOT疗程按照治疗目的和效果需要2~14周[6-7,9,17-19]。
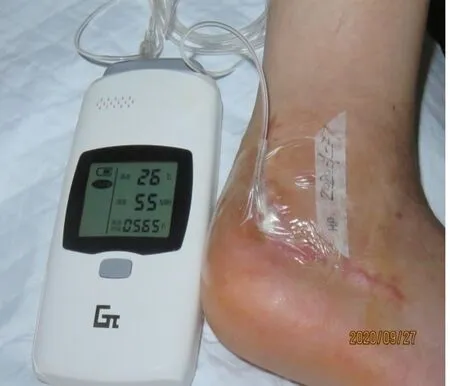
图3 病例1伤口采用微氧治疗仪实施TOT
本研究2例伤口采用TOT治疗至伤口组织转为红色肉芽、24h渗液量<10mL,无异味无疼痛时,表明治疗有效[9-11],予中止TOT,实施au-PRP治疗,理论认为此时是实施au-PRP的最佳时机,能够使多种生长因子有良好的作用环境发挥促进血管化和组织增殖作用[20-22]。具体操作方法:采用封闭式技术在烧伤实验室制备au-PRP[5,20-22],于伤口处理当日采用制备PRP的专用负压密闭试管和采血针头(图5a),抽取患者自体血8mL,使用高速离心机(图5b),设定平衡点和转速3 000转/min,2次离心,每次高速离心15min,获得PRP悬浮液。根据伤口大小,抽取2~3mL悬浮液,再将5mL含2 000IU的凝血酶溶液与PRP悬浮液按照0.5∶1的配比混匀,凝血酶激活au-PRP后形成凝胶状,取出待用(图5c、d)。生理盐水清洗伤口后,将au-PRP放入伤口基底部(图5e、f),覆盖2层凡士林纱布保湿和4层灭菌干纱布,外用粘性薄膜封闭固定,每周2次。整个过程严格无菌操作,制备好的au-PRP在20min内用于伤口,确保新鲜、无污染。
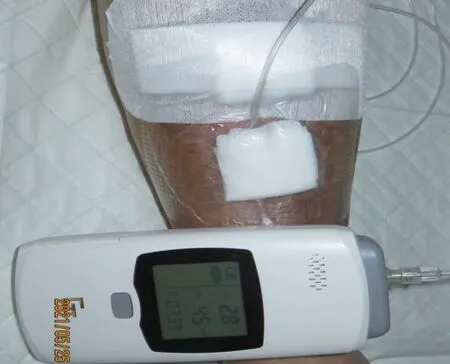
图4 病例2伤口采用微氧治疗仪实施TOT
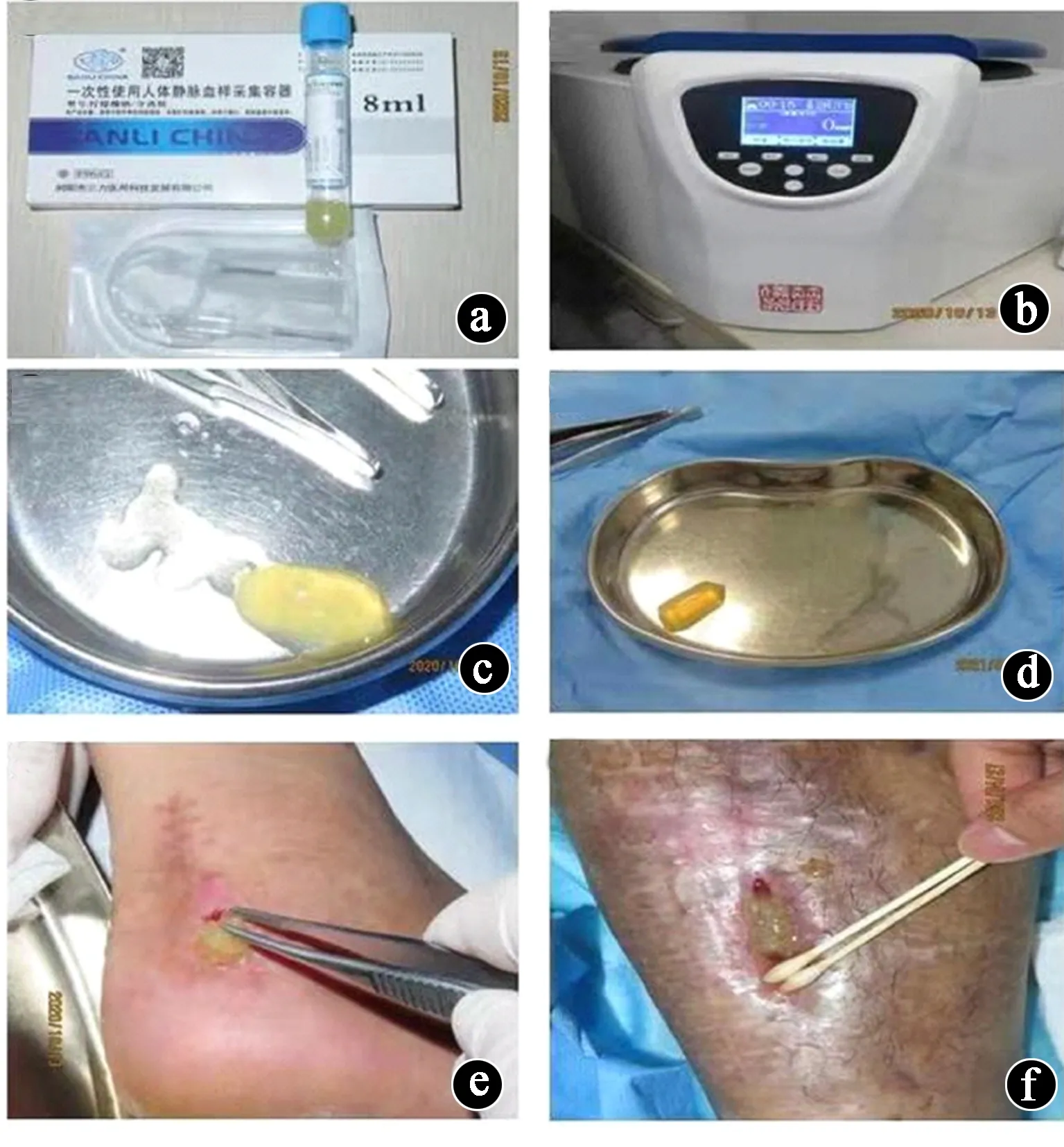
图5 病例共性治疗情况。a.PRP负压采血试管和采血针;b.制备PRP的离心机;c.病例1制备好待用的au-PRP;d.病例2制备好待用的au-PRP;e.病例1伤口放入au-PRP;f.病例2伤口放入au-PRP
2.3个体化干预方案 根据个体特点,制定个体化活动方案和淋浴方法,指导患者每日间歇走路1~2h,睡前使用防水薄膜封闭伤口热水淋浴15min[23-24],结合倾听舒缓音乐30min,以帮助舒缓焦虑心理和改善睡眠。
2.4效果评价 因无设备监测经皮氧分压,故采用PUSH计分量表每周从伤口面积、组织类型和渗液量动态评价一次伤口进展[10],最高分17分,表示伤情严重;计分下降说明治疗有效,维持当前治疗;如果计分维持不变或上升,表示治疗无效,需要查找原因,制定对策;计分为0,表示愈合[10-11]。
2.5愈合后随访 每例愈合后门诊随访3~6个月,观察伤口有无复发、功能活动状态和瘢痕增生情况。采用温哥华瘢痕量表(Vancouver scar scale,VSS)从4方面计分,色泽:0=正常,1=色素减退,2=色素沉着;血管化:0=正常,1=粉色,2=红色,3=紫色;柔韧性:0=正常,1=柔软弹性好,2=压之柔软可弯曲,3=压之无弹性,4=瘢痕呈条索状,5=挛缩畸形;厚度:0=正常,1=0~2mm,2=2~5mm,3=5mm以上。最高分13分,表示瘢痕挛缩畸形、有色素沉着和紫色充血,分数越低瘢痕增生越不明显,0分为正常[25]。
3 结果
病例1伤口接受TOT治疗21d,伤口组织转为红色,渗液少量(<5mL),PUSH由8分降为7分,开始实施au-PRP治疗,2周4次后肉芽组织增殖明显,PUSH计分由7分降为3分(图6a),au-PRP治疗5次后,PUSH计分由3分降为0分,表明伤口愈合(图6b),愈合时间51d。愈合后2周和6个月随访,瘢痕计分均为0分(图6c、d),愈合后2周功能活动正常,重返工作岗位。
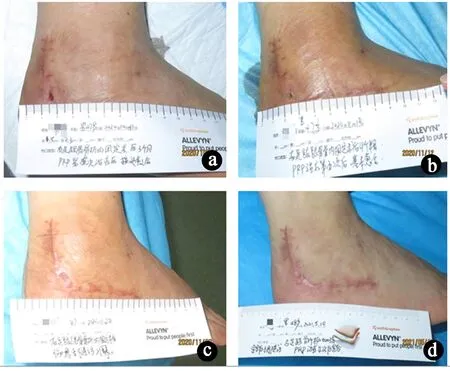
图6 病例1伤口治疗情况。a.au-PRP治疗4次后;b.au-PRP治疗5次愈合;c.愈合后2周随访,瘢痕0分;d.愈合后6个月随访,瘢痕0分
病例2伤口接受TOT治疗28d,伤口组织转为红色肉芽组织,渗液中量(5~10mL),PUSH计分由10分降为9分,接受au-PRP治疗2次后基底肉芽组织增殖,渗液少量,PUSH计分降为7分(图7a),au-PRP治疗3次后肉芽组织明显(图7b),au-PRP治疗4次后面积缩小33%,PUSH计分降为6分(图7c),au-PRP治疗16次后(2021年8月15日)愈合(图7d),愈合时间150d。愈合后1个月和3个月随访,未见复发,瘢痕计分均为4分(压之无弹性、色泽浅),功能活动正常(图7e、f)。
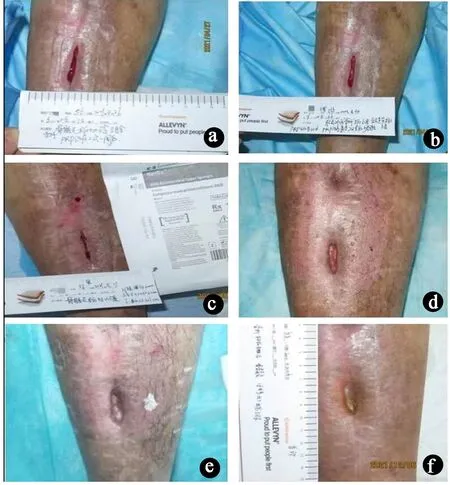
图7 病例2伤口治疗情况。a.au-PRP治疗2次后;b.au-PRP治疗3次后;c.au-PRP治疗4次后;d.au-PRP治疗16次后愈合;e.愈合后1个月随访,瘢痕4分;f.愈合后3个月随访,瘢痕4分
讨 论
1 局部氧治疗难愈伤口的原理、应用时机和方法
1.1原理 氧疗方法和效果在伤口治疗中一直存有争议,传统氧疗有高压氧和局部高流量(5~6L/min)输氧[16]。2008年Sen[26]首先在1 854例门诊不愈合伤口中,随机选出57例,非随机分为高压氧治疗组(n=32)和TOT组(n=25),TOT组采用局部给氧装置封闭伤口后输入3mL/h的低流量纯氧,每天90min,每周4次,连续14周。高压氧组采用单室高压氧治疗,每天60min,连续14周。结果发现,TOT组伤口治愈率显著高于高压氧组(56%vs.43%),组织免疫化学检测显示,TOT组血管转化因子表达明显高于高压氧组。由此提出“让伤口有氧是伤口愈合要素”的重要观点和TOT理念与方法,认为伤口氧合状态是愈合结果的关键决定因素。慢性伤口本质上是低氧的,通过个性化TOT治疗,可以安全给氧并提高伤口治疗效果,其治疗原理是通过恒温恒湿低流量氧气(3mL/h)输入伤口,组织弥散和吸收氧气而提高伤口氧分压[26-27]。提高伤口组织氧分压能提升中性粒细胞吞噬功能从而增强抗菌作用[28];能使厌氧菌的多种代谢酶失活而抑制细菌生长繁殖[29-31]; 能减轻伤口组织炎性反应、促进血管新生以及增强组织增殖活性[8,28-29];能促进伤口边缘收缩,加快上皮细胞迁移速度[28-31]。国内外改良应用研究显示,TOT联合负压治疗慢性伤口时能显著提高伤口组织氧分压和肉芽组织覆盖率[30],还能显著改善伤口组织增殖活性及血管化,提高愈合率和缩短愈合时间[32]。多项应用研究发现[9,19,28,32],TOT是一项安全有效的伤口治疗新技术,如美国的多中心RCT证实TOT(>99.9%纯氧3mL/h)联合湿性疗法连续治疗糖尿病足溃疡12周(n=74)与湿性疗法(n=74)比较,伤口愈合率提高近2倍(32.4%vs.16.7%),且未发现不良事件。笔者纳入64例慢性创伤性伤口对比研究也证实,TOT(>99.9%纯氧3mL/h)结合负压治疗(n=32)连续治疗2周,与单纯负压治疗(n=32)比较,伤口愈合率提高12.5%,愈合时间缩短9.2d,也未发生不良事件[32]。TOT(>99.9%纯氧3mL/h)用于25例急慢性伤口4周,细菌阳性率下降40%,伤口愈合时间缩短2~3周,同样未发现不良反应[28]。因TOT治疗仪轻便、参数稳定且安全,特别适用于居家和门诊伤口治疗,为慢性伤口治疗开辟了新思路和新方法[9,19,32]。这是本文2例患者采用TOT的理论基础和实践依据。
1.2应用时机 根据上述原理和临床应用报道[7-9,19,28,32],TOT治疗前应先清除伤口中坏死组织和腐肉,基底呈现红色肉芽组织,此时使用TOT将有助于氧气的弥散和吸收,才能确保效果。这也是本文2例患者使用TOT时机的判断依据。
1.3应用方法 目前国内外TOT治疗尚未有标准化应用方法,美国和英国多采用商业化生产的伤口微氧治疗仪和自粘薄膜封闭伤口后,持续或间断(每日2~3次,每次90min)输入流量3~13mL/h纯氧,能够确保安全、有效[28-31]。效果评价指标多采用伤口面积缩小率、愈合率、PUSH计分和愈合时间等[7-9,19,28-29,32]。疗程不短于3周[7-8],Kaufman等[7]采用TOT治疗100例慢性伤口发现,疗程>25d者的伤口面积缩小率和愈合率显著高于疗程<25d者,表明实施TOT有一定的时间依赖性,因此,国外TOT治疗下肢溃疡有12~14周疗程的报道[26,28]。国内TOT治疗急慢性伤口疗程为2~4周[9,19,32],据此,适宜疗程应根据伤口治疗目的和效果而动态调整。本文2例患者采用国产伤口微氧治疗仪实施TOT分别干预3、4周获得了预期效果,表现为渗液量减少,可见肉芽组织增殖颗粒,PUSH计分下降,表明TOT治疗发挥了控制炎性反应和促进组织增殖的作用[9,19,28-29],为后续采用au-PRP营造了良好的伤口环境[33]。
2 au-PRP治疗难愈伤口的原理、应用时机和方法
2.1原理 au-PRP治疗难愈伤口的原理主要为所含多种生长因子(血小板转化因子、血管转化因子、表皮生长因子和成纤维细胞生长因子等):能够促进间充质细胞、成纤维细胞/胶质细胞/平滑肌细胞和成骨细胞的有丝分裂;调节胶原酶分泌和胶原合成;刺激巨噬细胞和中性粒细胞趋化;刺激血管生成和增加血管通透性;刺激内皮细胞有丝分裂和角质形成细胞、成纤维细胞的增殖等,发挥止血、抗炎和促进组织增殖及伤口愈合作用[5,16-19]。临床应用结果表明,au-PRP能改善糖尿病下肢溃疡愈合率(84.5%)[18],愈合时间缩短30d左右[5],无不良反应,被认为是一种安全有效的伤口治疗新技术[5,18]。与al-PRP 比较,au-PRP污染机会少、安全性高,而且无需进行传染性病毒检测和有害物质检测,制备更方便[16-19]。这是本文2例患者实施au-PRP的理论基础和实践依据。
2.2应用时机 基于上述原理,应用时机应选择在清创结束、感染控制、血供改善后[5,16-19],此时认为伤口床准备良好[33],能够为au-PRP中的各类生长因子发挥作用提供更好的伤口微环境。这也是本研究2例患者先行TOT治疗准备伤口床,再行au-PRP的依据和理由。应用效果表明,2例伤口分别在接受au-PRP治疗5次和16次后愈合,愈合后随访3~6个月,未见复发和瘢痕增生,活动功能正常,避免了再次手术,达到预期目标。
2.3应用方法 除了需要准备伤口床和选择适宜的时机外,au-PRP制备方法和质量与治疗效果直接相关[16,18]。目前全球尚无制备au-PRP的标准方法[16],大多数研究报道未提供可重复的PRP制备方法,因此很难比较PRP产品及其相关治疗结果[18]。欧洲和意大利有PRP制备和使用的相关法令,要求患者自愿,并且确保血液制品安全和优质,将制备PRP技术分为封闭式和开放式两类:封闭式技术要求制备过程和产品不得暴露于环境中,而开放式技术则在工作环境中要求严格无菌操作制备PRP,但其制备过程和产品都暴露于工作环境中。相关法令制定了采集血液的容量、使用的试剂、离心时间/重力、温度和速度等质量标准[16,18],要求通过开放式技术获得的PRP必须确保产品在制备、运送和使用过程中不受微生物污染[16]。本研究2例患者伤口的au-PRP 制备和使用过程均遵从了这些原则,如获得医院医学伦理委员会批准、患者知情同意,采用封闭式技术在烧伤实验室制备au-PRP,从采血量、温度、离心速度和时间,到凝血酶激活和使用au-PRP,整个过程都标准化、可重复,患者在门诊即可接受治疗,无需住院和回输血液,特别适用于灾害救援现场和战场伤员救护,值得进一步研究。
综上所述,TOT联合au-PRP治疗2例难愈伤口均达到愈合效果,为此类伤口的非手术治疗进行了有益的尝试。但因缺乏经皮氧分压测定设备,2例患者无法获得TOT治疗前后的氧分压改善结果,且样本量有限,今后需增加样本、改善监测方法,以获得更确切的结果。
作者贡献声明:蒋琪霞:设计护理方案,组织人员实施,撰写和修订论文;范丽华、白育瑄:收集和分析病例资料;王雅婧:采血和制备PRP,病例随访;罗丽琴、卢彬:伤口处理、使用PRP及观察效果;周济宏:全程指导PRP制备方法

