贝利尤单抗治疗系统性红斑狼疮的效果分析①
徐男男 付文轶 张 宁(中国医科大学附属盛京医院,沈阳 110004)
系统性红斑狼疮(systemic lupus erythematosus,SLE)是一种复杂的自身免疫性多系统疾病,临床异质性强,潜在的发病率和病死率都很高,其可导致身体多器官、多组织受累,给生活质量带来不同程度的负面影响[1-3]。激素联合环磷酰胺等免疫抑制剂类药物在SLE的治疗中有着至关重要的地位,但对于部分特殊患者,传统的激素联合免疫抑制剂治疗也存在着不可耐受等问题,因此近些年来贝利尤单抗等生物制剂疗法成为治疗SLE的研究热点。
反应性B淋巴细胞参与SLE的发病机制,被激活的成熟B细胞分泌多种细胞质和细胞核抗原的自身抗体产生[4]。B淋巴细胞刺激因子(B lymphocyte stimulator,BLyS),也被称为B细胞活化因子(B cellactivating factor,BAFF),是肿瘤坏死因子(tumor necrosis factor,TNF)细胞因子超家族成员[5]。抑制BLyS的结合可促进B细胞凋亡,抑制B细胞分化和生存。由于BLyS在SLE患者中过度表达,可成为SLE的一个重要治疗靶点。贝利尤单抗(belimumab)是一种针对BLyS的人免疫球蛋白单克隆抗体,是第一个被批准用于治疗SLE的新药[6]。
在国内外的诸多临床试验以及临床具体应用中均证实贝利尤单抗加标准治疗在降低整体疾病活动度和降低发作的发生率和严重程度方面是有效的[7-8]。但贝利尤单抗在中国患者的临床应用情况鲜有报道,因此该研究收纳了住院以及门诊使用贝利尤单抗治疗SLE患者的相关数据,意在评估分析贝利尤单抗的疗效。
1 资料与方法
1.1 资料 本研究为单中心回顾性队列研究,入选对象为2020年12月9日至2021年11月16日20例应用贝利尤单抗治疗SLE的患者。入选标准:所有入选病例均符合2019年ACR/EULAR对SLE的诊断标准,因无法耐受大剂量激素治疗,或激素联合免疫抑制剂治疗后疗效不佳,仍有反复大量蛋白尿、肾功能异常、顽固血小板减低等情况而接受贝利尤单抗10 mg/kg静脉输液治疗方案的患者。
1.2 方法 收集患者的一般人口学资料(性别、年龄、体重等),临床特征(病程、靶器官受累情况、SLEDAI-2K评分),实验室检查结果(血常规、尿常规、肝功能、肾功能、24 h尿蛋白定量、ANA滴度、抗dsDNA抗体、血清补体、免疫球蛋白定量、CRP、ESR、胸部CT、全腹部CT、心脏彩超等),治疗情况(贝利尤单抗治疗前激素用量,贝利尤单抗治疗后激素减量情况,贝利尤单抗累计应用次数)通过所收集数据,对比贝利尤单抗治疗前后患者的SLEDAI-2K评分,激素前后用量,血红蛋白,24 h尿蛋白定量,血清白蛋白,血清补体C3、C4,免疫球蛋白IgG、IgA、IgM,抗dsDNA抗体及D二聚体等差异性。激素用量以片计,醋酸泼尼松为5 mg/片,甲泼尼龙为4 mg/片。SLEDAI-2K评分[9]包括9个器官系统的24项临床指标,进行0~15分的评分。≤4分为基本无活动,5~9分为轻度活动,10~14分为中度活动,≥15分为重度活动。
1.3 统计学处理 利用SPSS26.0统计软件进行统计分析,GraphPad prism 8进行统计图绘制。计量资料符合正态分布的,用±s表示,并利用配对t检验;不符合正态分布的,用中位数及第25位百分数,第75位百分数表示[M(P25,P75)],并用配对Wilcoxon秩和符号检验。改善率(%)=(治疗后指标-治疗前指标)/治疗前指标×100%,正态分布数据以平均值表示,非正态分布数据以中位数表示。所有检验以P<0.05为差异有统计学意义。
2 结果
2.1 一般临床特征 本研究共收集了20例病历资料,其中女性患者18例,男性患者2例,平均年龄(35.5±11.1)岁,SLE中位病程66(12,114)个月,贝利尤单抗治疗中位时间86(29,185)d,累计用药次数(5±3)次。其中2例因为疫情因素,应用1次贝利尤单抗后暂停用药。狼疮疹6例,反复口腔溃疡3例,关节受累10例,多浆膜腔积液8例,不同程度肾脏受累13例,神经系统受累2例,血液系统受累17例,肺动脉高压2例(表1)。
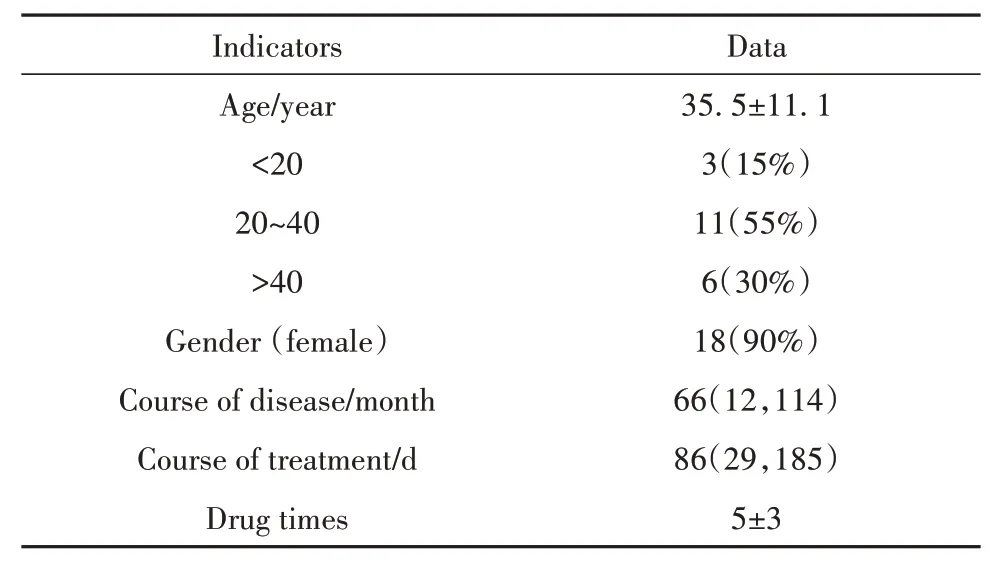
表1 入组患者一般情况Tab.1 Basic characteristics of enrolled patients
2.2 贝利尤单抗治疗前后SLE患者SLEDAI-2K评分及激素用量变化 贝利尤单抗治疗后,患者的SLEDAI-2K评分有下降(Z=-3.83,P<0.01),激素用量减少(Z=-2.80,P=0.01),抗dsDNA抗体下降(Z=-2.56,P<0.01),差异均有统计学意义(表2)。
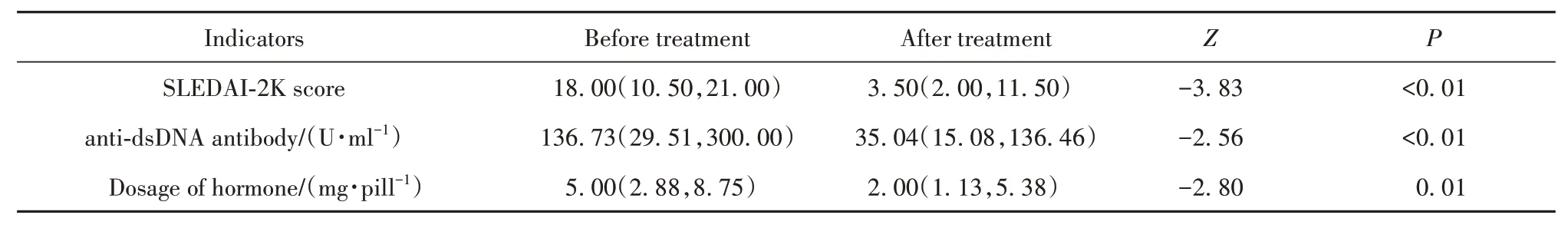
表2 贝利尤单抗治疗前后SLE患者SLEDAI-2K评分、dsDNA水平及激素用量变化Tab.2 SLEDAI-2K score,dsDNA level and hormone dosage before and after treating with belimumab
2.3 贝利尤单抗治疗前后SLE患者血清补体及免疫球蛋白水平变化 贝利尤单抗治疗后,患者的血清补体C3(t=-4.02,P<0.01)、C4(t=-3.34,P<0.01)升高,免疫球蛋白IgG(t=3.69,P<0.01)、IgA(t=3.52,P<0.01)、IgM(Z=-3.43,P<0.01)下降,差异均有统计学意义(表3)。
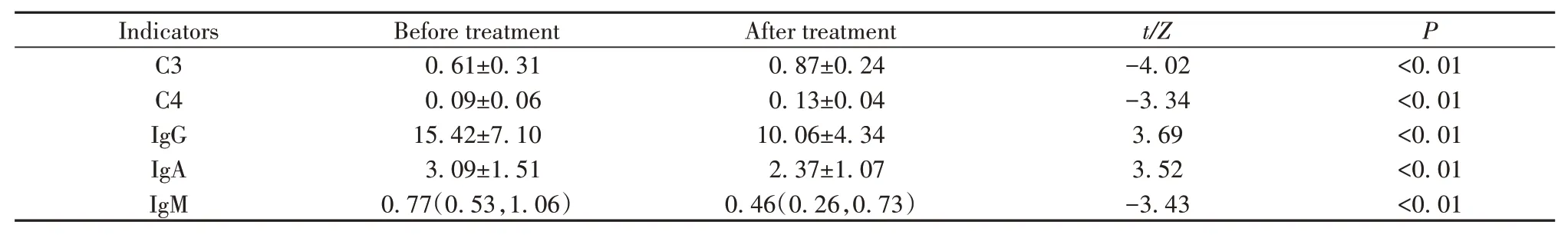
表3 贝利尤单抗治疗前后SLE患者血清补体及免疫球蛋白水平变化(g/L)Tab.3 Complement and immunoglobulin level in serum of SLE patients before and after treating with belimumab(g/L)
2.4 贝利尤单抗治疗前后SLE患者其他生化指标的变化 贝利尤单抗治疗后,患者的血沉下降(Z=-2.70,P=0.01),血红蛋白含量升高(t=-3.11,P=0.01),血清白蛋白升高(t=-4.76,P<0.01),D二聚体下降(Z=-3.55,P<0.01),差异均有统计学意义(表4)。

表4 贝利尤单抗治疗前后SLE患者其他生化指标变化Tab.4 Other indicators in serum of SLE patients before and after treating with belimumab
2.5 贝利尤单抗治疗前后SLE患者肾功能及尿蛋白变化 贝利尤单抗治疗后,患者的24 h尿蛋白定量下降(Z=-3.82,P<0.01),差异有统计学意义。患者的肌酐(Z=-1.49,P=0.13),尿素(Z=-0.50,P=0.62),尿酸(Z=-1.35,P=0.18)均有下降趋势,但差异均无统计学意义(表5)。
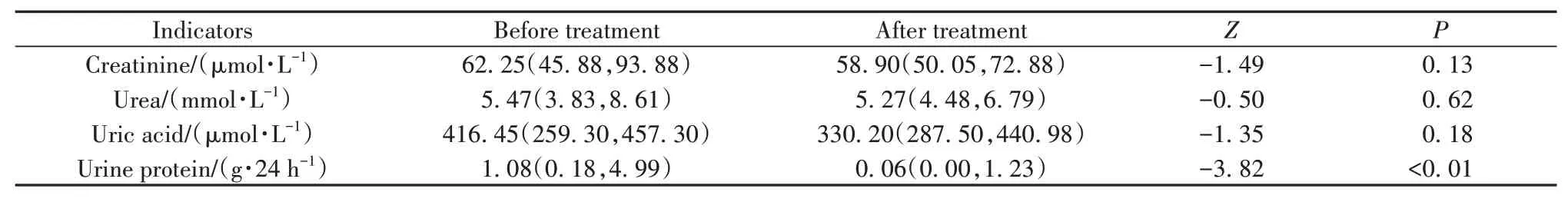
表5 贝利尤单抗治疗前后SLE患者肾功能及尿蛋白变化Tab.5 Renal function and urine protein of SLE patients before and after treating with belimumab
2.6 贝利尤单抗治疗前后SLE患者各检测指标的改善率 贝利尤单抗治疗后,患者的尿白蛋白、D二聚体、抗dsDNA抗体及SLEDAI-2K评分下降明显,而补体C3、C4及血清白蛋白升高明显(图1)。
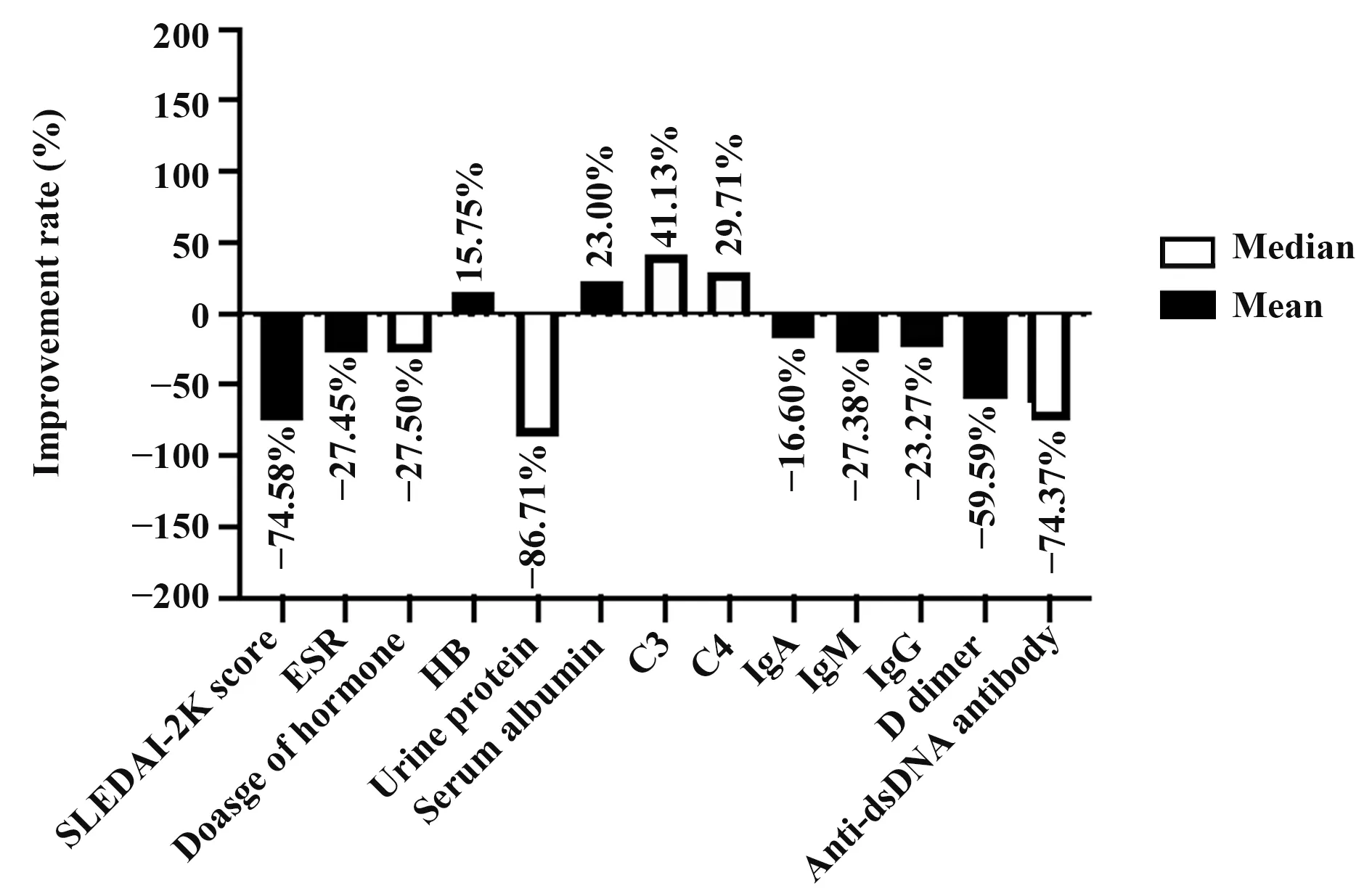
图1 贝利尤单抗治疗前后SLE患者SLEDAI-2K评分、激素用量及实验室指标的改善率Fig.1 Improvement rate of SLEDAI-2K score,hormone dosage and laboratory indicators of SLE patients before and after belizumab treatment
3 讨论
糖皮质激素在SLE急性控制中的疗效已经得到证实,在20世纪50年代糖皮质激素被引入治疗自身免疫性疾病,并有助于提高SLE患者的生存率[10]。然而,在其引入后不久,人们就清楚地认识到,在接受糖皮质激素治疗的患者中,可能会出现剂量依赖性的副作用,随后的一系列研究表明,长期使用它们可能会产生多器官系统的永久性损伤[11]。大多数研究使用5.0~7.5 mg/d作为临界值范围,超过这个范围,损害发生的风险会显著增加,但即使是低剂量,随着时间的推移,也会增加患白内障、骨质疏松、骨折和冠状动脉疾病的风险[12]。与糖皮质激素单药治疗相比,糖皮质激素和环磷酰胺联合治疗对狼疮性肾炎患者的预后更好,缓解率更高,但却是以极高的感染率和卵巢衰竭为代价[13]。
在20世纪70年SLE有了新的里程碑式研究,这些研究表明,静脉应用环磷酰胺联合口服糖皮质激素类药物优于其他方案,但环磷酰胺确实有一些潜在的副作用,包括白细胞减少、感染风险、膀胱毒性和恶性肿瘤风险增加[14-15]。因此环磷酰胺在临床上被用作严重狼疮的诱导治疗,霉酚酸类药物(如:吗替麦考酚酯)及钙调磷酸酶抑制剂(如:他克莫司)等药物作为SLE的长期维持治疗,但即便是上述药物毒副作用小,亦存在胃肠道症状、骨髓抑制、感染风险和免疫抑制导致的长期肿瘤风险[16]。抗疟药是治疗SLE最古老的药物之一[17]。然而,多年来抗疟药物的使用仅限于皮肤和/或关节受累者,因此在狼疮治疗中发挥了非主要核心作用[18]。
综上可见,虽然糖皮质激素类药物及免疫抑制剂在SLE的治疗中发挥了至关重要作用,但对于大量糖皮质激素及免疫抑制剂类药物不耐受的患者,狼疮的治疗无遗是存在难度,因此是否有更好的药物替代上述治疗,成为这类患者的新希望。
从SLE的发病机制分析,虽然非常复杂,但目前明确的机制有:纤维蛋白溶解障碍和补体活化,B淋巴细胞双向调控,过度活跃产生大量自身抗体均在该疾病的机制中发挥重要作用[19-22]。自身抗体可介导红细胞破坏诱发贫血,补体系统也进一步加重血细胞破坏[23-24];自身抗体还可以诱导多器官损伤,例如狼疮性肾炎等[25-26]。贝利尤单抗正是一种针对BLyS的人免疫球蛋白单克隆抗体。本研究显示贝利尤单抗治疗后,可直接靶向B细胞,抑制B淋巴细胞活化,显著减少了激素用量,从而使体内抗dsDNA自身抗体水平降低,减少免疫复合物的形成,抑制补体的活化,使补体水平升高,并且也限制了对自身红细胞的破坏,血红蛋白水平升高,最终改善SLE患者的状态,发挥积极的治疗作用。
本研究通过对比患者应用贝利尤单抗前后各项试验指标、SLEDAI-2K评分及激素用量变化,发现贝利尤单抗可以协助激素减量,同时改善贫血,减轻蛋白尿,缓解低蛋白血症、低补体、高免疫球蛋白、高滴度抗dsDNA抗体及体内高凝状态等情况,从而证明了贝利尤单抗治疗SLE的有效性,这与国外既往发表的一些文献结果一致[27-28],所以贝利尤单抗对国人的疗效也是存在的。
因此,生物制剂贝利尤单抗对狼疮的治疗,无疑给无法耐受传统的激素联合免疫抑制剂治疗患者以新的希望。但因贝利尤单抗在我国上市时间不久,加之受疫情影响,部分患者未能按疗程用药,甚至失访,因此本研究入选例数偏少,难免存在偏倚,相信在未来临床工作中,随着应用贝利尤单抗患者的例数增多,可进一步利用更多病例的相关数据去分析证实本文相关数据结论。

