超声羊水指数临界值对未足月妊娠的临床意义探讨
陈小莹 王芳 张蕊 梁海英
广东省妇幼保健院妇产科,广州 510010
妊娠晚期羊水量<300 ml定义为羊水过少,羊水过少是产科常见的妊娠并发症之一,围产儿病死率明显增高,羊水过少重度时病死率增高47 倍,临床上很多处理是提前终止妊娠[1]。正因为对羊水过少的重视,临床上当超声发现羊水指数临界过少时也积极干预。在妊娠晚期(孕28~37周),超声发现羊水指数临界过少时(50 mm<AFI≤80 mm),因妊娠未足月,经常予补液、皮下注射肝素、促胎肺成熟等住院治疗,在第九版妇产科学中,已删除对“羊水偏少”的描述,这些治疗是否是有必要的,值得思考,这些患者是否需要收入院,有待评估。
资料与方法
1、一般资料
收集2019 年1 月至2021 年12 月在广东省妇幼保健院妊娠28 周后(未超过37 周)发现临界羊水过少并收入院监护治疗的患者114例为研究组,同时期妊娠28周后(未超过37 周)发现临界羊水过少,未收入院,在门诊定期产检的患者347 例为对照组,排除胎膜早破后羊水过少及胎儿畸形导致羊水过少的患者。两组孕妇年龄、孕周、孕次差异均无统计学意义(均P>0.05),具有可比性,详见表1。统计住院监护治疗患者及门诊无治疗随访患者在3~10 d 后超声复查羊水指数,将复查结果分为3种不同结局,A是羊水指数<50 mm 或出现胎儿不良结局;B 是羊水指数仍然是50 mm~≤80 mm;C 是羊水指数>80 mm。统计3 种不同结局的发生率。查询收入院的未足月羊水临界过少患者的常见合并诊断(臀位、孕妇内外科合并症、脐带绕颈两周、球拍状胎盘、妊娠合并中度/重度贫血、前置胎盘)并对其进行分析,探讨预后情况不同的患者其出现常见诊断的概率是否相同。因门诊病例收集通过超声科超声诊断获取,未获得纳入病例的合并症数据。
表1 两组未足月羊水临界过少患者孕周及年龄差异比较分析()
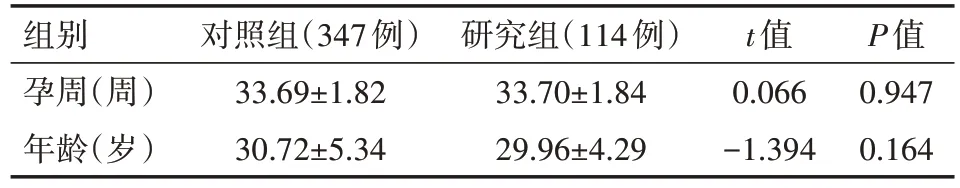
表1 两组未足月羊水临界过少患者孕周及年龄差异比较分析()
注:研究组为临界羊水过少并收入院监护治疗,对照组为临界羊水过少,未收入院,在门诊定期产检
P值0.947 0.164组别孕周(周)年龄(岁)对照组(347例)33.69±1.82 30.72±5.34研究组(114例)33.70±1.84 29.96±4.29 t值0.066-1.394
2、处理方法
孕28周后门诊产检常规进行B超检查发现临界羊水过少。研究组收入院给予输液、低分子肝素钙皮下注射、促胎肺成熟一项或多项治疗、或无治疗,仅胎心监护,无统一治疗标准。动态查B 超了解羊水变化;记录3~10 d 最后一次复查B 超羊水结果。对照组未收入院,门诊定期产检,记录3~10 d最后一次复查B超羊水结果。
3、统计学方法
采用SPSS 26.0 软件学软件对研究数据进行分析,计数资料率的比较采用χ2检验和Fisher 精确检验,符合正态分布的计量资料以均数±标准差()表示,组间比较采用独立样本t检验,以P<0.05为差异有统计学意义。
结 果
1、两组患者复查超声羊水指数变化分布情况
统计结果显示,研究组A 结局为23 例(占20.2%),B 结局为32 例(占28.1%),C 结局为59 例(占51.8%)。对照组A结局为86 例(占24.8%),B 结局为104 例(占30.0%),C 结局为157例(占45.2%),两组患者结局构成差异无统计学意义(χ2=1.652,P=0.438)。
2、研究组患者合并症统计
研究组患者A 结局中,并发症以臀围和合并内外科疾病较多,均为6 例;B 结局和C 结局中,并发症均以合并内外科疾病最多,分别为8例和14例。采用χ2检验,对比分析不同结局患者的臀位及合并内外科疾病发生率差异,分析结果显示,不同结局患者的臀位及合并内外科疾病发生率差异均无统计学意义(均P>0.05)。采用Fisher 精确概率法,对比分析不同结局患者的脐带绕颈两周、球拍状胎盘、妊娠合并中度/重度贫血、前置胎盘发生率差异,分析结果显示,不同结局患者的脐带绕颈两周、球拍状胎盘、妊娠合并中度/重度贫血、前置胎盘发生率差异均无统计学意义(均P>0.05)。详见表2。
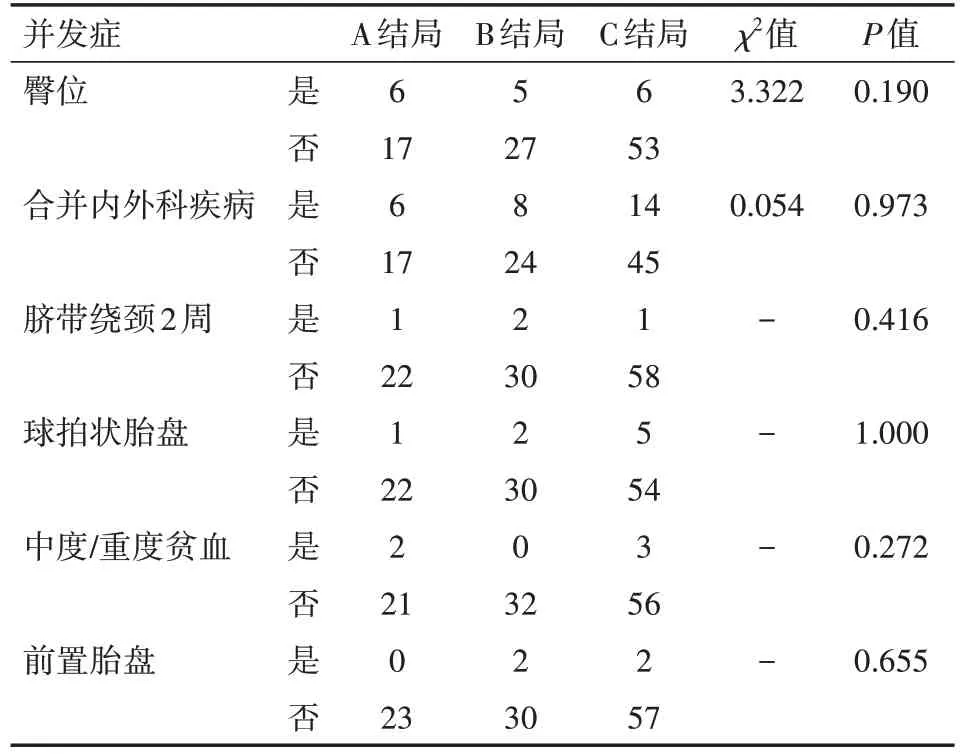
表2 114例未足月羊水临界过少患者不同结局的并发症发生率比较分析(例)
讨 论
在三孩政策开放的大环境下,为建设生育友好型社会,及时发现胎儿异常,选择合适的分娩时机和方式,保障孕产妇健康,降低围产儿不良结局成为产科临床工作的研究重点。目前对于产前胎儿在宫内的健康状况尚无统一的判断指标,其中羊水是保证胎儿宫内正常生存及发育的重要物质,适当的羊水量具有保护胎儿和母体的作用,正常妊娠时羊水的产生与吸收处于动态平衡中,任何引起羊水产生与吸收失衡的因素均可造成羊水异常的病理状态[2]。而单纯羊水过少是指除超声提示羊水量减少外,无胎儿畸形和染色体异常,无胎儿生长受限,无宫内感染,也无母体妊娠合并症[3]。羊水偏少是指超声测量羊水指数介于50 mm到80 mm之间,超声发现单纯羊水过少临界值是发展为羊水过少的过渡时期,由于产检过程中超声的普及,超声次数增多,从而发现羊水减少的患者大大增加。因此如何管理单纯羊水偏少孕妇是临床实践中需要解决的问题。有研究表明单纯羊水偏少和不良围产儿结局无相关性,却和过高的引产率和剖宫产率相关[4-5]。对于早期足月羊水偏少,有研究提出可在严密监测下继续待产[6]。而在未足月妊娠孕妇中,医源性干预会导致早产增加,有研究显示妊娠期单纯性羊水过少对围产期预后没有不良影响,建议可继续妊娠至足月[7]。因此,对未足月妊娠羊水过少孕妇,更多的是保守治疗,但目前针对未足月妊娠单纯羊水过少尚无有效的治疗共识。母体水化疗法是近年用于治疗妊娠中晚期羊水过少的方法之一,主要分为饮水疗法及静脉补液两种方式[8]。本研究针对未足月羊水偏少,比较住院治疗患者和门诊观察患者的羊水指数变化情况。在本研究中,门诊患者和住院患者的近期羊水指数变化的3 种不同结局上差异并不存在统计学意义。另亦有研究发现水化治疗无论饮水或静脉注入,均能有效增加羊水过少患者的羊水量,且饮水疗法及静脉补液疗法疗效相似[8]。宋薇薇等[9]研究者也发现在胎心监护正常的孕妇中,虽然经过补液治疗后羊水量有明显的增加,但不补液治疗,仅动态观察,羊水偏少患者的羊水量也发生了明显的变化,而且两者间差异无统计学意义。这与本研究得到的观察结果相一致。胎儿的尿液是产妇在妊娠中期后羊水的主要来源,晚期羊水过少多为胎盘功能不良、胎盘灌注量不足或胎尿减少所致。母体血浆渗透压和容量在羊水生产过程中扮演着重要角色。母体水化疗法对羊水量影响的作用机制目前尚不清楚,有研究显示羊水过少的患者在母体大量饮用低渗液体后胎尿生成率增加,子宫动脉流速增加,提示母体水化疗法后羊水指数的增加可能与子宫、胎盘血流灌注增加有关[10]。
在足月妊娠孕妇中,羊水指数越低,待产过程中出现异常无应激试验或光学相干断层扫描阳性结果进而导致剖宫产作为分娩结局的可能性越高,羊水指数80 mm 及50 mm所区分的羊水偏少及过少对于临床工作有明确指导意义[11]。在没有母体并发症与合并症的前提下,如果胎心监护正常,单纯一次超声检查的羊水偏少不能作为诊断依据,可以动态观察。且本研究发现未足月羊水临界过少患者的常见合并诊断(臀位、孕妇内外科合并症、脐带绕颈两周、球拍状胎盘、妊娠合并中度/重度贫血、前置胎盘)的发生率高低没有影响患者近期羊水变化。且鉴于饮水疗法治疗妊娠晚期羊水过少,不仅能有效增加羊水容量,且对孕妇和胎儿均无损害。因此我们建议,无明显妊娠合并症的单纯羊水临界过少的未足月妊娠患者可以在严密监护下进行门诊观察随访。
本次的研究对象较少,进而导致结果的推广会受到限制,这有待进一步的探讨和研究。
——以郑州铁路职业技术学院护理、助产专业为例

