术前中性粒细胞/淋巴细胞比值对胃癌淋巴结转移的诊断价值
翁雪姿
中山大学附属肿瘤医院输血科 (广东广州 510000)
胃癌是一种临床常见的恶性肿瘤,多由幽门螺杆菌感染、环境、饮食等因素引起。患者早期常无特异性症状,随着病情进展,可出现上腹痛、消瘦、黑便等症状[1]。手术是目前临床治疗胃癌患者的主要方式,但由于部分胃癌患者会伴有淋巴结转移,故需在手术前了解淋巴结转移情况,并于术中针对性清除淋巴结,以改善患者远期预后。因此,积极寻求可有效评估术前胃癌淋巴结转移情况的指标具有重要意义。相关研究表明,炎症反应与肿瘤细胞的增殖、转移密切相关,对癌症患者预后效果存在一定的影响[2]。中性粒细胞/淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)作为一种炎症反应指标,可直观反映机体的免疫状况与炎症反应情况[3]。鉴于此,本研究探讨术前NLR对胃癌淋巴结转移的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2012年10月至2016年10月在我院接受胃癌根治术治疗的200例胃癌患者的临床资料,其中,男147例,女53例;年龄46~62岁,平均(54.62±2.37)岁;肿瘤直径4~7 cm,平均(5.15±0.35)cm;肿瘤分化程度,低分化74例,中分化65例,高分化61例。本研究经医院医学伦理委员会审核批准。
纳入标准:符合《内科学》(第7版)[4]中胃癌相关诊断标准,且经病理学检查确诊;初次确诊,且于我院接受胃癌根治术治疗;临床资料保存完整。排除标准:术前行新辅助放化疗;合并其他恶性肿瘤;患有血液性疾病、感染性疾病等。
1.2 方法
所有患者均实施胃癌根治术,并于术前行NLR检测,术后行病理学检查,将其中发生淋巴结转移的患者纳入淋巴结转移组,将未发生淋巴结转移的患者纳入无淋巴结转移组。
NLR检测方法:采集患者空腹肘静脉血5 ml,采用血细胞分析仪(日本东亚公司,Sysmex XE-5000型)进行血常规检测,记录检测结果中中性粒细胞计数和淋巴细胞计数,计算其比值NLR;所有操作均严格按照标准操作规范展开。
利用术前NLR诊断淋巴结转移的方法如下:将胃癌患者淋巴结转移情况作为状态变量(“1”=淋巴结转移,“0”=无淋巴结转移),将术前NLR作为检验变量,绘制ROC曲线,并测量和比较曲线下面积,界定NLR的最佳截点值,当NLR≥最佳截点值时,则判断为发生淋巴结转移;当NLR<最佳截点值时,则判断为无淋巴结转移。
1.3 评价指标
(1)记录病理学检查结果并分组;(2)比较两组术前NLR水平;(3)评估术前NLR对胃癌淋巴结转移的诊断价值。
1.4 统计学处理
2 结果
2.1 病理学检查结果
病理学检查结果显示,200例患者中,发生淋巴结转移115例,占比57.50%;无淋巴结转移85例,占比42.50%。
2.2 淋巴结转移组与无淋巴结转移组术前NLR比较
淋巴结转移组术前NLR为(3.15±0.46),高于无淋巴结转移组的(2.52±0.36),差异有统计学意义(t=10.353,P<0.001)。
2.3 术前NLR对胃癌淋巴结转移的诊断价值
将胃癌患者淋巴结转移情况作为状态变量(“1”=淋巴结转移,“0”=无淋巴结转移),将术前NLR作为检验变量,绘制ROC曲线,结果显示,术前NLR评估胃癌淋巴结转移的曲线下面积为0.866,具有一定的诊断价值;且当术前NLR为2.775时,可获得最佳诊断价值;以病理学检查结果为金标准,术前NLR评估胃癌淋巴结转移的准确度、灵敏度和特异度分别为79.00%、80.00%和77.65%,见表1、图1及表2。
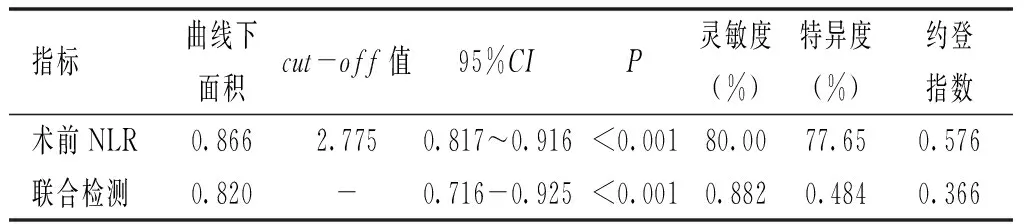
表1 术前NLR对胃癌淋巴结转移的诊断价值

注:NLR为中性粒细胞/淋巴细胞比值

表2 术前NLR对胃癌淋巴结转移的诊断结果
3 讨论
据流行病学调查显示,受人口老龄化程度加剧和人们生活方式改变的影响,胃癌患病率呈日益增高的趋势;近年来,该病患病率和病死率已居恶性肿瘤的前3位,成为影响人们身体健康的重要疾病之一[5]。相关研究表明,淋巴结转移与恶性肿瘤的分期和预后密切相关,患者是否伴有淋巴结转移是影响临床制定治疗方案的关键因素[6]。因此,术前准确评估胃癌患者淋巴结转移情况十分必要。
本研究结果显示,200例胃癌患者,淋巴结转移发生率为57.50%,说明胃癌患者淋巴结转移发生风险偏高,与章晓燕和张光满[7]的研究结果相似,故积极探寻可准确评估胃癌淋巴结转移的相关指标尤为重要。本研究结果显示,淋巴结转移组术前NLR高于无淋巴结转移组,差异有统计学意义(P<0.05)。分析原因在于,中性粒细胞是白细胞的一种,具有较强的吞噬活血和变形游走能力,当机体被细菌入侵发生炎症反应时,中性粒细胞会被吸引过来,将这些细菌吞噬。淋巴细胞是机体免疫应答功能的重要细胞成分,可分为T细胞、B细胞和NK细胞3类,参与细胞免疫调节。炎症反应在肿瘤发生、发展的过程中起着关键作用,其能够改变机体循环中白细胞的成分平衡,导致中性粒细胞数量增加,淋巴细胞数量减少;而当中性粒细胞数量增多时,可抑制转化生长因子β信号通路的能力,促使肿瘤发展,加重癌细胞对机体的侵犯程度;而当淋巴细胞数量减少时,机体免疫防御能力会相应降低,抵抗肿瘤发生和转移的能力也变差[8-9]。另外,当术前NLR增高时,可促进白细胞介素-10、C反应蛋白等免疫调节因子释放,抑制活化T细胞和NK细胞的抗肿瘤免疫反应,增强肿瘤细胞的迁移和入侵;NLR高表达还可刺激微血管生成和细胞外基质重塑,加快肿瘤转移和侵袭,加剧机体受侵犯程度,增加淋巴结转移发生风险[10]。因此,术前NLR高水平提示患者更易伴有淋巴结转移。为进一步验证猜想,本研究绘制了ROC曲线,结果显示,术前NLR评估胃癌淋巴结转移的曲线下面积为0.866,具有一定的诊断价值,且当术前NLR为2.775时,可获得最佳诊断价值;以病理学检查结果为金标准,术前NLR评估胃癌淋巴结转移的准确度、灵敏度和特异度分别为79.00%、80.00%和77.65%。但是,本研究仍存在不足,如进行NLR检测虽简单快捷、费用低,但检测结果易受多种因素的影响,单纯凭借NLR诊断胃癌淋巴结转移存在一定的局限性,未来可进一步联合腹部增强CT检查,以提高诊断准确度。
综上所述,术前检测NLR有助于临床准确诊断胃癌淋巴结转移情况,且若患者术前NLR较高,则提示发生淋巴结转移的风险较高。

