阑尾低级别黏液性肿瘤累及卵巢的超声表现
于程程,葛丽丽,李玉宏
(锦州医科大学附属第一医院超声科,辽宁 锦州 121000)
根据世界卫生组织分类,阑尾低级别黏液性肿瘤(low-grade appendiceal mucinous neoplasms,LAMNs)是一种罕见的低度恶性肿瘤,发病率约为0.7%~1.7%[1],可局限于阑尾,经手术切除,预后相对较好;也可经黏液外溢扩散到腹膜,形成腹膜假性粘液瘤(pseudomyxoma peritonei,PMP),预后较差。阑尾壁的“推进性侵犯”使卵巢受累的可能性增加[2],且临床及影像学表现缺少特异性,大多需术中或术后组织学确诊,使LAMNs累及卵巢的诊断难度增加,常被误诊为妇科肿瘤收入院。本研究收集了近20年本院经病理诊断为阑尾低级别黏液性肿瘤累及卵巢的9例病例,结合临床表现、超声图像特征等探讨其超声表现特点,以提高临床对该肿瘤的认识。
1 资料与方法
1.1 一般资料
我们回顾性分析了在2000—2021年在我院行术前超声诊治并经组织学诊断为阑尾低级别黏液性肿瘤累及卵巢的9例患者,中位年龄为51岁(37~80岁),4例因腹胀伴间歇性腹痛就诊,2例因腹痛扪及腹部包块就诊,1例因急性腹痛就诊,2例于体检中偶然发现。9例患者中3例肿瘤标志物在正常范围内,3例CA125升高,1例CEA升高,4例CA19-9升高,1例CA125 及CA19-9均升高(CA125 < 35 vs CA125≥35 U/mL,CA19-9 < 37 vs CA19-9 ≥37 U/mL,CEA < 5 vs CEA≥5 ng/mL)。
1.2 方法
选用GE LOGIQ 9及Philips IU 22超声诊断仪,经腹部超声探头频率为3.5 MHz,经阴道超声探头频率为7.5 MHz,行阴道超声联合腹部超声检查。超声主要显示病灶的部位、形态、大小、边界、内部结构,包括囊壁厚度、有无分隔、是否有实性成分、是否伴钙化、有无血流信号及是否伴有盆腹腔积液。
2 结 果
超声提示右卵巢囊性占位6例、右卵巢囊实性占位2例、肠道来源1例。
2.1 超声表现
2.1.1 肿瘤大小、形态
超声检查所有病灶均表现为单侧,最大中位直径约143 mm(范围43~232 mm),形态为类圆形(6/9,66.7%)或椭圆形(3/9,33.3%)。
2.1.2 肿瘤边界
9例均边界清晰,包膜完整。2例可显示一侧卵巢、7例因包块巨大双卵巢显示不清。
2.1.3 肿瘤回声
以囊性回声为主(77.8%),伴多发分隔且囊腔大于10个(77.8%),部分透声良好(55.6%),部分透声不良伴低弱回声沉积(44.4%),壁薄(66.7%),部分囊壁伴强回声斑(55.6%),部分伴实性凸起(33.3%),部分囊壁伴血流显示(44.4%),部分伴腹腔积液(44.4%),见表1、图1。

表1 LAMNs累及卵巢超声表现
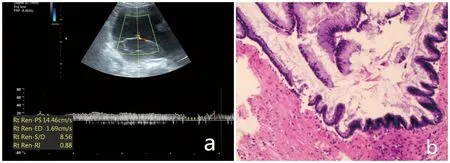
a:盆腔多房囊性包块伴密集分隔伴隔上血流显示 RI:0.88;b:阑尾的柱状上皮被粘液性肿瘤上皮所取代,肿瘤细胞呈锯齿状结构(HE 100×)
2.2 术中所见
9例LAMNs累及卵巢的患者中有2例合并PMP,术中示右侧卵巢表面见黏液性肿物,盆腹腔弥漫性分布黄色胶冻状黏液,伴其周围脏器明显黏连,左卵巢显示不清,大网膜明显增厚,阑尾被黏液性病灶包裹。
7例未合并PMP的LAMNs累及卵巢的患者,术中探查可见阑尾呈不同程度的囊状扩张,表面尚光滑,内见丰富黏液,与周围组织分界较清。右卵巢见多房囊性包块,质软、形态规则、有包膜、黏液含量高、无明显固体成分、病理诊断为阑尾低级别黏液性肿瘤累及卵巢。
3 讨 论
阑尾低级别黏液性肿瘤是一种来源于阑尾的低度恶性肿瘤,按照世界卫生组织(WHO)2010消化系统肿瘤分类示阑尾低级别黏液性肿瘤属难以分类、交界性或难以明确生物学行为的肿瘤类别[3],发生率为0.7%~1.7%[1]258-267,近年来有逐年增加的趋势[4-5]。LAMNs的特征是阑尾黏膜的腺瘤性改变,呈绒毛状、锯齿状或波浪状结构,肿瘤细胞分泌大量黏液,占据阑尾管腔呈弥漫性生长,致管腔狭窄,黏液排出受阻,压力增加,此时可出现右下腹痛,当阑尾管腔内压力增大突破阑尾浆膜层后,形成PMP。在第四版分类中,将PMP分为低级别和高级别两种,通常LAMNs导致低级别腹膜假性粘液瘤[3]683-688。还可像外推进呈钝性侵润,累及卵巢[2]14-26,并形成大量黏液性腹水,此时可出现腹痛、腹胀、肠黏连、肠梗阻等症状。LAMNs一般生长缓慢、病程较长、可复发,具有一定的恶性潜能。
LAMNs好发于女性,男女比例约为1.0∶1.4,中位年龄为59岁[6],该病起病隐匿,缺乏特异性临床表现,本研究中2例(22.2%)无临床表现,于体检中行阴道超声偶然发现,该体检仅针对女性进行,这种常规检查会导致女性发病比例增高[7],尽管有报道称近一半的患者为无症状患者[8-9],但本研究的9例患者中,3例(33.3%)表现为腹胀伴腹痛、4例(44.4%)表现为腹痛及腹部包块、2例(22.2%)为无明显症状,文献称LAMNs还可为出现肠套叠、肠扭转、肠穿孔等[10],在本研究中尚未出现此表现,可能与本研究纳入病例较少有关。
阑尾低级别黏液性肿瘤超声表现多呈特征性的洋葱皮样改变[11],本组患者均为阴道超声和腹式超声联合检查,LAMNs累及卵巢表现为盆腹腔见囊性包块,部分伴有实性成分,内见多发纤细分隔,部分分隔可见血流显示,部分囊腔透声不良伴细密点状回声漂浮,部分包块范围较大,经腹超声可准确描述其范围。当LAMNs合并PMP时,肝周、脾周、肠间及盆腔可见大量积液,伴透声不良,内见点絮状回声漂浮,另见少许纤细分隔。LAMNs累及卵巢术前诊断具有挑战性,超声表现与卵巢原发性肿瘤表现相似,位置相近,很难鉴别,本研究中9例患者,8例术前被超声诊断为卵巢原发性肿瘤,1例不除外来源于阑尾或肠道病变。其原因可能是:(1)由于LAMNs肿瘤较大,对于腹盆腔脏器存在遮挡致卵巢显示不清;(2)LAMNs累及卵巢超声表现为多房囊性或囊实性包块伴密集薄壁分隔,这与卵巢原发性肿瘤的超声表现相似,易诊断为卵巢来源;(3)卵巢原发性肿瘤较LAMNs累及卵巢常见,增加了LAMNs诊断的难度;(4)阑尾位置多变,多位于右下腹,部分可位于右上腹,或向下后生长,且受腹腔大量肠气遮挡及患者体型影响,部分正常阑尾显示不清,这均给诊断造成影响。
对于盆腹腔多房囊性或囊实性包块伴密集分隔时,应尝试寻找卵巢,并通过超声探头施压来观察包块与卵巢是否具有相对运动来将判断包块与卵巢的关系[12]。如双侧卵巢可见时,应考虑包块来源于阑尾或肠道,此时应重点观察包块周围的毗邻关系,积极寻找回盲部、腰大肌及髂血管等阑尾周围重要结构,根据临床表现、体征及超声图像,综合评定肿块来源。LAMNs 累及卵巢与其他疾病进行鉴别如下。
3.1 与卵巢原发性肿瘤的鉴别
LAMNs累及卵巢诊断的中位年龄为59岁[13]。同样,卵巢原发性肿瘤的发病年龄中位数为63岁[14]。LAMNs累及卵巢最常表现为腹痛、腹胀,还可表现肠套叠、肠扭转等[15]。卵巢原发性肿瘤在晚期通常会出现腹痛、腹胀、腹腔积液等症状[16-18],术前鉴别LAMNs累及卵巢与卵巢原发性肿瘤在临床实践中有指导作用,因为外科干预可能有所不同,LAMNs应由普通外科医生治疗,而原发性附件肿瘤应由妇科医生治疗,为了提高生存率及生活质量,必须对病变进行充分的定性和临床背景分析,以便对患者制定个体诊疗方案,比如术前诊断LAMNs扩散至整个腹膜腔可能有需要腹膜内放疗化疗,还应考虑患者年龄以及是否保留生育能力,LAMNs累及卵巢对于年轻需保留生育能力的患者还可选择保守治疗。
3.2 与阑尾炎及阑尾周围脓肿鉴别
阑尾炎及阑尾周围脓肿常出现明显的压痛、反跳痛、发热及白细胞升高,超声表现为阑尾壁水肿增厚、管壁结构紊乱、周边组织回声增强,如出现阑尾周围脓肿,则阑尾边界不清,右下腹见不均质囊性包块,周边伴不规则液性暗区及周围淋巴结肿大,部分阑尾腔内可见粪石。
3.3 与阑尾黏液性囊腺瘤及囊腺癌鉴别
三者均属于阑尾黏液性肿瘤,超声表现相似,后者多位于右下腹,位置较固定,表现为单房或多房囊性包块,多为条状或椭圆形,囊壁厚,部分囊壁见实性凸起,部分不光滑伴少许血流显示[19]。
本研究中,4例患者术前白细胞没有明显升高,5例患者出现白细胞和中性粒细胞轻度升高,可能与阑尾壁轻度水肿有关,有报道称,肿瘤标记物CA125、CA19-9及CEA水平对LAMN累及卵巢具有一定意义[20]。Carmignani等[21]报道术前CEA增高占58%,CA19-9增高占67%,本研究中9例患者术前均行血清肿瘤标志物检查,CA125的阳性率为44.4%(4/9),CA199阳性率为55.6%(5/9),CEA阳性率为11.1%(1/9)。根据本研究结果及文献分析,如影像学提示阑尾增粗、囊性占位性病变及盆腹腔积液,结合肿瘤标记物升高,可能对LAMN累及卵巢具有提示意义。
有研究表明,CT在术前诊断LAMN的准确性高于超声[7]721-727,CT一般表现为阑尾管径囊状增宽大于15 mm,可见圆形或椭圆形囊性包块伴多发分隔,囊壁薄厚不均,可见多发斑点状、弧形及蛋壳样钙化;边界清楚或不清楚;其内充满大量胶冻状黏液[22],本研究中9例患者均在术前行CT检查,4例怀疑阑尾来源、3例怀疑附件来源、2例考虑黏液性肿瘤。
腹膜假性黏液瘤表现为黏液性肿瘤向外生长致阑尾腔狭窄,管腔压力增大,后逐渐突破浆膜向外浸润致阑尾穿孔,黏液上皮细胞广泛种植转移至网膜及盆腹腔,形成PMP,同时形成大量黏液性腹水,PMP临床表现无特异性,Miner等[23]研究表明,55%患者出现进行性腹胀,20%以急性阑尾炎就诊,14%出现胃肠道梗阻,6%出现腹股沟疝。本研究中有2例患者合并PMP,1例患者以腹胀伴腹部膨隆等症状就诊,另1例患者则以腹痛、扪及腹部包块就诊,实验室检查1例白细胞及中性粒细胞轻度升高,不除外肿瘤细胞阻塞阑尾致腔内引流不畅而引起感染,导致右下腹痛。Gonzalez-Moreno等[24]认为PMP的侵袭方式主要包括直接浸润和种植转移,血行及淋巴转移少见,偶有肝脏转移。
本研究中2例LAMN合并PMP超声表现为盆腹腔见巨大囊实性包块,以囊性为主,内见多发分隔,囊腔大于10个且大小不一,囊腔内透声不良,见较多点絮状回声漂浮,盆、腹腔另见液性暗区,透声差,见较多絮状回声漂浮,流动性差。经超声引导下穿刺活检,肉眼观为黄色胶冻状半透明液体,病理提示来源于黏液性肿瘤。对于PMP的诊断,CT检查优于超声,CT示下腹腔见低密度囊性包块伴较多分隔,囊壁厚薄不均不光滑伴强回声斑,病变累及上腹部时肝、脾见“扇贝”样切迹[25-27]。
PMP的黄金治疗原则为肿瘤减灭术CRS加温热腹腔化疗(HIPEC)[21]381-389,手术均采取全子宫、双附件、阑尾切除术及肿瘤减灭术,Chua等认为肿瘤标志物CEA、CA19-9、CA125的升高是提示PMP术后早期复发(≤12个月)的一个重要因素。本组1例术后第一年CEA轻度升高,第2年较前无明显变化,现术后2年未见复发,另1例术后5年肿瘤标志物未见明显升高。
综上所述,阑尾低级别黏液性肿瘤累及卵巢表现为多房囊性包块伴密集薄壁分隔,如合并腹膜假性黏液瘤,可并发黏液性腹水,对于盆腔囊性包块伴密集分隔,应考虑到阑尾来源的可能性。

