杨京华教授治疗儿童感染后闭塞性细支气管炎轻症经验*
钟文婷,杨京华,王莲玉,张 联
(1.广州中医药大学,广东 广州 510405;2.广州中医药大学第二附属医院,广东 广州 510120)
闭塞性细支气管炎(bronchiolitis obliterans,BO)是重症肺炎或其他原因引起的一种细支气管部分或完全闭塞的不可逆肺脏疾病。儿童最常见的是感染后闭塞性细支气管炎(post-infectious bronchiolitis obliterans,PIBO)。主要表现为持续咳嗽、喘息、呼吸困难、运动耐力差等,病程长,易合并呼吸道感染而使症状加重。西医常用糖皮质激素、大环内酯类抗生素、孟鲁司特、支气管扩张剂及氧疗等治疗,必要时予免疫抑制剂治疗或肺移植[1]。BO预后不一,大部分感染后闭塞性细支气管炎患儿症状的好转被归功于器官组织的逐渐成熟,而非病变消退[2-3]。中医药在治疗儿童闭塞性细支气管炎方面积累了丰富经验,有从肺络论治[4]、从少阳论治[5]、从虚痰瘀论治[6]、从窠囊痰瘀论治[7]、从平调五脏论治[8]、分期论治[9]等不同观点。
杨京华教授是广东省中医院主任中医师,博士研究生导师,第四批全国优秀中医传承人才培养对象,从事儿科临床工作二十余年,长期致力于小儿呼吸系统疾病及儿童重症的研究,学验皆丰。杨京华教授在中医药治疗感染后闭塞性细支气管炎轻症方面有着自己的独到见解,疗效卓著。笔者侍诊左右,受益匪浅,现将其治疗感染后闭塞性细支气管炎轻症经验介绍如下。
1 核心病机
感染后闭塞性细支气管炎多继发于“肺炎喘嗽”重症患儿,乃肺热病后遗症,常见于毒热闭肺或痰热闭肺证,邪热炽盛,致肺热叶焦,肺络郁闭,正气耗损发展而来。杨京华教授认为,PIBO当属中医学“喘证”范畴。随着病情进展,出现胸部膨满、喘咳上气时,本病当归属于“肺胀”范畴,而以肺叶痿弱不用,咳吐涎沫为主要表现者,当属“肺痿”。
大部分PIBO轻症患儿具有相似的中医四诊特征:喘息气促,动则喘甚,干咳气逆,或痰少难咳。常见伴随症状有:怕热,烦躁,易兴奋,倦怠乏力,夜卧不安,纳食减少,皮肤干燥,形体瘦弱,汗多,畏风,易外感。
1.1 肺热叶焦,燥伤肺络是始动之因清代喻嘉言在《医门法律·肺痈肺痿门》记载“肺火日炽,肺热日深,肺中小管日窒”[10],肺中邪热炽盛,耗损阴津,灼伤肺络,致肺失濡养,见气逆干咳,或痰黏难咳。肺失凉润,气不下降而上逆,而见喘逆上气。肺津耗伤,络脉郁滞,气血不和,故胸中气机壅塞,喘满胸闷。
1.2 中气大伤,肝肺升降失常是核心病机肺炎重症,损伤脾胃,致中气大伤,斡旋无力。虽喘病主要责之于肺肾二脏,然脾病不能升清降浊,胃气挟迫肺气上逆而喘息作矣;又“脾为生痰之源”,痰饮内蕴,气血失度,则上逆迫肺作喘。脾胃中气乃气机升降之轴,肺气从右而降,肝气由左而升,肝肺升降之权,在于中气。脾胃虚损,影响肝肺气机升降。黄元御云:“中气者,和济水火之机,升降金木之轴”[11],中气虚弱,土不载木,肝木逆升,肺金不降,则风摇钟鸣,喘咳并作。
1.3 元气受损,肾失摄纳是病情进展之根元气乃五脏六腑之气的根本,五脏之伤,穷必及肾。肾气上系于肺,肺气亦下归于肾,一气自为升降者也[12],元气大伤,肾根不固,气失摄纳,阳气僭越浮散而喘咳;或肺阴亏耗,不能下荫于肾,元阴不足,水不涵木,木火上逆,上灼于肺,肺失清肃,咳嗽阵发,喘息难平。
小儿喘息多见于哮喘、肺炎喘嗽、支气管扩张等疾病,可由脏腑虚损引动夙痰、肺气郁闭、痰热壅肺等引起[13-15]。然本病之喘息,与上述疾病大不相同,非窠囊之痰搏击气道、肺气郁闭等作喘,而是热病耗气伤津,致肺金不降,肺气上逆,又中气大虚、元气虚绥,致风木动摇、气不摄纳。病机主要在肺,涉及肝脾肾三脏,病性本虚标实,以气阴两虚、肺脾肾三脏受损为本,肝肺气机失调、瘀阻肺络为标。
2 治分三法,辨证施治
本病乃内伤慢性病,治疗不能激进,而须缓图。病机复杂,病位涉及多个脏腑,上下交损,阴阳、气血均有累及,故治疗必须抓切入点,治疗上则可针对主要病机辨证施治。
2.1 益气养阴荣络,健脾补肺本病以气阴两虚为本,故治宜益气养阴。本病虽病位主要在肺,然独补益肺之气阴,恐难复正,宜兼从中土入手,补土生金,益气养阴,使肺气得降,气阴得复,正如《石室秘录》言“治肺之法,正治甚难,当转治以脾,脾气有养,则土自生金”[16]。临证常用麦冬、沙参清养肺胃之阴,太子参、人参、甘草肺脾双补。又以肺络瘀阻乃源于肺热津伤,营不荣络,故治疗宜活血养阴润燥,养营荣络,而非一味使用活血祛瘀药。PIBO患儿大多正气虚馁,活血药须慎用,中病即止,以防耗气太过。
2.2 疏调肝肺,顺降气机患儿常阵发性咳嗽,喘息气逆,甚至喘憋,以肝肺气机失调、肺气不降为主要矛盾之一。然经气如轮,中气如轴,故治疗时应立足于气机升降枢纽之中土脾胃,来疏调肝肺,顺降气机。一方面,肺气上逆,冲击气道,发而为咳,治宜敛肺止咳,临证可用北杏仁、诃子、桑白皮、龙骨、牡蛎敛降肺气,也可通过柿蒂、紫苏梗、藿香、半夏、紫苏叶降胃以降肺。另一方面,中土虚损,右肺不降,则左肝不升,又因肝胆互为表里,甲胆不降,乙木必不升,治宜补中降胆疏肝。可用人参、甘草养中气以培土载木,白芍降甲胆以柔养肝木,桂枝、柴胡、麦芽疏肝木以畅气机。随症加减,诸药使中气旺,胆木降,肝木升,肺气清肃,升降灵通,则病自愈。
2.3 金水相生,充养元气肾为先天之本,肾阴为诸阴之本,肾阴充盛,上滋于肺,可使肺阴充足,临证常用熟地黄补肾阴以滋肺阴。本病元气受损责之于肺虚,又因肺金为肾水之母,肺阴充足,下输于肾,能使肾阴充盈。阳虚患儿,则以熟附子以温扶元阳。
3 方随法出,组方严谨
针对上述治法,杨教授常用自拟处方2则,组方严谨,随症加减,缓解咳喘气促症状,增强患儿活动耐受力。
3.1 参麦杏苏调气汤组成:紫苏梗10 g,北杏仁6 g,前胡8 g,桔梗6 g,太子参8 g,麦冬6 g,白芍5 g,甘草5 g,藿香5 g,麦芽12 g。本方重在益气养阴,疏调肝肺气机,运转中土。方中太子参、麦冬、甘草并用,共奏益气养阴、补益肺脾之功;北杏仁、前胡、桔梗三药同入肺经,使肺气宣降有序;白芍合甘草敛阴和营、柔肝缓急。叶天士《本草经解》云:“芍药气平,禀秋收之金气,入手太阴肺金”[17],认为芍药气平益肺,肺清则益气,同时又气平伐肝,肝平则不克肺。四药同用,调畅肝肺气机。紫苏梗、藿香、麦芽均走脾胃,三药合用,能运脾行气,和胃消食,又能运化太子参、甘草补益之力,而不致胀满。随症加减:倦怠乏力,少气懒言者,加黄芪以健脾补肺;兼鼻塞流涕、咳嗽较重者,加麻黄宣肺气;舌苔厚腻,排便不畅,加芒果核消食滞;喘息明显,加紫苏子、地龙干平咳喘;舌红痰黄者,加桑白皮清肺热。
3.2 益气养阴荣络方组成:黄芪10 g,石菖蒲6 g,太子参5 g,麦冬5 g,白芍5 g,前胡6 g,紫菀8 g,甘草5 g,桃仁5 g。本方专以益气养营,活血通络,调畅气机。方中黄芪、太子参、甘草补益肺脾之气;白芍能“除血痹”[18],麦冬甘润养肺阴,二药合用,能和营荣络以除血痹;白芍又合前胡、紫菀调畅肝肺气机,桃仁活血通络,石菖蒲醒脾化痰。
4 验案举隅
4.1 验案1患儿,女,4岁。2020年12月19日初诊。主诉:咳嗽喘息1周余。患儿有PIBO病史,平素易感冒。2020年11月3日胸部高分辨CT提示:双肺马赛克灌注,右上叶部分支气管壁增厚,轻度过度通气,右中叶肺不张并牵拉性支气管扩张。(见图1)刻下症:神清,精神一般,咳嗽,咳痰,少许喘息,汗多,怕热,穿衣较常人少,无鼻塞流涕,无喷嚏,无发热,胃纳一般,夜寐欠安,无磨牙,二便调。舌淡红,苔薄白,脉细。查体:双肺呼吸音稍粗,右中下肺可闻及哮鸣音。目前西医治疗方案:吸入用布地奈德溶液,吸入用硫酸沙丁胺醇溶液,吸入用异丙托溴铵溶液联合雾化。西医诊断:感染后闭塞性细支气管炎;中医诊断:喘证(气阴两虚,痰浊阻肺)。治法:益气养阴,健脾补肺,化痰止咳。处方:前胡6 g,紫菀6 g,浙贝母8 g,太子参10 g,麦芽10 g,陈皮3 g,乌梅8 g,山药10 g,白扁豆10 g,白术8 g。10剂,1剂/d,水煎分2次温服。
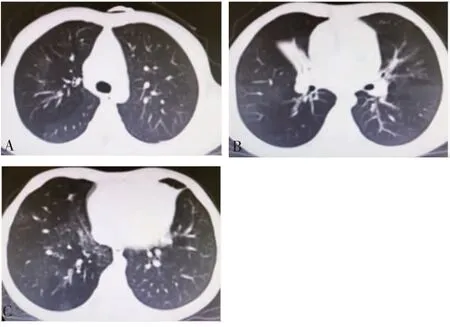
图1 2020年11月3日胸部CT图
2诊:2021年1月21日。患儿神清,精神改善,咳嗽汗多症状较前有所改善,喘息基本缓解,自行按原方续服半个月。近日外感后咳嗽症状加重。刻下症:咳嗽,痰多难咳,伴低热,无流涕喷嚏,无气喘。舌淡红,苔薄白,脉细。拟方2则,处方1:前胡6 g,柴胡5 g,桑白皮5 g,甘草6 g,法半夏3 g,桂枝1 g,白芍5 g,射干6 g,炒莱菔子8 g,紫菀10 g,紫苏叶10 g,海蛤壳10 g。3剂。处方2:初诊方去乌梅,余药同前。共10剂。先服处方1,再服处方2,煎服法同前。
3诊:2021年2月23日。患儿服上药后咳嗽、咳痰症状明显好转,无发热,汗多改善。近期再次外感,咳嗽加重,伴喘息,咳黄绿色痰,汗多,手心热,夜寐欠安,胃纳一般,二便常。舌淡红,苔薄白,脉细。处方:前胡6 g,细辛1.5 g,桑白皮5 g,甘草6 g,法半夏5 g,桂枝1.5 g,白芍5 g,射干6 g,紫菀10 g,紫苏叶10 g,海蛤壳(先煎)10 g,五味子5 g,麻黄2 g。5剂,煎服法同前。服药后咳喘缓解,继续在此方基础上微调服用。
4诊:2021年5月8日。患儿服药后时咳嗽,痰多难咳,无喘息,无发热,仍汗多。舌淡红,苔薄白,脉细。处方:细辛1 g,北沙参5 g,白芍5 g,射干6 g,紫菀10 g,海蛤壳(先煎)12 g,炙甘草6 g,前胡8 g,紫苏梗8 g,麦芽12 g,法半夏5 g,紫苏叶8 g。5剂,1剂/d,水煎分2次温服。西药加服小剂量阿奇霉素,至8月初停用。先后予此方加减调理2个月余,患儿在此期间偶有咳嗽,伴咳痰,喘息无发作,无发热,仍汗多。
5诊:2021年7月24日。患儿咳嗽不多,但痰多难咳,汗多,手心热,磨牙。舌嫩红,苔薄白腻,脉细。予益气养阴荣络方加减,处方:黄芪10 g,石菖蒲5 g,熟地黄6 g,麦冬5 g,白芍6 g,麻黄2 g,紫菀10 g,海蛤壳12 g,甘草6 g,前胡8 g,麦芽12 g,布渣叶10 g。5剂,1剂/d,水煎分2次温服。
6诊:2021年11月13日。患儿以上诸症均有明显改善,近日时有烦热,舌红,苔薄白,脉细。处方:熟地黄8 g,石菖蒲5 g,白芍5 g,石膏8 g,麻黄3 g,甘草6 g,前胡9 g,款冬花8 g,麦芽12 g,布渣叶10 g。6剂,煎服法同前。
服上药至今,病情稳定,感冒较前减少,咳嗽不多,汗出改善,无喘息发作,定期门诊调理。
按语:患儿有PIBO病史,平素汗多,怕热,易感冒,感冒后咳喘加重,结合脉细之象,总病机为气阴两虚,治疗应肺脾同治,以益气养阴、健脾补肺为基本治法。初诊时咳、痰、喘兼有,提示兼有痰浊阻肺,治疗辅以化痰止咳。初诊方以参麦杏苏汤加减治疗,方中太子参、山药益气养阴,乌梅生津止咳,白术、白扁豆培土生金,前胡、浙贝母、紫菀化痰止咳,陈皮、麦芽理气消导。服药后咳嗽、汗多改善,后因外感咳嗽加重,故复诊时拟方2则,处方1专以解表化痰,处方2续以益气养阴。肺失宣肃,肝失疏泄,气机不畅,故咳嗽频作,治疗兼顾疏调肝肺气机。病程中因患儿反复外感,补益之品缓予,以调和营卫、清热化痰、疏调肝肺为法,服药后患儿咳喘缓解,续予补益气阴。后期患儿病情平稳,改益气养阴荣络方加减治疗,熟地黄、黄芪金水相生,共奏益气养阴,滋肾培元之效。治疗后诸症改善,初见成效,继续在前方基础上加减治疗。患儿门诊随诊,诸症不显,续诊调方。
4.2 验案2患儿,男,10岁。2020年11月28日初诊。主诉:间断咳喘9年。患儿10个月龄时有重症腺病毒肺炎病史,之后持续喘息,确诊为PIBO。长期中西医联合治疗,咳喘症状时轻时重。2020年1月支气管舒张试验阳性,吸入万托林后FEV上升13.48%。2020年7月24日胸部CT提示:(1)双肺密度不均匀,呈“马赛克”改变,结合病史,符合闭塞性细支气管炎改变,左下肺基底段少许支气管扩张,大致同前;(2)右下肺不张较前明显,不张肺组织内支气管扩张;(3)右上肺尖肺大泡。(见图2)刻下症:阵发性咳嗽,痰多难咳,汗多怕热,运动不耐受,运动后有喘息加重,皮肤干燥瘙痒,手部皮肤粗糙。胃纳欠佳,眠可,二便调。无发热恶寒,无胸闷心悸。舌淡红,苔薄白,脉细滑。查体:桶状胸,鸡胸。轻度吸气三凹征,双肺呼吸音粗,可闻及散在哮鸣音,呼气延长,杵状指。目前西医治疗方案:沙美特罗替卡松吸入剂(50/100 μg,1吸/次,2次/d)。西医诊断:闭塞性细支气管炎;中医诊断:肺胀(痰热蕴肺,气血失和)。治法:清肺化痰,调和气血。处方1:前胡12 g,黄芩5 g,炙甘草6 g,法半夏6 g,淡竹叶5 g,生姜5 g,大枣5 g,人参5 g,桂枝3 g,白芍5 g,当归5 g。4剂,1剂/d,水煎分2次温服。处方2:紫菀10 g,海蛤壳(先煎)12 g,防风8 g,石菖蒲4 g,芒果核12 g,桑白皮5 g,紫苏子10 g,甘草5 g,白芍6 g,紫苏叶10 g,前胡12 g。3剂,1剂/d,水煎分2次温服。服用方法:先服处方1,再服处方2。
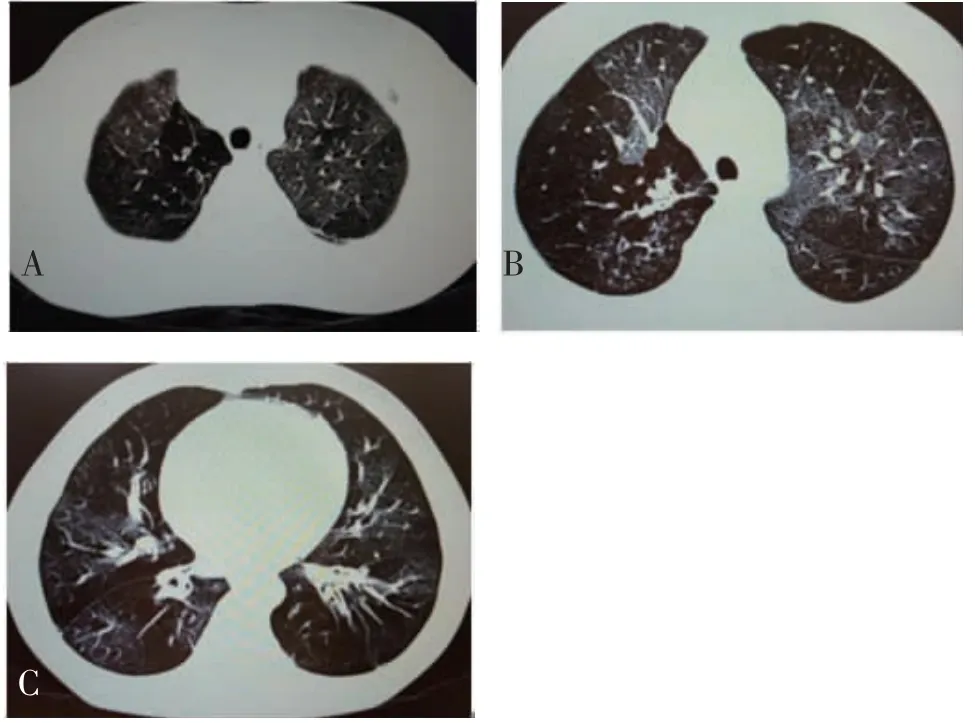
图2 2020年7月24日胸部CT图
2诊:2021年3月27日。服上药后患儿咳嗽明显减少,运动后少许喘息,间断复诊。近日受凉后咳嗽增多,刻下症:咳嗽,流涕,喘息,痰黏难咳,怕热,无畏寒肢冷。舌淡红,苔薄白,脉细滑。处方1:麻黄3 g,前胡8 g,柴胡5 g,紫菀10 g,海蛤壳(先煎)12 g,防风8 g,细辛1 g,芒果核12 g,紫苏子10 g,甘草5 g,白芍6 g,五味子3 g。4剂,1剂/d,水煎分2次温服。处方2:太子参5 g,北沙参5 g,白术10 g,甘草5 g,陈皮5 g,法半夏6 g,海蛤壳(先煎)10 g,防风8 g,芒果核12 g,紫苏子8 g。5剂,1剂/d,煎服法同前。后予处方2加减调理5个月,期间咳嗽、喘息渐少,运动耐受力改善,间断复诊。
3诊:2021年9月4日。刻下症:偶有咳嗽,少许喘息,痰黏难咳,怕热汗多,无畏寒肢冷,运动耐受力较前有改善。处方:石菖蒲8 g,熟地黄10 g,白芍6 g,防风8 g,紫苏子10 g,海蛤壳(先煎)10 g,芒果核12 g,布渣叶10 g,百部10 g,紫菀10 g,甘草5 g。7剂,1剂/d,水煎分2次温服。
4诊:2021年11月6日。自诉运动后喘息明显减轻,运动耐受力较前明显改善,吸气三凹征(-),深呼吸时闻及少许哮鸣音。上方去紫苏子。7剂,煎服法同前。服上药至今,患儿诸症改善,定期门诊调方。
按语:患儿有反复咳喘病史,肺阴虚损,肺清肃之令不行,水精不能四布,则内不能洒陈脏腑,外不能熏肤泽毛,故皮肤干燥;久病必虚,气血暗耗,皮肤腠理充养不足,生风化燥而痒。初诊时患儿咳嗽痰多,汗多怕热,提示肺经痰热。急则治其标[19],此时主要病机为痰热蕴肺,气血失和,故治以清肺化痰,调和气血。治疗拟方2则,一方选用竹叶前胡汤加减治疗,该方出自《千金要方·卷十八》[20]。方中前胡、黄芩清金平木;法半夏降气祛痰;淡竹叶清热除烦;当归、白芍资血以降胆经,血行风自灭;桂枝疏肝木以畅气机;人参、甘草大补中土以降肺经;生姜、大枣调和营卫。患儿脾虚貌,胃纳欠佳,另一方以运脾和中,疏调肝肺为主。2诊时咳喘改善,又因调护不慎,受凉后咳嗽流涕,痰黏难咳,故仍拟方2则,一方法以解表平喘、化痰止咳解外感之症,另一方以益气养阴、清热化痰治久病之因。3诊时诸症改善,缓则治其本[19],肾为先天之本,元气不足,当滋肾培元,故在益气养阴、疏调肝肺基础上加熟地黄滋补肾阴,起“金水相生”之意。该患儿的诊疗过程中,始终遵循肺燥阴伤,气阴两虚的基本病机,坚持益气养阴的基本原则,再结合患儿症状变化,守常达变,辅以疏调肝肺、金水相生,取得较好的疗效。

