生脉地黄汤加减联合中药保留灌肠疗法治疗糖尿病肾病Ⅲ~Ⅳ期病人的疗效观察
朱海彬,初 中,岑 曦
糖尿病肾病(diabetic nephropathy,DN)为糖尿病常见慢性微血管并发症,现已成为终末期肾病首要因素,同时也是2型糖尿病病人主要死亡原因[1-3]。目前,临床治疗DN尚无特效疗法,通常采取对症治疗、低蛋白膳食、合理运动、抗凝、抗氧化及应用血管紧张素转换酶受体拮抗剂与血管紧张素转化酶抑制剂等治疗,虽可取得一定效果,但无法令人满意[4-5]。中医中药在治疗DN方面具有悠久历史,中医认为DN属“消渴”范畴,由糖尿病发展而来,久病及肾,久病多虚、多瘀,脾肾气虚、痰瘀交阻为其基本病机,特点为本虚标实[6]。基于此,本研究对DN病人首次予以经验方剂生脉地黄汤以滋阴补气、养肾固中、化瘀清痰,配合中药保留灌肠疗法以通腹泻浊祛湿,分析其对病人肾血管内皮功能及血清基质金属蛋白酶组织抑制物-1(tissue inhibitor of metalloproteinase-1,TIMP-1)、转化生长因子-β1(transforming growth factorβ1,TGF-β1)水平的影响。现将结果作一报道。
1 资料与方法
1.1 一般资料 本研究经我院医学伦理委员会审核批准,选取2018年1月至2020年1月我院100例DN病人。纳入标准:(1)均符合《糖尿病肾病诊断、辨证分型及疗效评定标准(试行版)》中DN相关诊断标准[7];(2)糖尿病临床分期Ⅲ~Ⅳ期;(3)病人或其家属知情同意本研究,并自愿签署同意书。排除标准:(1)合并心、肝、肺等重要脏器功能障碍;(2)纳入研究前1个月内患糖尿病酮症酸中毒、泌尿系统感染;(3)纳入研究前1个月内接受其他中药治疗;(4)妊娠期、哺乳期女性;(5)合并神经功能疾病或认知功能障碍。应用简单随机化分为3组,观察组34例,对照A、B组均33例。3组性别、年龄、糖尿病病程、DN肾病病程、临床分期资料差异均无统计学意义(P>0.05)(见表1),具有可比性。

表1 3组临床资料对比
1.2 方法
1.2.1 治疗方法 3组均予以常规治疗,(1)日常生活干预,健康行为宣教,无糖、低脂、低盐饮食,并限制蛋白质摄入,适当运动;(2)控制血糖,予以二甲双胍(中美上海施贵宝制药有限公司,国药准字H20023370)治疗,初始剂量为0.25 g,3次/天,根据血糖水平可适当增加用量至2 g/d;(3)控制血压,予以厄贝沙坦片(海正辉瑞制药有限公司,国药准字H20000516)治疗,150 mg/d;(4)控制血脂,予以阿托伐他汀(辉瑞制药有限公司,国药准字J20070060)治疗,10 mg/d。于此基础上,对照A组予以生脉地黄汤加减治疗,组方:太子参30 g、熟地24 g、山药24 g、丹参24 g、山萸肉15 g、沙苑子15 g、云苓15 g、菟丝子15 g、麦冬15 g、桃仁12 g、牡丹皮12 g、五味子10 g,水肿重者加泽泻15 g、车前子12 g;出汗多者加生黄芪60 g、当归10 g;肢体寒冷者加肉桂10 g、洋火叶10 g,以上药物每天1剂,以水煎煮,取汁300 mL,分早晚两次服用,3个月为1疗程。对照B组予以中药保留灌肠疗法治疗,灌肠方:茜草30 g、龙骨30 g、蒲公英30 g、牡蛎30 g、大黄15 g,每次200 mL,保留30~60 min,1次/天,2周为1个疗程,休息1~2 d,连续治疗6个疗程。观察组予以生脉地黄汤加减联合中药保留灌肠疗法治疗,生脉地黄汤加减、中药保留灌肠疗法用法、用量、疗程均同对照A、B组。
1.2.2 检测方法 3组病人均于空腹状态下、餐后2 h抽取静脉血标本,采用葡萄糖氧化酶法测定空腹血糖(fasting blood glucose,FBG)、餐后2 h血糖(2 h postprandial blood glucose,2hPG),免疫透视比浊法测定糖化血红蛋白(glycosylated hemoglobin,HbA1c)、尿白蛋白水平,苦味酸法测定血清肌酐(serum creatinine,SCr)水平,酶联免疫吸附法测定血清尿素氮(urea nitrogen,BUN)、TIMP-1、TGF-β1、内皮素-1(endothelin-1,ET-1)、可溶性细胞间黏附分子-1(soluble intercellular adhesion molecule-1,sICAM-1)水平,24 h尿蛋白排泄率(urinary protein excretion rate,UAER)=尿白蛋白浓度×24 h尿液总量/60 min×24 h,试剂盒均购自北京晶美生物工程有限公司,操作严格遵循试剂盒说明书进行。同时采用彩色超声(美国GE公司,LOGIQ-500型)及7.0线阵探头探测4 cm,同步记录心电图,每次分别记录3个心动周期取其平均值。受试者测试前休息15 min,测定基础值(D0)后进行反应性充血试验,测量肱动脉内径(D1)。动脉血流介导的内皮依赖性舒张功能(flow-mediated dilation,FMD)变化以百分比表示,FMD=(D1-D0)/D0×100%,当FMD<10%时判定内皮损害。
1.3 观察指标 (1)临床疗效。疗效判定标准为,临床控制:24 h尿蛋白定量正常,或尿常规检查蛋白转阴;尿沉渣红细胞计数正常,或尿常规检查红细胞素正常;肾功能正常;显效:24 h尿蛋白减少>60%,或尿常规检查蛋白减少2个“+”;尿沉渣红细胞数减少>40%,尿常规检查红细胞减少2个“+”;肾功能基本正常;有效:24 h尿蛋白减少<60%,或尿常规检查蛋白减少1个“+”;尿沉渣红细胞数减少<40%,尿常规检查红细胞减少1个“+”;肾功能有所改善;无效:未达到上述标准。显效、临床控制、有效并入总有效[8]。(2)中医证候积分。参考《糖尿病肾脏疾病中医诊疗标准》将病人恶心呕吐、头晕、遍身水肿、舌质黯淡、小便不利、苔白厚腻、脉沉弦等7项内容,以4级评分法评估,每项0~3分,分值越高,症状越严重[9]。(3)治疗前、治疗1、3个月后FBG、2 hPG、HbA1c水平。(4)治疗前、治疗1、3个月后BUN、UAER、SCr水平。(5)治疗前、治疗1、3个月后ET-1、sICAM-1、FMD水平。(6)治疗前、治疗1、3个月后血清TIMP-1、TGF-β1水平。
1.4 统计学方法 采用t检验、方差分析和χ2检验。
2 结果
2.1 临床疗效 观察组治疗总有效率高于对照A、B组(P<0.05),对照A、B组治疗总有效率差异无统计学意义(P>0.05)(见表2)。
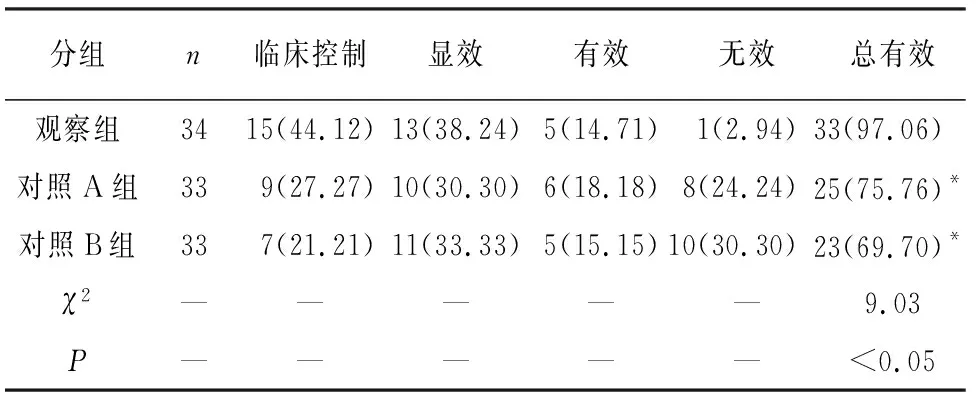
表2 3组临床疗效对比[n;百分率(%)]
2.2 中医证候 治疗前,3组中医证候积分差异无统计学意义(P>0.05);治疗1、3个月后,观察组中医证候积分低于对照A、B组(P<0.01),对照A、B组差异无统计学意义(P>0.05)(见表3)。

表3 3组中医证候积分对比分)
2.3 血糖水平 3组治疗前FBG、2 hPG、HbA1c水平差异均无统计学意义(P>0.05);治疗1、3个月后,FBG、2 hPG、HbA1c水平:观察组<对照A组<对照B组(P<0.05)(见表4)。

表4 3组血糖水平比较
2.4 肾功能指标 3组治疗前BUN、UAER、SCr水平差异均无统计学意义(P>0.05);治疗1、3个月后,观察组BUN、UAER、SCr水平均低于对照A、B组(P<0.05),对照A组BUN、UAER、SCr水平低于对照B组(P<0.05)(见表5)。

表5 3组肾功能指标水平对比
2.5 肾血管内皮功能指标 治疗前3组ET-1、sICAM-1、FMD水平差异均无统计学意义(P>0.05);治疗1、3个月后,观察组ET-1、sICAM-1、FMD水平低于对照A、B组(P<0.05),对照A组ET-1、sICAM-1、FMD水平低于对照B组(P<0.05)(见表6)。

表6 3组肾血管内皮功能指标对比
2.6 血清TIMP-1、TGF-β1水平 治疗前3组血清TIMP-1、TGF-β1水平差异均无统计学意义(P>0.05);治疗1、3个月后,观察组血清TIMP-1、TGF-β1水平低于对照A、B组(P<0.05),对照A组血清TIMP-1、TGF-β1水平低于对照B组(P<0.05)(见表7)。
表7 3组血清TIMP-1、TGF-β1水平对比
3 讨论
DN作为糖尿病严重并发症,临床主要表现为肾损伤、尿蛋白,病人多伴有水肿、高血压等表现,严重者可致使病人死亡[10-11]。以往,临床治疗DN多以西医为主,但效果并不理想,临床应用具有一定局限性[12]。随着中医药在临床上的广泛应用,发现中医药治疗DN具有独特疗效及优势,应用前景良好。
中医认为DN属中医学消渴范畴,原发病为糖尿病,贪食甘美、饮食不节、劳倦内伤为其直接因素,病变涉及肺、脾、肾三脏。消渴之初,呈肺燥胃热之上中二消,久病及肾,肾失封藏,精微下泄,而逐渐演变成为本病,治疗应以滋阴补气、养肾固中、化瘀清痰等为主。基于此,本研究对DN病人予以生脉地黄汤加减联合中药保留灌肠疗法治疗,结果显示观察组治疗1、3个月后中医证候积分、血糖指标(FBG、2hPG、HbA1c)、肾功能指标(BUN、UAER、SCr)均低于对照A、B组,治疗总有效率高于对照A、B组(P<0.05),提示生脉地黄汤加减联合中药保留灌肠疗法治疗DN病人,可显著减轻病人症状、体征,降低血糖,改善肾功能,进一步提高治疗效果。生脉地黄汤方中太子参、熟地为君药,山萸肉、丹参为臣药,麦冬、五味子、牡丹皮、桃仁、山药等为佐药,沙苑子、菟丝子为使药,其中太子参、五味子、麦冬具有益气养阴之功效;山萸肉、熟地、丹皮等可补肾润燥;丹参、桃仁具有活血化瘀之功效;菟丝子、沙苑子、五味子具有补肾固精之功效。现代药理学证实,太子参性平味苦,主治消渴症、盗汗等,可增强人体免疫功能,具有改善心功能,增加糖耐量,平稳血糖之功效;熟地具有降压、抗炎、降血糖、抗肿瘤、调节免疫等多种功效;山药可调节机体免疫功能、降血糖、延缓衰老,提高机体耐氧能力[13-14]。此外,脾失健运,致使湿浊内停化生痰而贮于肺、百脉,脉道受阻,瘀血伤及肾络,阴阳气血俱损,致精微失固,故需通腹泻浊以驱邪,避免病理产物进一步损伤脾肾。作为一种传统的中药肠道透析法,中药保留灌肠疗法通过肠道给药途径,刺激肠道蠕动,增加病人排便次数及量,加速肠道代谢产物排出,从而达到胃肠道透析的目的[15]。本研究所用灌肠方中大黄最初记载于《神农本草经》,所云“下瘀血,血闭寒热,破症瘕积聚,留饮宿食,荡涤肠胃,推陈致新,通利水谷,调中化食,安和五脏”。蒲公英清热解毒、消肿散结,利湿通淋。牡蛎具有吸附作用,可吸附有害物质BUN、SCr等,促使其随粪便排出,具有降BUN、SCr作用。现代药理学证实,大黄、蒲公英、牡蛎等中药进行保留灌肠可直接刺激肠黏膜,清除代谢废物,增加机体抗菌能力,同时还可抑制肠道菌群生长及肠内蛋白质分解,发挥保护肾脏功能,延缓DN进展[16]。
TGF-β1作为目前公认的主要致纤维化因子,多分布于肾脏,通过自分泌与旁分泌,致使肾小球细胞肥大、肾小管上皮细胞向集成纤维细胞转分化,促进肾脏损伤,参与肾小管间质纤维化全过程。糖尿病病人血清中TGF-β1出现增高,提示糖尿病病人已出现肾脏病变,有效阻断、抑制TGF-β1分泌或过度表达,可降低DN病人蛋白尿,从而达到有效治疗目的[17]。TIMP-1主要由肾小管上皮细胞、肾小球系膜细胞、巨噬细胞等合成、分泌,反映了肾基底膜胶原代谢情况,随着胶原合成的增加及降解的减少,血清TIMP-1会出现相应升高,从而促进肾小球硬化形成。研究[18-19]表明,DN病人血清TIMP-1水平随白蛋白增加而逐渐升高,提示血清TIMP-1水平变化可在一定程度上反映DN发生及病损程度。本研究中治疗1、3个月后,观察组血清TIMP-1、TGF-β1水平低于对照A、B组(P<0.05),提示生脉地黄汤加减联合中药保留灌肠疗法治疗DN病人,可明显降低病人血清TIMP-1、TGF-β1水平,分析原因,可能与生脉地黄汤、中药保留灌肠可保护肾脏功能,延缓DN进展有关。此外,sICAM-1水平可直接反映内皮细胞表面ICAM-1表达量,从而反映炎症程度,而内皮细胞损伤是ET-1水平升高的重要机制之一,血液中ET-1水平升高可反映出血管内皮损伤或功能失调[20-21],本研究中治疗1、3个月后,观察组ET-1、sICAM-1、FMD水平均低于对照A、B组,提示对DN病人予以生脉地黄汤加减联合中药保留灌肠疗法治疗,可显著改善病人肾血管内皮功能。分析原因,可能是由于生脉地黄汤中太子参、熟地、山药等均具有调节免疫,抗炎作用,而中药保留灌肠疗法中大黄、蒲公英均具有显著抗炎作用。
综上所述,生脉地黄汤加减联合中药保留灌肠疗法治疗DN病人,可显著减轻病人症状、体征,降低血糖,改善肾功能及肾血管内皮功能,降低血清TIMP-1、TGF-β1水平,进一步提高治疗效果。但本研究样本量较小,且未进行长期随访研究,还需临床多中心、多渠道取样,做进一步证实。

