微波消融术前甲状腺良性结节的风险分级有临床价值
吴凤林,吴巧至,吴方竞,周 琳,许文伟,谢国勇,刘乐融,刘 颖,薛耀明
1南方医科大学南方医院内分泌代谢科,广东 广州 510515;2南方医科大学附属第三医院妇产科,广东 广州 510630;3南方医科大学公共卫生学院生物统计学系,广东 广州510515
甲状腺结节是临床常见病,常由临床触诊或影像检查发现,高频超声可使甲状腺结节的检出率达19%~76%[1]。多数结节为良性病变,因体积小、无临床症状,不需要治疗,但10%~20%的结节随时间延长而逐渐增大引起压迫症状或美容问题需要治疗[2]。手术切除是治疗甲状腺结节的传统方法,但存在风险高、并发症多、颈部留有疤痕等缺点[3]。近年来一些新的微创热消融技术如射频、微波等应用于甲状腺良性结节的治疗,被认为是除手术之外的另一种有效治疗方法,并获指南推荐[4,5]。然而,甲状腺结节微波消融过程中热能极易波及邻近组织而产生多种并发症,但结节的毗邻关系不同所引起的并发症也各异[6,7]。基于甲状腺结节毗邻关系可将结节的消融风险分为低、中、高及极高等级别,但关于紧邻气管壁甲状腺结节的风险等级划分存在争议[8,9]。另外,以往结节风险等级划分忽略了结节上、下缘毗邻关系的消融风险[8,9]。当结节完全位于颈部时,其上、下缘无重要毗邻结构,不增加消融风险。但当结节下缘向下延伸入胸腔时,结节下缘将邻近胸腔的大血管和神经,这类结节的消融风险高、难度大[10]。因此,有必要将结节下缘毗邻关系也纳入术前的风险评估。此外,以往研究主要关注结节的消融风险与术后严重并发症发生率间的关系[11],目前尚未见结节的术前风险等级与术后残留发率之间的关系的报道。本研究拟将结节下缘的毗邻关系纳入术前的风险评估,并探讨甲状腺良性结节的术前风险分级方法及术前风险等级与术后结节残留发率之间的关系。
1 资料和方法
1.1 研究对象
本研究获得医院伦理委员会批准(NFEC-2014-036),术前详细向患者讲解消融方法及可能出现的并发症,签署知情同意书。2017年7月~2020年12月,在超声引导下微波消融治疗527例甲状腺良性结节(实性或混合性)患者,男性85例,女性442例,年龄16~70(44.7±12.4)岁。纳入标准:结节长径>2.0 cm;颈部有压迫症状、影响美观或担忧恶变,且不愿手术或不适合手术切除者;术前细针穿刺活检为良性病变(Bethesda Ⅱ);甲状腺功能、血常规及凝血功能正常。排除标准:超声引导细针穿刺活检为恶性、非典型滤泡增生及不能明确诊断者;伴有严重心、脑血管疾病者;凝血功能异常;有生理或心理疾病不能配合手术者。
1.2 仪器设备
用MTI-5DT型微波治疗仪(南京长城医疗设备有限公司),发射频率2450 MHz,消融功率19~30 W。用XR-A1608W型水冷式微波消融针(16 G×8 cm),天线3 mm,通过低损耗同轴电缆与微波仪连接。用Aixplorer彩色多普勒超声仪的SL15-4型高频线阵探头作术前评估、术中引导及术后随访。当结节较大高频探头显示困难时,改用XC6-1型腹部凸阵探头引导消融。
1.3 术前准备
术前检测甲功、血常规、凝血4项、心电图及胸部X线。常规超声测量结节3个相互垂直的最大径线(a、b、c),用V=π/6×a×b×c计算结节体积(V)。颈部包块采用美容评分法[12]评估:0分,无肿块;1分,肿块不可视也不可触及;2分,肿块不可视但可触及;3分,肿块仅吞咽时可视;4分,肿块轻易可视。
1.4 术前结节消融风险分级
根据甲状腺结节的毗邻关系及并发症的危害性术前将结节的消融风险由低至高分为低风险、中风险、高风险和极高风险4个等级(表1),其中低、中、高风险结节均位于颈部,结节下缘均在胸廓入口之上。而极高风险结节由颈部向下延伸,结节下缘低于胸廓入口,达胸骨后或邻近主动脉弓上缘。

表1 甲状腺结节的毗邻关系与消融风险分级Tab.1 Proximity of thyroid nodules and ablation risk classification
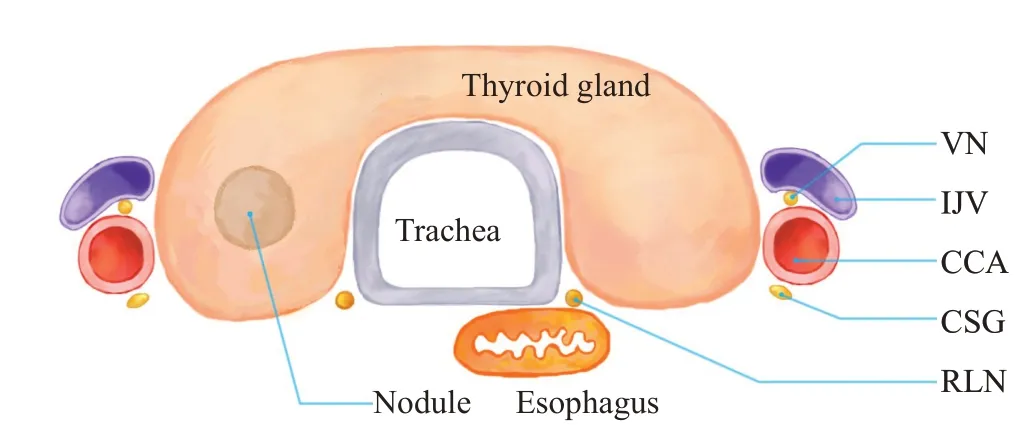
图1 低风险结节一Fig.1 Low risk nodule.The nodule is located in the center of the gland,with a distance of ≥2 mm from the surrounding tissues.
不同等级风险结节微波消融程中可能发生并发症(表2)。在风险等级关系中,低风险不伴中、高风险的并发症,但高风险可伴有中、低风险的并发症。
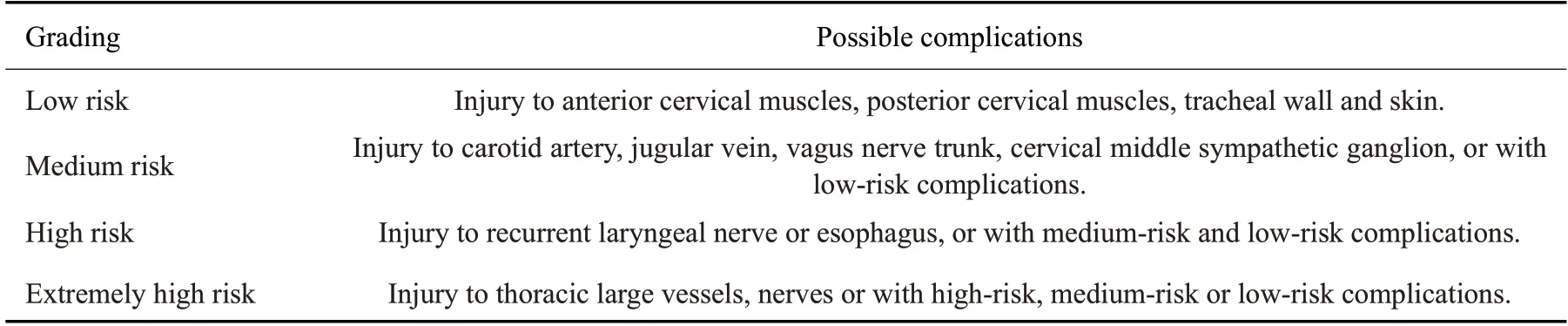
表2 甲状腺结节术前风险等级与可能的并发症Tab.2 Preoperative risk grades of thyroid nodules and possible complications
1.5 消融方法
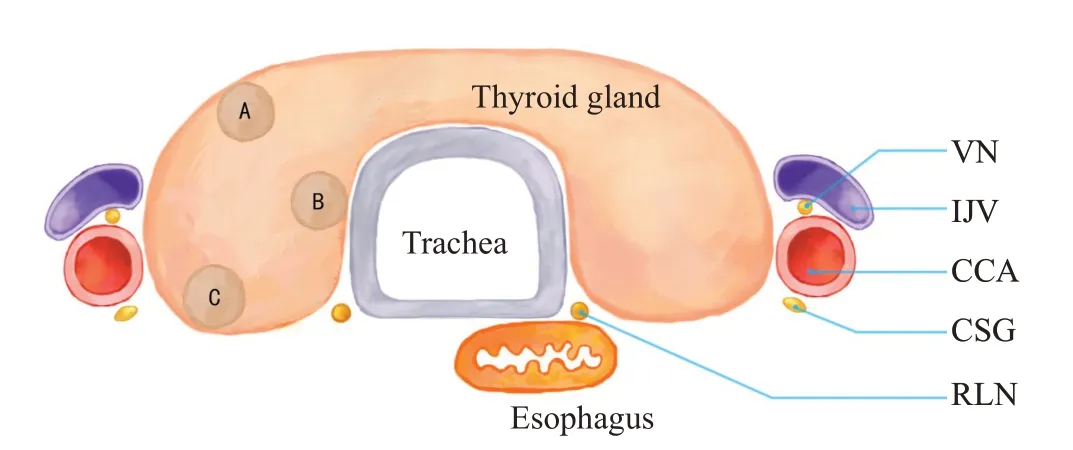
图2 低风险结节二Fig.2 Low risk nodules.The distance from the edge of the nodule to the anterior capsule,posterior capsule of the thyroid or tracheal wall is <2 mm,and the distance to other tissues is ≥2 mm.A: The edge of the nodule is adjacent to the anterior thyroid capsule.B: The edge of the nodule is adjacent to the tracheal wall.C:The edge of the nodule is adjacent to the posterior thyroid capsule.

图3 中风险结节Fig.3 Medium risk nodule.The distance from the edge of the nodule to the common carotid artery and internal jugular vein is <2 mm and the distance to other tissues is ≥2 mm.

图4 高风险结节Fig.4 High risk nodule.The distance from the edge of the nodule to the recurrent laryngeal nerve and esophagus is <2 mm,and the distance to other tissues is ≥2 mm.
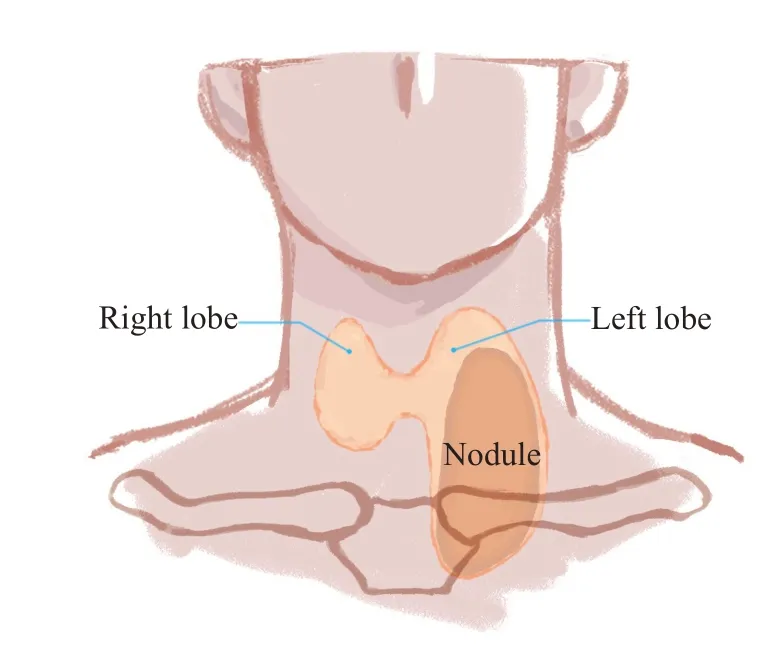
图5 极高风险结节Fig.5 Extremely high risk nodule.The nodule extends from the neck to the posterior sternum,or is adjacent to the superior margin of the aortic arch.VN: Vagus nerve;IJV: Internal jugular vein;CCA: Common carotid artery;CSG: Cervical middle sympathetic ganglion;RLN:Recurrent laryngeal nerve.
患者仰卧位,以枕垫肩,头后仰暴露颈部。常规超声扫查甲状腺及结节,确定穿刺点及穿刺路径。根据术前风险分级拟定术中的预防措施。常规消毒、铺巾后在穿刺点、穿刺路径及甲状腺前被膜、外侧被膜等处注入适量1%利多卡因行局部浸润麻醉。采用经峡部进针法,超声引导下将微波针准确插入结节内部,启动微波仪消融,采用“连续移动法”[14]消融。当结节毗邻喉返神经、颈动脉、气管壁等重要结构时,采用“液体隔离带法”预防热损伤[11]。当气化区完全覆盖结节时停止消融,再用二维及彩色多普勒超声观察结节是否有残留,如有则及时补充消融使结节完全灭活。消融结束后嘱患者颈部按压1 h并送返病房留观,记录术中及术后并发症。
1.6 疗效随访
术后3、6及12月各随访1次,之后每年随访1次。随访患者甲功、症状评分及美容评分变化,用公式[(术前体积-随访体积)/术前体积]×100%计算结节体积缩小率(VRR)。观察结节边缘是否有残留组织,残留组织超声图像表现为回声稍高于已消融的组织,但接近或略低于周围正常组织,两者分界清楚,残留组织内可见有彩色血流信号。随访过程中如见残留组织明显增多或结节复发时建议患者补充消融。
1.7 统计学分析
采用SPSS 25.0软件进行统计学分析。计量资料以均数±标准差表示,计数资料以频数和百分率表示。多组间比较采用Welch F 检验,组间两两比较采用Games-Howell 检验;计数资料组间比较采用卡方检验。以P<0.05为差异有统计学意义。
2 结果
2.1 术后总体情况
527例甲状腺良性结节均在超声引导下完成了微波消融治疗,无中转开放手术。单结节患者336例,多结节患者191例,多结节患者仅以最大结节评估消融风险。结节长径2.01~6.48(3.11±1.22)cm。结节体积1.31~84.29(9.05±11.07)mL。527例患者中低风险结节62例(11.76%)、中风险114例(21.63%)、高风险292例(55.41%)、极高风险59例(11.20%)。4组患者年龄、性别差异无统计学意义(P>0.05),但结节长径、体积均与术前风险分级有关,随着风险等级升高,结节长径、体积也逐渐增大,4组间两两比较差异均有统计学意义(P<0.001,表3)。

表3 术前结节风险等级与结节长径、结节体积、术后严重并发症发生率、术后结节残留发生率比较表Tab.3 Comparisons of nodule max diameter,volume,incidence of postoperative serious complications,and incidence of postoperative residual nodule in patients with different preoperative nodule risk grades
2.2 术后并发症
共10例患者发生严重并发症,发生率为1.75%,其中低风险组0例、中风险组1例(horner's综合征)、高风险组7例(声音改变)、极高风险组3例(声音改变)。各组之间严重并发症的发生率差异均无统计学意义(P>0.05)。10例患者未予特殊治疗,均在术后1~3月内恢复正常。消融过程中多数患者感颈部不适或轻微疼痛,均可忍受、不影响治疗。本组未发生结节破裂、感染、皮肤灼伤及气管损伤等并发症。
2.3 术后结节残留
本研究病例术后随访3~24(10.3±0.7)月。有431例患者结节消融彻底,无残留,一次性完全消融率为81.8%,另有96例患者结节边缘有少量残留。结节残留在低风险组仅1例(1.59%)、中风险组7例(6.14%)、高风险组47例(14.43%)、极高风险组41例(71.19%)。图6为1例高风险结节术后有残留。低风险组与中风险组结节残留发生率差异无统计学意义(P>0.05);低、中风险组与高、极高风险组结节残留发生率差异均有统计学意义(P<0.001);高与极高风险组结节残留发生率差异有统计学意义(P<0.001)。随访过程中9例因残留组织增生或结节复发,予以补充消融,其余因残留组织无明显变化或不愿补消,继续随访。
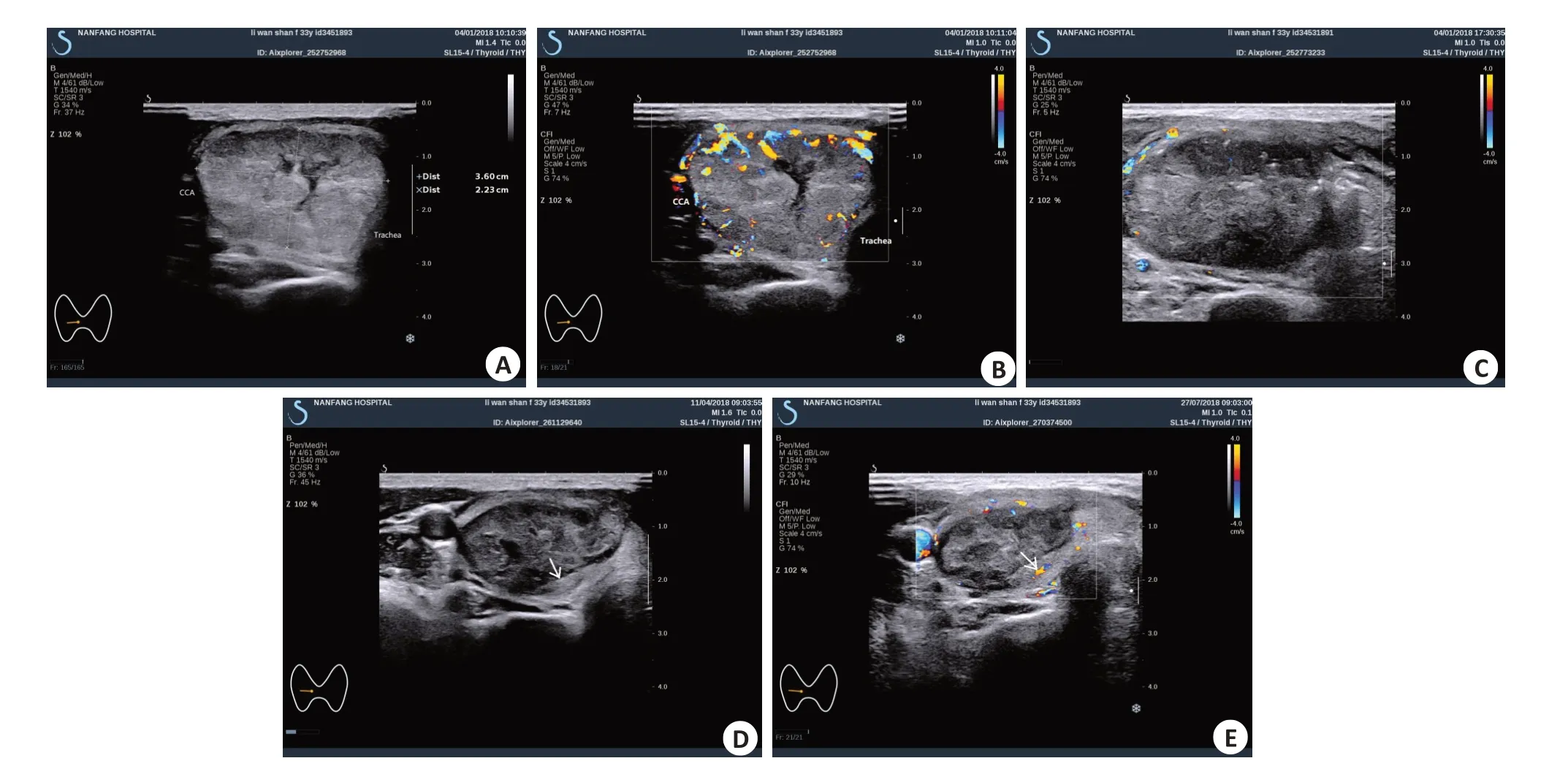
图6 高风险结节微波消融术后有少量组织残留图像Fig.6 Nodular residuals after microwave ablation of the high-risk nodules shown by ultrasonography.A: The patient was a female(33 years old)with a nodule of 3.60 cm×2.30 cm×5.54 cm in size and 25.65 mL in volume in the right lobe of thyroid.The nodule at its edge was close to the anterior cervical muscles,common carotid artery,posterior cervical muscle,recurrent laryngeal nerve and tracheal wall.The nodule was graded as a high risk one before ablation.B:Rich flow signals were detected both at the edge of and inside the nodule by color Doppler flow imaging.C: Color Doppler flow imaging after the microwave ablation showing reduced echoes of the nodule and strong echoes of scattered gas within it,but no color flow signals within it.D:Color Doppler flow imaging at 3 months of follow-up showing a few of nodular residues at the posterior medial edge of the nodule,with slightly higher echoes than in the ablated tissues(arrow);E:Color Doppler flow imaging at 6 months showing shrinkage of the nodules,the nodular residues at the posterior medial edge showed no significant changes and there were a few color flow signals in the nodular residues(arrow).
3 讨论
分析甲状腺周围的毗邻关系,发现不同邻近组织损伤的危害性存在差异。有研究依据甲状腺结节的毗邻关系划分消融风险的等级[8]:将邻近甲状腺前被膜的结节分级为低风险;将邻近颈总动脉、颈内静脉结节分级为中风险;将邻近喉返神经及食管结节分级为高风险;将同时毗邻多个重要结构的结节分级为极风险。这种分级方法有其合理性,我们的大样本研究也验证了这点,低风险组无严重并发症。中风险组因颈总动脉、颈内静脉管径粗大、管腔内有高速流动的血液带走热量,消融时不易受损,消融风险并不高,但颈总动脉前方的迷走神经干和后方的颈中交感神经节有时因走行变异,分别位于颈总动脉前内侧和后内侧,因距腺体较近,消融时可能被伤及[15,16]。本研究中风险组出现1例hornor's征并发症,验证这种风险的存在。因此,将邻近颈总动脉、颈内静脉结节分级为中风险也是合理的。
邻近气管壁甲状腺结节的风险分级存有争议[8,9],因气管壁较厚,对热能有一定的抵抗,并有咳嗽反射保护,提醒操作者注意,通常在局麻方式消融的情况下,气管壁不易受损。基于此,我们首次提出将这类结节归为低风险结节。但也有报道在消融过程中气管壁受损,导致气管壁塌陷、穿孔等严重并发症,故将此类结节分级为高风险[17]。气管壁损伤通常发生在全身麻醉的情况下,因病人失去意识及咳嗽反射保护,才有可能损伤气管壁,但全身麻醉并非指南推荐的方式[18],本研究也不采用这种麻醉方式。本研究527例甲状腺结节消融过程中均无气管壁损伤,提示这类结节的消融风险低,故本文倾向将这类结节归为低风险结节。
以往甲状腺结节的术前风险分级方法是基于结节周围的毗邻关系,忽略了结节下缘的毗邻关系。当结节完全位于颈部,这种分级方法是合理的。但当结节较大,由颈部向下延伸至胸骨后或邻近主动脉弓上缘时,因下缘位置深,穿刺难度大,消融过程中极易损伤胸部的血管、神经,后果严重,故不能忽略结节下缘的毗邻关系。基于以上分析,本研究首次提出将结节下缘的位置及毗邻关系也纳入术前的风险评估。当结节下缘向下延伸入胸腔时称为胸骨后结节性甲状腺肿。胸骨后结节性甲状腺肿的首选治疗方法当然是外科手术,但有时因病人年老体弱、合并其它严重疾病或者不适合、不愿意手术治疗时,也可以选择微创热消融治疗,且指南并未将胸骨后结节性甲状腺肿列为消融禁忌症[18,19]。已有研究报道微波、射频等方法可以消融治疗胸骨后结节性甲状腺肿[10,20,21],术后结节体积缩小、症状改善。因此,有必要将结节下缘的位置及毗邻关系纳入术前的风险评估。
本研究中有10例患者发生严重并发症,发生率为1.75%,与文献报道相近[6]。不同等级的风险组,其严重并发生症的发生率也各不相同,但统计分析显示各组之间严重并发症的发生率差异并无统计学意义(P>0.05)。该结果并不否定结节术前风险分级的临床意义,正是由于术前进行了风险分级,并在术中采取了预防措施,才大幅减低了高风险结节的消融风险。虽然“液体隔离带法”[8,11]是预防热损伤的有效方法,但由于液体易流失等因素影响,也不能完全避免热损伤的发生。
本研究首次观察到结节的术前风险分级与术后残留发生率有关。低、中风险结节因消融风险小,有利于彻底消融,故术后残留发生率低。本研究低、中风险组的残留发生率分别为1.59%、6.14%。而高和极高风险组因担心消融过程中伤及邻近重要结构而影响消融的彻底性[21],术后结节残留发生率明显升高。本研究高、极高风险组的残留发生率分别为14.43%、71.19%,随着风险等级升高,结节残留发生率也明显增高。极高风险组因结节较大且延伸至胸骨后,消融风险高、难度大,故其术后结节残留发生率远高于其它组。
综上所述,甲状腺结节术前风险分级有助于消融过程中严重并发症的预防,有助于术后结节残留发生率的预估。本研究不足之处:本文为回顾性研究,以后需在前瞻性研究中验证;其次,本研究为单中心研究,还需在多中心研究中评价。

