1例豚鼠耳炎诺卡菌肺病报道并文献复习
徐争 叶静 高磊 胡昆 刘周 郑凌
豚鼠耳炎诺卡菌肺病是临床较为少见的一种肺部感染性疾病,目前国内外对于该病报道较少。经安徽医科大学第二附属医院研究伦理委员会审批,审批号:YX2021-085(F1),现将本院收治的1例豚鼠耳炎诺卡菌肺病患者的临床资料进行分析总结,提高临床对该病的认识。
病例资料
患者,男,54岁,因“咳嗽、痰血12天伴反复发热、胸闷10天”于2021年6月7日入院。患者12天前淋雨受凉后出现咳嗽,呈阵发性,咳黄脓痰,痰量每日80mL左右,伴有痰中带血,为鲜红色,10天前出现反复高热,最高体温达39.8℃,伴畏寒、寒战,并有进行性胸闷、气短。在当地诊所行止咳化痰、抗感染治疗(具体不详),症状未见缓解,6月7日患者呼吸困难明显,至庐江县医院摄胸部CT见双肺多发片状及结节样密度增高影,部分病灶内可见空洞,双下肺可见支气管扩张影(见图1ABC)。因病情危重,未行治疗,转入我院,拟“重症肺炎”收治RICU。病程中无头痛、头晕,无胸痛、咳脓臭痰,无恶心、呕吐、腹痛、腹泻等症状,饮食、睡眠差,大便正常,小便有泡沫,近期体重无明显变化。职业:从事水泥及沙土搬运6年。既往病史:2型糖尿病病史7年余,不规律口服二甲双胍、格列齐特降血糖,此次发病前自行停药一月余,间断监测空腹血糖在12~16 mmol/L不等;支气管扩张症病史6年余,多次因病情急性发作住院治疗。入院体格检查:体温38.4℃ ,脉搏134 次/分,呼吸37次/分,血压142/80 mmHg。神志清楚,精神差,呼吸急促,急性病容,全身皮肤黏膜及巩膜无黄染,浅表淋巴结未触及肿大,口唇及指甲紫绀,颈软,气管居中,胸廓对称,双肺呼吸音粗糙,可闻及干、湿性啰音,心律齐,心率134次/分,心脏各瓣膜听诊区未闻及病理性杂音,腹平软,无压痛及反跳痛,肝脏及脾脏肋下未触及,肠鸣音4次/分,双下肢中度凹陷性水肿。实验室检查:2021年6月7日血常规示白细胞21.63×109/L,中性粒细胞百分数为96.9%,淋巴细胞百分数1.2%,中性粒细胞绝对值为20.95×109/L,血红蛋白132 g/L,血小板328×109/L,C反应蛋白>370.4 mg/L。降钙素原:6.170ng/mL,白细胞介素-6:153.7pg/mL。糖化血红蛋白12.7%。动脉血气分析(吸氧浓度50%):乳酸 2.5 mmol/L,pH 值为 7.39,二氧化碳分压50 mmHg,氧分压71 mmHg,BE:4.3 mmol/L,氧合指数144。N端脑钠肽前体 1290 ng/L。D-二聚体:7.14 mg/L。肝、肾功能+电解质:总蛋白:59.4 g/L,白蛋白:29.3 g/L,总胆红素:18.5μmol/L,谷丙转氨酶:34 U/L, 谷草转氨酶:23 U/L, 血尿素氮:10.11 mmol/L,血肌酐:93μmol/L;血钾:4.09 mmol/L,血钠:135.5 mmol/L,血氯:96.1 mmol/L。细胞免疫功能:总T淋巴细胞计数257.00/uL, 辅助/诱导T淋巴细胞计数:176.00/uL,抑制/细胞毒T淋巴细胞计数78.00/uL,B淋巴细胞计数:59.00/uL,NK细胞计数:26.00/uL。呼吸九联检、TORCH抗体系列、巨细胞病毒核酸、EB病毒核酸均未见异常。血栓与止血:血浆凝血酶原时间:13.4s,血浆D-二聚体:2.69ug/mL。初步诊断:重症肺炎,Ⅰ型呼吸衰竭,支气管扩张症,2型糖尿病。
入院后由于病原体未明确,考虑患者病情危重,经验性给予亚胺培南西司他丁1g q6h联合万古霉素1g q12h抗感染治疗。并给予与经鼻高流量氧疗支持(流速50L/分,吸氧浓度50%),同时加强营养支持,保证充分热量供应,维持水电解质及酸碱平衡,予胰岛素泵控制血糖平稳,密切监测生命体征、血氧饱和度,动态复查动脉血气分析。治疗后患者仍存在持续高热,呼吸急促,吸氧浓度由50%提升至60%,呼吸频率达30次/分。经家人同意,2021年6月9日完善床边支气管镜检查,镜下见气管下端及左右各级支气管腔大量黄白色浓痰,清除痰液后见气道黏膜充血水肿,各管腔通畅。给予送检下呼吸道分泌物和肺泡灌洗液细菌培养,同时送检肺泡灌洗液至南京华大医学研究所进行微生物二代测序 (next generation sequencing, NGS)。 6月10日NGS回报豚鼠耳炎诺卡菌(序列数:1311,覆盖度1%),未检出真菌、寄生虫、病毒、结核分支杆菌复合群、支原体、衣原体,考虑豚鼠耳炎诺卡菌感染,立即停用万古霉素,给予复方磺胺甲噁唑片1.44g 口服q6h。2021年6月17日实验室肺泡灌洗液细菌培养及痰涂片回报豚鼠耳炎诺卡菌。入院诊断:肺豚鼠耳炎诺卡菌病,Ⅰ型呼吸衰竭,支气管扩张症,2型糖尿病。
治疗上继续予以亚胺培南西司他丁静滴,同时口服复方磺胺甲噁唑片,患者体温高峰逐渐下降,胸闷、气短症状改善,呼吸频率逐渐下降至正常。吸氧浓度从60%逐渐下调至35%。2021年6月17日复查血常规示白细胞8.59×109/L,中性粒细胞百分数为85.4%,淋巴细胞百分数8.8%,中性粒细胞绝对值为7.33×109/L,血红蛋白123g/L,血小板390×109/L,C反应蛋白>29.9mg/L;降钙素原:0.204ng/mL 白细胞介素-6:4.4pg/mL。动脉血气分析(吸氧浓度35%)见PH:7.45,二氧化碳分压:48 mmHg 氧分压:74 mmHg,BE:8.1 mmol/L,氧合指数211。复查胸部CT示双肺见多发片状及结节状密度增高影,部分病灶内可见多发囊状透亮区(见图1DEF)。与前片对比见肺部病变明显吸收,血炎症指标较前明显下降,停亚胺培南西司他丁,给与头孢曲松 2g 静脉滴注qd,联合复方磺胺甲噁唑片口服。2021年6月25日复查胸部CT见双肺病灶较前吸收,部分病灶囊腔明显,右肺上叶、下叶及左肺下页见囊状支气管扩张及网格状间质改变(图1GHI),无明显不适主诉,于2021年6月28日出院,建议其院外继续口服复方磺胺甲噁唑片1.44g q6h,2021年7月15日门诊随访复查胸部CT见肺部病灶明显吸收(见图1JKL),给予复方磺胺甲噁唑片减量至1.44g q12h,嘱3月后再次来院复查。
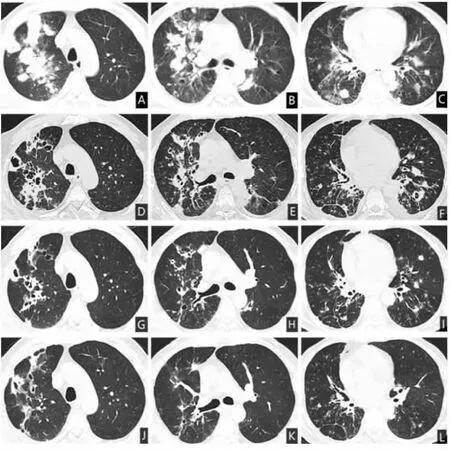
图1 (ABC)2021年6月7日胸部CT见双肺多发结节样团块状实变影,边缘模糊,部分病灶内可见空洞及充气支气管征,双下肺可见支气管扩张,支气管壁增厚;(DEF)2021年6月17日胸部CT见双肺病灶较前吸收,病灶部位伴有囊腔及囊状支气管扩张。(GHI)2021年6月25日胸部CT见双肺病灶较前吸收,部分病灶囊腔明显,右肺上叶、下叶及左肺下叶见囊状支气管扩张。(JKL)2021年7月15日胸部CT见两肺散在纤维条索影及囊腔影。
讨 论
诺卡菌在土壤、腐生物及污水中广泛存在,是一种革兰染色及弱抗酸染色阳性的需氧分支杆菌。目前已知超过30种诺卡菌可引起人类感染,与其他诺卡菌引起的感染相比,豚鼠耳炎诺卡菌感染少见,仅占所有诺卡氏菌感染的3.1%~4.4%[1-2],这可能与其致病力低、土壤中分布不广泛、检出率低有关[2]。查阅近15年国内外相关文献资料,设置检索时间为2007年1月至2021年5月,使用“豚鼠耳炎诺卡菌肺病”或“肺豚鼠耳炎诺卡菌病”检索中国知网和万方中文科技期刊数据库中的中文期刊文献,检出5篇,通过 PubMed以关键词“pulmonary 或pneumonia”和 “Nocardia otitidiscaviarum”组合搜索,检出11篇,均为个案报道。其中死亡8例,好转9例,合并其他部位播散4例。确诊方法为标本送检NGS者3例,标本传统细菌培养者14例(见表1)。从表1可见豚鼠耳炎诺卡菌感染人群主要为免疫功能低下、合并严重肺部结构性疾病及慢性消耗性疾病者,但也可引起免疫功能正常、无基础疾病者肺部感染[3-5]。复习死亡及病灶播散病例,总结导致患者不良预后的常见因素有高龄、免疫缺陷、早期诊断不明确、合并其他病原体感染、细菌耐药等因素;引起病灶播散因素包括较长时间全身使用糖皮质激素、发病后较长时间未能明确病原体、严重磺胺类药物不良反应等。
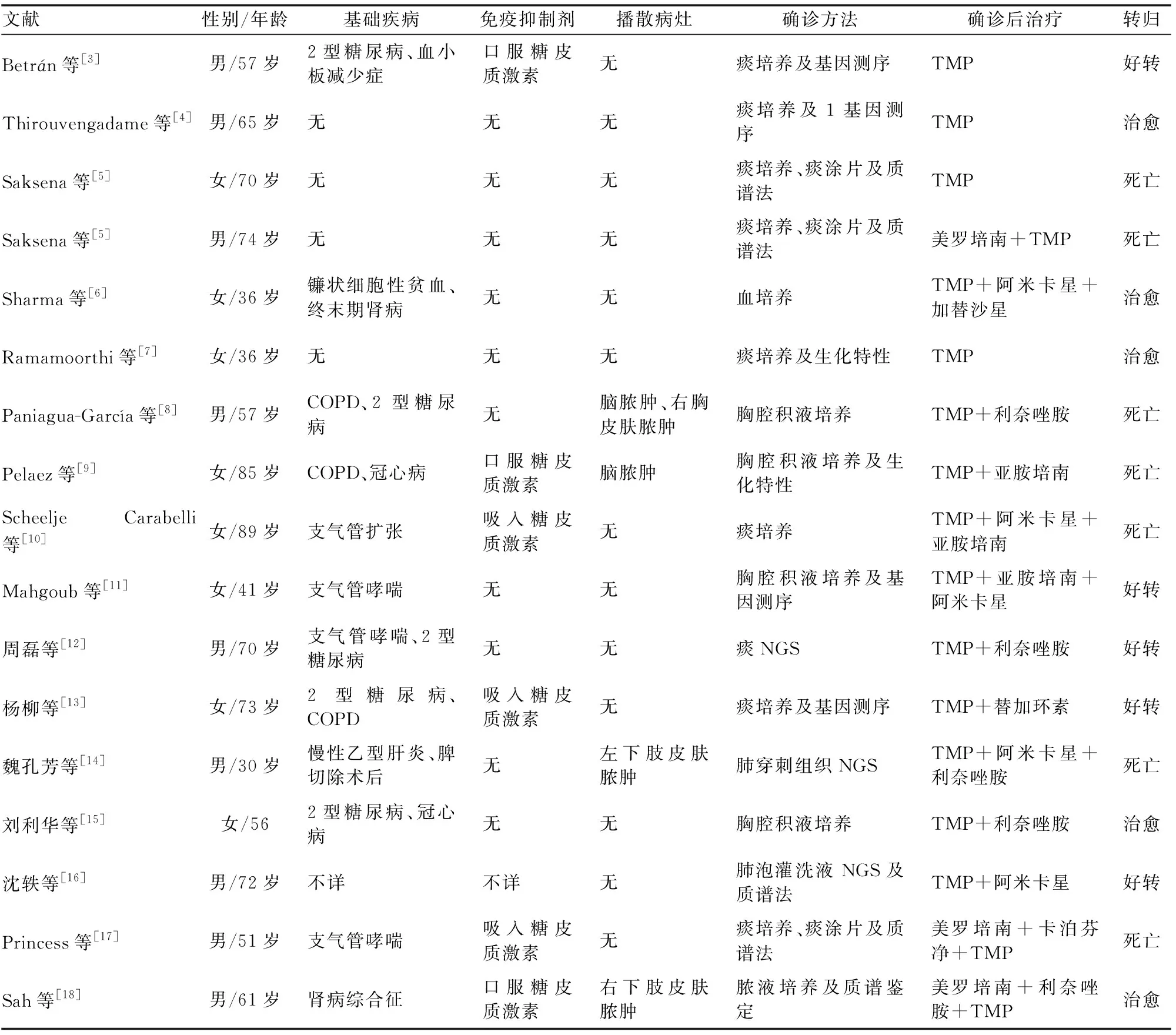
表1 近15年国内外豚鼠耳炎诺卡菌肺病的临床资料
本例患者存在支气管扩张症病史6年,气道局部免疫防御功能下降,职业与尘土密切接触,容易发生病原体感染和定植。合并2型糖尿病,发病前血糖水平控制不佳,且CD4+T淋巴细胞下降明显,所以诺卡菌感染的概率明显增加。大多数肺诺卡菌病患者发病初期临床症状不明显,病灶扩散时出现发热、咳痰、血痰,空洞形成时可发生咯血,累及胸膜时可出现气胸、胸腔积液、脓胸,重症者可出现组织坏死及血液播散,形成肾脏、肝脏、脑、皮下等部位的脓肿[19-20]。本例患者急性起病并出现呼吸衰竭,但我们在入院后快速明确诊断并立即给予积极有效的综合治疗,这是其呼吸衰竭好转和未发生头颅、皮下等其他部位播散的关键因素。
肺诺卡菌病胸部影像学以中等密度以上的小片状或大片状实变影、单发或多发结节及空洞最为常见,但亦可有肺脓肿、肺门淋巴结肿大、胸腔积液、脓胸、胸膜增厚等表现,无明显特异性[21-22]。真菌感染、肺结核、肺脓肿、肺部肿瘤及其他常见细菌感染亦可有以上表现,需认真鉴别。本例患者合并有支气管扩张,急性感染期可见细菌对支气管产生破坏, 加重了支气管扩张的程度,但感染控制后,动态复查胸部CT见囊腔较前减少,提示及时有效的控制感染可极大程度改善预后,降低细菌对支气管肺组织的破坏。
诺卡菌病确诊需病原学检查。但是诺卡菌生长缓慢,容易造成漏检。该患者病情危重,痰培养阴性,为尽早明确病原体,给予支气管镜检查并送检肺泡灌洗液NGS,24 h后即明确病原体,调整抗感染方案2天后患者病情好转。NGS通过获取样本中所有核酸片段的序列信息,经过生物信息分析与比对,可在无任何临床倾向性条件下检测出所有微生物的种类及序列数量[16]。它检测时间短,一般不超过48h,平均时间约为24h[23]。在既往病例报道中确诊方法多为传统细菌培养联合基因测序,存在反复送检标本培养阴性,且标本培养阳性者也多需3日以上才能确诊,本病例中通过NGS鉴定病原体用时24h, 细菌室在5天后回报豚鼠耳炎诺卡菌(图2A、B),与传统细菌培养相比,NGS更快速,这对于检出苛养病原体、未知或特殊病原体意义重大,对于病情危重、免疫缺陷、经验性治疗效果差的患者,NGS的应用可显著改善患者的预后。值得注意的是,本例患者痰涂片革兰染色见革兰阳性杆菌,行痰标本弱抗酸染色及抗酸染色见长度不等的丝状、分枝状、杆状菌丝(图2 C、D),标本直接涂片的诊断形态具一定的特征性,Princess和Sah报道中痰涂片疑似诺卡菌,进一步培养后明确病原体,在因此应重视痰标本的直接涂片,及时发现少见细菌,避免遗漏[17-18]。
治疗诺卡菌病的抗菌药物敏感性因菌种不同而异,因此要鉴定菌种并完成药敏试验[24]。根据临床和实验室标准协会(Clinical and Laboratory Standards Institute,CLSI)标准,该菌对头孢曲松、阿莫西林/克拉维酸、亚胺培南耐药,对阿米卡星、环丙沙星、利奈唑胺和磺胺类敏感。复方磺胺甲噁唑是目前治疗诺卡菌感染的首选药物[25],本例患者入院时经验性给予亚胺培南西司他丁联合万古霉素抗感染治疗,病情逐渐加剧,在明确病原学后立即给予复方磺胺甲噁唑抗感染, 病情得到有效控制,未做药物敏感实验。Saksena和Sharma等报道中存在磺胺类耐药或严重药物不良反应,因此有必要完成药物敏感实验[5-6]。肺诺卡菌病治疗的疗程长,治疗时间主要与病情轻重、感染部位和免疫状态相关,一般为3~6个月,有中枢神经系统受累时用药至少1年。部分支气管扩张症的患者还可能会出现诺卡菌的长期定植,本例患者在肺部急性感染控制后,再次行痰培养仍培养出豚鼠耳炎诺卡菌,考虑该细菌在气道定植,因此患者在结束治疗的1年内都要密切随访,谨防感染复发[26]。
综上所述,合并有糖尿病、结构性肺病及细胞免疫功能低下的患者,出现发热、急性呼吸道症状,肺部影像学检查见小片状或大片状浸润影、单发或多发结节伴空洞形成,经规范抗感染治疗无效,不应忽视诺卡菌感染,肺泡灌洗液送检二代测序可协助快速获得病原学,早期规范化抗感染治疗是治愈肺豚鼠耳炎诺卡菌病的关键。
利益冲突:所有作者均声明不存在利益冲突

