后循环串联病变远、近端血管内不同治疗顺序的疗效分析*
胡 海 廖 琪 李剑平
江西省兴国县人民医院 342400
脑卒中是临床较为常见的脑血管疾病,致残率、病死率极高,而动脉粥样硬化是该病发生的重要危险因素[1]。脑卒中患者因治疗时间窗的影响,静脉溶栓治疗效果受到限制,导致患者血管再通率较低,且出血风险较高[2]。后循环串联病变可引起血管严重狭窄、闭塞,目前临床对于后循环串联病变的治疗并无标准化的治疗建议,其中近端治疗包括球囊扩张、导管抽吸、支架成型等方案,远端治疗包括支架取栓、动脉溶栓、导管抽吸等[3-4]。而目前临床对于后循环串联病变患者的远、近端血管内治疗顺序并无统一标准,且对于后循环串联病变治疗顺序不同带来的疗效研究较少。鉴于此,本研究探讨后循环串联病变远、近端血管内治疗顺序不同的疗效,现报道如下。
1 资料与方法
1.1 一般资料 本研究经医院医学伦理委员会批准。选择2020年11月—2021年11月我院收治的后循环串联病变患者70例,根据盲抽法分为两组,各35例。A组中男20例,女15例;年龄56~75岁,平均年龄(65.39±3.95)岁;体重指数(BMI)19.3~26.8,平均BMI 23.08±1.02;合并症:高血压11例,糖尿病9例;发病至入院时间98~305min,平均时间(201.36±41.62)min;入院时神经缺损功能(NIHSS)[5]评分7~12分,平均评分(9.36±1.02)分。B组中男23例,女12例;年龄52~76岁,平均年龄(64.82±3.62)岁;BMI 18.9~26.9,平均BMI 23.15±1.14;合并症:高血压13例,糖尿病10例;发病至入院时间105~321min,平均时间(204.25±42.25)min;入院时NIHSS评分6~13分,平均评分(9.61±1.13)分。两组一般资料比较差异无统计学意义(P>0.05),有可比性。
1.2 入选标准 (1)纳入标准:符合脑卒中诊断标准[6],经影像学检查证实为后循环串联病变;接受血管介入治疗;知情且自愿签署同意书。(2)排除标准:合并颅内出血疾病;合并凝血功能障碍;预计生存期<3个月;合并心、肝、肾功能障碍;大面积脑梗死、前循环病变引起的心源性栓塞;严重躯体疾病;合并精神性疾病;合并感染性疾病。
1.3 方法
1.3.1 A组采用球囊扩张—支架成型—取栓顺序治疗:患者取平卧位,采用局部浸润麻醉,经右侧股动脉行穿刺,将8F动脉鞘置入,经动脉鞘将常规导管导丝送入,经常规造影明确栓塞部位,行球囊扩张:经微导丝穿过动脉重度狭窄、闭塞部位,并经造影检查明确微导丝位置,对于近端病变且动脉重度狭窄者,可行支架成型术,并进行血运重建。然后进行远端颅内病变血管支架取栓,行负压回抽导管,取栓后再次行造影检查,确认血管再通情况,若血管再通未达标准,需重复操作。
1.3.2 B组采用球囊扩张—取栓—支架成型顺序治疗:患者体位、麻醉、球囊扩张同A组,球囊扩张动脉外端后,行远端颅内病变血管支架取栓治疗,行负压回抽导管,取栓后再次进行造影检查,明确血管开通状况,若未达血管再通标准,需重复操作,取栓后,对于重度狭窄患者,需行支架成型术,重建近端病变血管血运。
1.4 观察指标 (1)疗效:根据TIBI血管再通分级标准[7]评估两组疗效,其中0级:无搏动波、血流信号,但有噪音;1级:信号微弱、收缩期小波,舒张期无血流;2级:信号低钝,血流上升缓慢,频谱图钝低平,舒张期正向血流;3级:信号低速,血流上升正常,舒张期正向血流,血流平均速度降低高于对侧30%;4级:信号狭窄,血流平均速度高于80cm/s;5级:信号正常,两侧频谱相似。其中0级和1级为Ⅰ级,2级和3级为Ⅱ级,4级和5级为Ⅲ级。血管再通率=(Ⅱ级+Ⅲ级)例数/总例数×100%。(2)手术指标:比较两组发病至穿刺时间、穿刺至靶血管再通时间、取栓次数。(3)并发症:比较两组症状性颅内出血(sICH)发生情况,经影像学检查确诊为颅内新发出血,发病24h内NIHSS评分提高≥4分为sICH。(4)预后:根据术后90d mRS评分[8]评估两组预后情况,其中mRS评分≤2分为预后良好,mRS评分>2分为预后不良。

2 结果
2.1 疗效 B组血管再通率高于A组,差异有统计学意义(χ2=4.629,P=0.031<0.05)。见表1。
2.2 手术指标 B组穿刺至靶血管再通时间短于A组,差异有统计学意义(P<0.05);两组发病至穿刺时间、取栓次数对比,差异无统计学意义(P>0.05)。见表2。

表1两组疗效对比[n(%)]
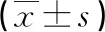
表2两组手术指标对比
2.3 并发症 A组发生sICH 5例,占14.29%;B组sICH 2例,占5.71%;两组sICH发生率对比,差异无统计学意义(χ2=0.635,P=0.426)。
2.4 预后情况 术后90d,A组mRS评分≤2分27例,占77.14%;B组mRS评分≤2分33例,占94.29%;A组预后良好率低于B组,差异有统计学意义(χ2=4.200,P=0.040)。
3 讨论
脑卒中主要因脑血管闭塞、狭窄所致,导致脑组织出现缺血性坏死,引发脑功能障碍。而因大血管闭塞引起的脑卒中因脑组织坏死面积较大,致残率、病死率极高,预后不佳,后循环串联病变是导致脑卒中患者大血管病变的主要原因[9]。因此,对后循环串联病变患者进行及时、有效的治疗尤为重要。既往临床采用传统药物溶栓治疗只适用于小血管闭塞引起的脑卒中,无法有效再通闭塞大血管,治疗存在局限[10]。因此,临床需探寻其他有效的治疗方案。
研究指出,串联病变的血管近端多伴有闭塞、严重狭窄情况,导致其远端取栓较困难,术中多先行近端球囊扩张术[11]。本研究结果显示,B组血管再通率高于A组,穿刺至靶血管再通时间短于A组(P<0.05),可见相较球囊扩张—支架成型—取栓顺序,采用球囊扩张—取栓—支架成型顺序治疗后循环串联病变的血管再通率更高。分析原因:快速再通靶血管可改善后循环串联病变引起的脑卒中患者预后,术中先扩张近端球囊,然后远端血管取栓,从而有效再通靶血管,有利于建立治疗颅内闭塞的通路,并增加远端灌注,促进远端血管再通,提高血管再通率[12]。而术中先行支架成型术,虽利于建立近端通路,以便远端取栓,但易延迟手术时间,导致术中血管再通时间延长,可能增加患者术后出血风险[13]。
sICH是支架取栓后较为严重的并发症,研究指出,sICH可能与年龄、溶栓药物的应用、取栓时损伤血管内膜等因素有关,sICH可影响患者预后[14]。本研究中,两组sICH发生率对比无显著差异(P>0.05),而A组预后良好率占比低于B组(P<0.05),可见先取栓后行支架成型术的患者预后更好。分析原因:经球囊扩张—取栓—支架成型治疗的逆行顺利干预,患者颅内段闭塞快速再通,脑组织缺血区供血恢复,可缩短再灌注时间,以改善患者预后[15]。
综上所述,相较球囊扩张—支架成型—取栓顺序,采用球囊扩张—取栓—支架成型顺序治疗后循环串联病变的血管再通率更高,穿刺至靶血管再通时间更短,预后更好。

