妊娠期糖尿病患者应用门诊专人模块化综合管理干预对其母婴结局的影响分析
谢玲芳(广信区妇幼保健院,江西 上饶 334100)
妊娠期糖尿病(GDM)是指妊娠期间患者出现的糖代谢异常现象,GDM患者在孕妇中所占比例约为5%[1],随着人们物质生活水平的提高,其发病率也呈现逐年上升趋势[2],间接提高了剖宫产率,还可能出现早产儿、巨大儿、产后出血等不良结局。此时孕妇体内胰岛素需求量增加,相较于正常孕妇,GDM孕妇孕期体重增长更快,GDM的危险因素包括血糖水平和体质量指数,若不能及时有效控制容易导致不良母婴结局,给产妇和新生儿的生命健康带来严重威胁,因此在妊娠期间对患者进行有效护理干预对良好控制患者血糖、避免体质量过度增长和改善母婴结局具有重要意义[3]。门诊专人模块化综合管理干预通过专人一对一管理方式最大程度控制患者血糖水平和体质量指数,属于专业模块管理模式,具有管理环节连续性、灵活性及安全性高等优点[4],目前临床上应用于GDM孕妇护理过程中报道较少。本研究旨在探讨门诊专人模块化综合管理干预对GDM孕妇母婴结局的影响。报道如下。
1 资料与方法
1.1 一般资料 选取2019年2月至2020年5月于我院就诊的60例GDM孕妇,采用随机数字表法分为对照组和观察组各30例。观察组年龄在23~33(28.51±5.64)岁;体质量指数18~24(21.89±1.18)kg/m2;孕周24~28(25.68±3.79)周;首孕21例、非首孕9例。对照组年龄22~35(29.03±5.87)岁;体质量指数18~24(22.17±1.25)kg/m2;孕周24~28(26.04±3.29)周;首孕20例、非首孕10例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:(1)符合妊娠期糖尿病诊断标准[5];(2)年龄22~35岁;(3)单胎妊娠;(4)认知功能正常,且孕妇及家属对本研究知情同意并愿意配合。排除标准:(1)有糖尿病史;(2)合并心、肝、肾功能障碍;(3)伴其他妊娠期并发症;(4)精神病患者。
1.2 方法 对照组给予常规GDM护理。包括协助产前常规检查,指导孕妇调整饮食结构、监测并控制血糖水平、嘱患者保持良好生活习惯并适当运动,定期检测孕期体质量和血糖;产后按摩12 h等。观察组在对照组基础上给予门诊专人模块化综合管理干预,具体操作如下(1)专人管理:给GDM孕妇建立病历档案,并将患者分配给专管护士管理,实施首诊责任制,负责产前协助产检、住院分娩及产后专项管理。专管护士应具有5年以上及50例以上GDM管理经验、接受过GDM孕期管理培训且具有护师以上职称。(2)模块化综合管理干预:将整个管理过程分为首诊模块、复诊模块、住院分娩模块及产后管理模块。①首诊模块,对孕妇进行GDM专科评估,开展健康讲座普及GDM相关知识,强调其对母婴的危害,指导孕妇正确使用降糖类药物,告知孕妇血糖控制目标并指导血糖监测方法,根据孕妇个人饮食习惯及标准体质量制定科学合理的饮食方案,向孕妇普及体重正常增长范围,嘱咐其控制体重,告知其合理运动在控制血糖方面的价值,使其进行合理安全的运动,通过运动日记进行自我监督,可教导孕妇简单实用的自我情绪调节方法,监督并协助孕妇按时完成门诊体检项目,管理方式有微信群、电话、QQ群,面对面进行交流指导等;②复诊模块,以护患面对面沟通为主要管理方式,在孕妇自主管理一段时间后了解其自我管理现状,并根据其血糖控制情况、体重增长情况对其饮食和运动进行调整,告知孕妇强化胎儿情况监测,解答其在自我管理过程中出现的问题并观察其是否出现不良情绪,指导其合理控制自身情绪;③住院分娩模块,通过鼓励方式给孕妇提供心理支持,在与孕妇沟通中注意倾听其倾诉,解答其疑问,帮助孕妇缓解其不良情绪,协助其安全度过分娩期,同时,继续监测其血糖,强化院内体质量管理并指导其分娩期饮食;④产后管理模块,产后及时观察产妇身体各项指标、复查血糖水平并积极处理产后并发症,评估产妇及新生儿体质量,进行早期母婴皮肤接触1 h、乳房按摩2 h、腹部按摩12 h产后康复;产后进行心理指导,调节产妇负性情绪,讲解产后健康生活方式。干预周期为入组后至分娩前,随访至分娩完成。
1.3 临床观察指标 (1)比较干预前及分娩前两组血糖水平[空腹血糖(FBG)、餐后2 h血糖(2 hPBG)],血糖水平检测方法:在干预前及分娩前用便携式血糖仪检测所有孕妇的FBG和2 hPBG水平,并做好记录;(2)比较两组产后出血、剖宫产、宫内窘迫等不良妊娠结局和巨大儿、早产儿、新生儿低血糖等不良新生儿结局差异。
1.4 统计学处理 数据采用SPSS 19.0软件学软件进行数据处理。计量资料以(±s)表示,行t检验,计数资料以例(百分率)表示,行χ2检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 两组血糖水平比较 分娩前,观察组FBG、2hPBG水平显著低于干预前,且观察组显著低于同一时期对照组(P<0.05)。见表1。
表1 两组血糖水平比较(±s,mmol/L)
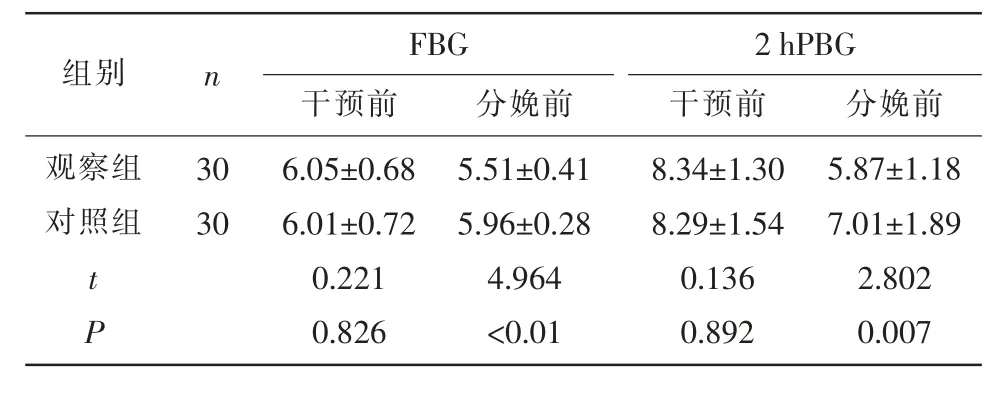
表1 两组血糖水平比较(±s,mmol/L)
?
2.1 两组不良妊娠结局比较 观察组产后出血、剖宫产、宫内窘迫等不良妊娠结局发生率显著低于对照组(P<0.05)。见表2。

表2 两组不良母婴结局比较[n(%)]
2.3 两组不良新生儿结局比较 观察组巨大儿、早产儿、新生儿低血糖等不良新生儿结局发生率显著低于对照组(P<0.05)。见表3。
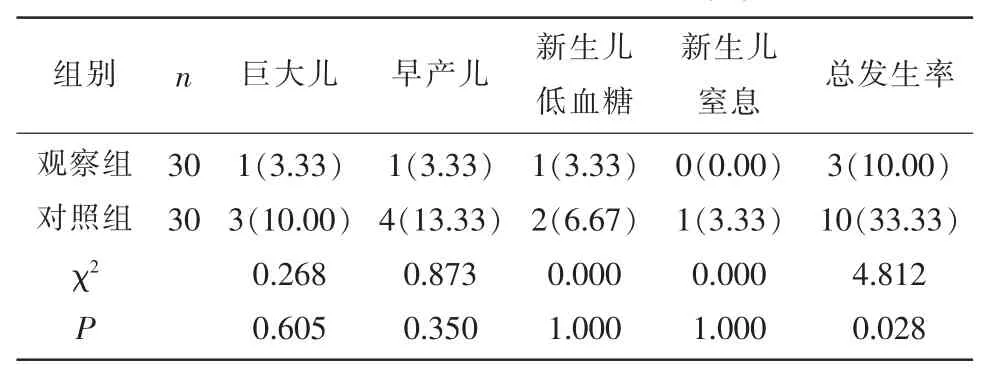
表3 两组不良新生儿结局比较[n(%)]
3 讨论
GDM可能使孕妇体内小血管内皮细胞广泛增厚,进而造成管腔狭窄,极易导致妊娠期高血压[6],且妊娠期血糖水平过高可使羊水中含糖量升高,进而造成羊水分泌增多,抵抗力下降,容易引起感染、急性并发症的发生[7],同时,胎儿长期处于高血糖状态可导致巨大儿的发生,胎儿出生后,血糖供给降低,也容易出现新生儿低血糖,严重影响母婴结局[8]。因此,控制孕妇产前体质量、维持血糖水平处于正常范围内是GDM孕妇母婴结局改善的重要措施[9-10]。常规GDM护理存在护理不及时、缺乏个性化等缺陷,且未实施全程专人管理,干预效果不甚理想,故亟需寻求一种高效综合管理措施。
门诊专人模块化综合管理干预由同一专管护士对同一孕妇提供护理及妊娠期指导,护理人员更了解每位孕妇基本情况,利于及时发现其异常并根据需求对护理内容及时调整,对存在的问题跟进解决,可有效控制孕妇血糖水平,改善母婴结局[11]。本研究结果显示,分娩前观察组FBG和2 hPBG均较干预前有所下降,表明门诊专人模块化综合管理干预可有效降低GDM孕妇血糖水平。推测其原因是该种护理模式将干预过程模块化,在不同时期根据孕妇个人情况提供针对性、全面性饮食、运动、用药等指导,比如首诊时建立档案,对孕妇开展健康教育等方式帮助其认识自身疾病,使其了解血糖和体质量指数控制的重要性,可提高其配合治疗的积极性和主观能动性,复诊时则可观察其自我管理情况并根据观察结果进行合理调整,使管理方案能更加贴合其实际病情,该干预方式还加强对孕妇的心理干预,及时发现其不良情绪并采取心理护理,帮助缓解其不良情绪,使其保持积极乐观态度,从而治疗和护理依从性得以提高,同时,在护理过程中管理人员持续引导孕妇进行自我管理,孕妇参与程度变大,故自身责任感也随之变强[12-13]。除此之外,该干预方式采用专人模块化干预,确保干预期间孕妇护理人员不变动,既有利于取得其信任、增强其护理依从性,营造和谐的护患关系,还有利于护理人员对更好了解其病情,保证其自我管理行为的连续性,便于及时跟进护理进度从而提高护理效果[14-15]。本研究还发现,观察组产后出血、剖宫产、宫内窘迫等不良妊娠结局及巨大儿、早产儿、新生儿低血糖等不良新生儿结局发生率均显著低于对照组,表明门诊专人模块化综合管理干预可明显改善GDM孕妇母婴结局。究其原因考虑是因为该干预方式通过将整个管理过程细化为不同模块,根据各个模块孕妇生理特征提供重点突出、内容合理、项目全面的综合管理措施,提高GDM孕妇自我管理能力,在整个护理过程中通过对饮食、运动及用药方面的指导可有效控制其血糖和体质量水平,此外,孕妇处于妊娠期,极易产生不良情绪,门诊专人模块化综合管理干预还加强了对其心理方面的干预,通过面对面沟通等方式疏解其不良情绪,使其在整个围产期保持乐观积极的态度[16],故其血糖水平和体质量得以有效控制,避免出现因血糖和体质量过高导致胎儿过度发育长大造成宫内窘迫现象。GDM的危险因素降低有助于胎儿正常分娩,降低剖宫产率,避免产后大出血,优化母婴结局[17-18]。
综上所述,门诊专人模块化综合管理干预有利于降低GDM孕妇血糖水平,降低产后出血、剖宫产、宫内窘迫等不良妊娠结局以及巨大儿、早产儿、新生儿低血糖等不良新生儿结局发生率,可在临床推广应用。

