补脾益肾方治疗溃疡性结肠炎临床观察*
张新春 刘世举 李 岩
溃疡性结肠炎(UC)是常见的非特异性的肠道炎症性疾病,病变范围广泛分布于结肠和直肠表面的黏膜层和黏膜下层,很少累及肌层,可延伸到降结肠、横结肠,临床表现以黏液脓血便、腹痛、腹泻等为主[1,2]。目前,临床上对UC病因病机的研究尚未完全明晰,其中遗传因素、免疫因素和肠道菌群紊乱是诱发此病的潜在因素。肠道菌群在人体的健康中起到关键性作用,一旦肠道菌群紊乱,可能导致机体的免疫系统失衡,最终引起免疫反应损伤和代谢紊乱引起的肠道组织损伤[3]。近年来的研究已表明肠道菌群紊乱是UC发病的始动因素,且在UC的发病、发展中发挥着关键性作用[4]。西医学对UC的治疗以美沙拉嗪等药物为主,但疗效欠佳,复发率高。中医学认为此病早期多由湿热邪气内蕴大肠、脾胃运化失司等所致,损伤肠络而表现为黏液脓血便、腹痛腹胀等症状;日久则导致脾虚肠损、泄泻反复发作,表现为脾肾阳虚证[5]。对于病程日久的脾肾阳虚证多采用补脾益肾、祛湿清热等药物治疗。河南中医药大学第三附属医院对UC患者在西药治疗基础上应用自拟补脾益肾方治疗取得满意的疗效,调节了肠道菌群平衡,现报道如下。
1 资料与方法
1.1 一般资料选取河南中医药大学第三附属医院2020年1月—2021年1月收诊的UC患者80例为研究对象,根据随机数字表法分成2组,各40例。对照组中:男26例,女14例;年龄26~55岁,平均(40.2±5.5)岁;病程3~10年,平均(7.32±2.11)年。试验组中:男25例,女15例;年龄23~56岁,平均(40.5±5.7)岁;病程3~12年,平均(7.36±2.13)年。2组的一般资料比较,差异无统计学意义,P>0.05,有可比性。
1.2 纳入与排除标准纳入标准:①符合UC的诊断标准;②中医辨证为脾肾阳虚证;③病情严重程度为轻度、中度;④年龄≥18岁,且<60岁,性别不限;⑤知情同意,签署知情协议书。排除标准:①合并结肠癌、肠穿孔等其他肠道疾病的患者;②合并严重肝肾功能不全、血液系统疾病、免疫系统疾病等其他疾病;③妊娠期、哺乳期患者;④过敏体质、对本研究药物过敏的患者;⑤临床资料不完整者。
1.3 治疗方法对照组患者给予西医疗法,选择美沙拉嗪肠溶片和柳氮磺吡啶治疗,口服美沙拉嗪肠溶片2 片/次,3 次/d;口服柳氮磺吡啶1.0 g/次,4 次/d;持续服药3个月。同时将5 mg地塞米松与1 g柳氮磺吡啶1.0 g与100 ml生理盐水混合后给予患者保留灌肠,每晚1次,持续2周后停药。试验组在上述西医疗法的基础上加用补脾益肾方治疗,组方:山药、马齿苋、炙黄芪各30 g,白及20 g,党参、茯苓、补骨脂、龙眼肉各15 g,陈皮、白术各12 g,砂仁(后下)9 g,肉豆蔻、五味子、干姜各6 g,吴茱萸3 g,炙甘草6 g。可随症加减,对于腹胀明显者加木香和乌药,对于腰膝酸软者加菟丝子和杜仲,对于腹泻者加石榴皮、赤石脂;对于便血者加艾叶和仙鹤草。水煎服,每日1剂,煎汁400 ml分成早晚2次饭后温服,持续服药3个月。
1.4 观察指标①炎症因子:治疗前、治疗3个月后分别采集晨起空腹外周静脉血5 ml,在室温下以3000 r/min转速离心15 min分离血清,将血清置于EP管中,置入-80 ℃冰箱中保存待检,采用ELISA法检测血清白细胞介素-8(IL-8)、白细胞介素-10(IL-10)和肿瘤坏死因子-α(TNF-α)水平。②肠道菌群:治疗前后分别取自然排出的新鲜粪便于厌氧罐中送检,采用培养基计数法计算菌落,计算大肠杆菌、双歧杆菌和乳酸杆菌的计数。③安全性:主要有恶心、头晕、头痛等。
1.5 疗效判定标准2组患者均于治疗3个月后复查肠镜,结合临床症状和肠镜检查结果判断治疗效果,显效:大便正常,无其他症状,且肠镜检查结肠黏膜正常。有效:临床症状明显缓解,肠镜检查显示黏膜溃疡面缩小≥50%。无效:未达到上述标准者。总有效率=显效率+有效率。
1.6 统计学方法收集整理本次研究中相关数据资料,输入到SPSS 23.0软件中检验,计数资料以率(%)表示,组间比较采用χ2检验;计量资料采用均数±标准差表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组患者总有效率对比治疗3个月后,试验组的总有效率97.50%高于对照组的总有效率80.00%,差异有统计学意义(P<0.05)。见表1。

表1 2组患者总有效率比较 (例,%)
2.2 2组患者炎症因子水平比较试验组治疗后的血清IL-8和TNF-α水平均低于对照组,且血清IL-10水平高于对照组,差异均有统计学意义(P<0.05)。见表2。

表2 2组患者炎症因子水平比较
2.3 2组患者肠道菌群比较试验组治疗3个月后的大肠杆菌计数低于对照组,且双歧杆菌和乳酸杆菌计数均高于对照组,差异均有统计学意义(P<0.05)。见表3。
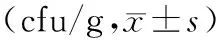
表3 2组患者肠道菌群比较
2.4 2组患者不良反应发生率比较对照组治疗期间出现3例轻度不良反应,其中1例恶心,2例头晕,发生率7.50%(3/40);试验组治疗期间出现5例轻度不良反应,其中1例恶心,1例头晕,2例头痛,1例呕吐,发生率12.50%(5/40);2组之间比较差异无统计学意义(χ2=0.139,P=0.709>0.05)。
3 讨论
西医学认为UC的发病多与黏膜免疫系统、饮食结构改变、肠道内环境破坏等因素有关,在溃疡发生后释放大量致炎因子刺激肠道黏膜,进一步破坏肠道黏膜。在治疗中西医学以保护肠道黏膜、抑制炎症反应、改善肠道菌群平衡等为主,常应用美沙拉嗪等药物治疗,能取得一定疗效,但是部分患者用药后临床症状改善效果不佳,且在停药后复发率较高。因此,亟需寻找安全有效的治疗方案提高UC的治疗效果。
中医学中无UC的病名,根据其临床表现可归属到“痢疾”“腹痛”“泄泻”等范畴,认为此病多为脾肾两虚、肝脾失调、湿热阻滞大肠所致,为本虚标实证。本虚为脾肾亏虚,标实为湿热瘀毒等壅滞于大肠[6,7]。此病缠绵迁延不愈,损伤正气,致脾胃虚弱,在病情后期表现为脾肾阳虚症状,以黏液脓血便、腹胀腹痛、面白肢冷、肛门坠胀等为主要表现,在临床治疗中以补益脾肾为主。本研究中对患者应用自拟的补脾益肾方治疗,方中山药具有益气养阴、补益脾肾之效;炙黄芪能补气健脾;党参具有健脾胃、补中气之效;补骨脂能温肾助阳之邪,缓解脾肾阳虚的各种症状龙眼肉能健脾养血;白术具有健脾益气、利水渗湿之效;砂仁能行气化湿利水,缓解腹胀腹痛等症状;肉豆蔻能温中涩肠之邪,缓解因脾肾阳虚证所致的久泻久利、脘腹胀痛等症状;五味子则能收敛固涩、益气生津;干姜能温中燥湿,缓解痢疾泻下症状;吴茱萸能散寒止痛、助阳止泻;马齿苋具有清热利湿、散血消肿之效,对多种痢疾疗效肯定;陈皮能理气燥湿,具有理气行气之效;白及能收敛止血生肌;甘草调和诸药药性。本方中的黄芪、党参、补骨脂、白术、茯苓、山药、龙眼肉等药具有补益脾肾、补血生血之效,能固后天之本,兼有燥湿利湿、生津助运之效;白术、茯苓、砂仁、马齿苋、干姜等药能清热化湿、燥湿解毒,能清除湿热之邪;久泻则多阴津不足,五倍子能益气生津;肉豆蔻、五倍子等能收敛固涩止泻。全方诸药以温肾健脾为主,并辅以利水渗湿、补气行气等药物,促进患者腹泻、腹痛等症状缓解。现代药理学研究指出:本方中的黄芪、党参、茯苓、白术、山药等药具有调节免疫功能的作用,龙眼肉、五倍子、干姜、吴茱萸、马齿苋等药具有抗炎抗菌之效,对大肠杆菌、痢疾杆菌等具有显著的抑制作用。在UC患者治疗中应用中药补脾益肾方治疗能有效抑制肠道的炎症反应,并减少肠道内的大肠杆菌,增加乳酸杆菌、双歧杆菌等益生菌,调节肠道菌群的动态平衡[8]。
本结果发现,试验组患者的总有效率高于对照组,且治疗后的血清IL-10水平高于对照组,血清IL-8和TNF-α水平均低于对照组(P<0.05),这提示中药补脾益肾方的应用能提高治疗效果,降低肠道的炎症反应,缓解肠道黏膜的病变程度,提高治疗效果。试验组治疗后的大肠杆菌少于对照组,双歧杆菌和乳酸杆菌多于对照组(P<0.05),补脾益肾方的应用能调节肠道菌群平衡。在安全性方面,2组差异无统计学意义,且未发生严重不良反应,安全性较高。
综上所述,中药补脾益肾方在UC治疗中应用效果肯定,能调节肠道菌群动态平衡,缓解肠道炎症反应,安全性高,值得推广。

