院外带入压力性损伤现状及其转归影响因素分析
王 英,韩 霜,李万芬,任 利,刘晓艳 ,张 蕊
压力性损伤(pressure injuries,PIs)[1]是一种由多种因素(如压力、摩擦力、剪切力和湿度等)引起的严重的组织损伤。全球疾病负担系统分析发现,相较于1990年[2]PIs为死因的13 700人而言,2017年[3]升高到20 300人。PIs导致严重并发症[4],降低病人生活质量,引起较高的死亡率。而院外带入PIs是指入院之前就发生的组织损伤,研究显示[5-6],其发生比例远高于院内PIs,因此对院外带入PIs的护理更值得重视。而以往研究对院外带入PIs的转归影响因素分析较少,本研究试图分析院外带入PIs的现状特点及其转归相关影响因素,对本地区带入PIs病人提出护理指导意见和预防建议。
1 资料与方法
1.1 临床资料 回顾性分析2020年10月至2021年10月院外带入PIs病人,纳入标准:入院前已经形成PIs;临床资料齐全;住院时间≥3 d者。排除标准:临床资料不全者。共纳入118例院外带入PIs病人,由各科室入院后上报至护理部,并由伤口造口小组到科室进行核实、检查确定创伤分期、面积大小等。其中男70例,女48例;年龄32~102岁。
1.2 方法
1.2.1 资料收集 伤口造口小组收集上报的院外带入PIs病例相关情况,包括住院日期、出院日期、性别、年龄、体质量指数(BMI)、入院后第一次白蛋白值、是否合并糖尿病、是否合并脑梗死、入住科室、压力性损伤发生部位、数量、分期、Braden评分、转归等。
1.2.2 Braden评估量表[7]该量表包含6个因素:摩擦和剪切力、感观知觉、潮湿、移动能力、活动情况和营养状况。总分6~23分,分数越低表示PIs的风险越高。我院采用的PIs临界值是18分,15~18分提示轻度危险,13~14分提示中度危险,10~12分提示高度危险,9分以下提示极度危险。
1.2.3 Barthel指数(Barthel index,BI) 用于评估病人日常生活能力,包括进食、洗澡、个人卫生、穿脱衣服、控制大便、控制小便、上厕所、上下床或椅子、平底行走50 m,上下楼梯等10项内容[8]。每个项目根据依赖程度分为4个等级不等,评分0、5、10、15分,总分0~100分,分数越高表示日常生活能力越强。本研究采用入院和出院的两次得分平均值作为评估分数。
1.2.4 压力性损伤临床分期标准 根据2016版的“压力性损伤预防与治疗国际指南”进行分期的判断[9],1期:通常在骨隆突处,皮肤完整但伴有疼痛、硬块或松软,皮温升高或降低,出现压之不褪色的局限性红斑;2期:部分皮层缺失、伴有粉红色创面或出现水泡;3期:全层皮肤缺失,无骨骼、肌腱或肌肉组织暴露;4期:全层皮肤和组织缺失(肌肉/骨骼暴露),可见腐肉和/或焦痂,伴窦道和/或潜行;不可分期:全层皮肤和组织缺失,但损伤处完全被坏死组织覆盖,深度未知;深部组织损伤期:由于压力和/或剪切力造成皮下软组织受伤,可出现紫色或紫黑色或充血性水泡,可出现疼痛、硬肿、糜烂、松软、较冷或较热等表现,深度未知。
1.2.5 转归分类 出院时根据PIs情况进行判断,对比入院时分期情况判断转归,分为愈合、好转和无好转。将“愈合”和“好转”统一界定为“好转”;同一病人多处损伤仅为“愈合”和“好转”的定义为“好转”病例,仅有“无好转”的定义为“无好转”病例,三种转归都有的,根据三种转归数量定义,若“愈合”+“好转”>“无好转”则定义为“好转”病例,若“愈合”+“好转”<“无好转”则定义为“无好转”病例。本研究分析好转和无好转病例之间的差异性。
1.3 统计学方法 采用t检验、χ2检验和多因素logistic回归分析。
2 结果
2.1 院外带入PIs病人一般资料构成比 共计纳入118例病人,男70例,女48例;年龄32~102岁,其中<60岁21例(17.80%),60~69岁23例(19.49%),70~79岁35例(29.66%),80~89岁34例(28.81%),≥90岁5例(4.24%);上报科室分布为:放射治疗科2例(1.69%),腹部肿瘤外科3例(2.54%),骨科4例(3.39%),呼吸与危重症医学科33例(27.98%),急诊医学科3例(2.54%),内分泌科8例(6.78%),神经内科16例(13.56%),神经外科3例(2.54%),疼痛科8例(6.78%),消化内科15例(12.71%),心血管内科7例(5.93%),胸部肿瘤外科2例(1.69%),中医科1例(0.85%),肿瘤内科8例(6.78%),重症医学科5例(4.24%);合并糖尿病有24例(20.34%),合并脑梗死有37例(31.35%);居家形成的PIs 86例(72.88%),其他医院或机构形成32例(27.12%)。
2.2 院外带入PIs病人损伤的现状 共计带入277处PIs,其中1期26处(9.38%),2期125处(45.13%),3期36处(13.00%),4期1处(0.36%),深部组织损伤期32处(11.55%),不可分期57处(20.58%)。骶尾部82处(29.60%),髋部51处(18.41%),足跟处36处(13.00%),臀部32处(11.55%),背部21处(7.58%),足部16处(足跟除外的部位)(5.78%)、外踝13处(4.69%)、其他部位26处(9.39%)。发生1处PIs 54例(45.76%)病人,多处PIs 64例(54.24%),其中2处23例(19.49%),3处12例(10.17%),4处15例(12.71%),5处8例(6.78%),7处4例(3.39%),8处2例(1.69%)。
2.3 PIs转归的单因素分析
2.3.1 不同转归病例单因素分析 无好转病例数为47例(39.83%),好转病例数为71例(61.17%)。结果显示,无好转病例和好转病例组住院时间、入院后白蛋白水平、Braden评分、是否合并糖尿病和脑梗死、BMI、BI得分、损伤面积差异均有统计学意义(P<0.05~P<0.01),而2组年龄、性别和人均PIs处数差异均无统计学意义(P>0.05)(见表1)。
表1 不同转归病例单因素分析
2.3.2 不同转归PIs伤口特点比较 出院时好转153处(55.23%),其中愈合89处(32.13%),好转64处(23.10%);无好转124处(44.77%)。结果显示,无好转处和好转处分期,差异有统计学意义(P<0.01),好转组以1期和2期为主(合计构成比为67.97%),无好转组以3期及以上为主(合计构成比62.10%)(见表2)。

表2 不同转归PIs伤口特点比较[n;构成比(%)]
2.4 PIs转归的多因素分析 以是否好转为因变量(无好转=0,好转=1),将单因素分析有意义者为自变量进行多因素logistic回归分析,纳入自变量包括住院时间、入院后白蛋白水平、Braden评分、是否合并糖尿病和脑梗死、BMI、BI得分、损伤面积,各分类自变量赋值如下(合并脑梗死、糖尿病:是=1,否=2;BMI:<18.5=1,18.5~27.9=2,>28=3),结果显示回归模型的成立(χ2=74.76,P<0.01)。Braden评分高、入院后白蛋白高、住院时间长和BI得分高是PIs好转的保护性因素(P<0.05~P<0.01)(见表3)。
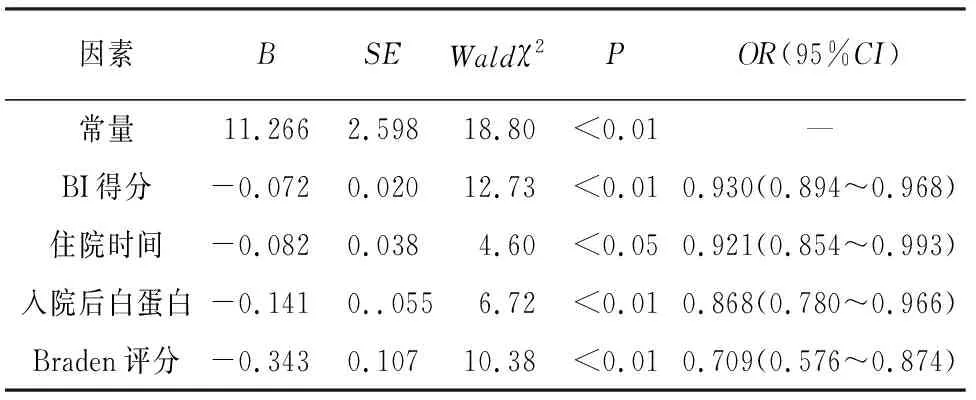
表3 PIs转归的多因素分析
3 讨论
3.1 院外带入PIs现状特点 本研究共纳入118例院外带入PIs的病人,共计带入277处损伤,人均发生PIs 2.35处(277/118),远高于郑碧霞等[10-11]报道的人均发生数,前者为1.85处(262/141),后者为1.86处(1 558/836),说明本地区院外带入PIs病人带入PIs处数较多,对护理工作的要求更高。118例病人中,男性例数多于女性,与李静等[11]研究相一致,可能与男性体脂特点有关,体脂较低,皮肤屏障功能相对较差,因此在PIs形成过程中,保护力较差。发生年龄分析可见,院外带入PIs好发于70~89岁的年龄段,研究[12]表明,>70岁病人组织修复能力较年轻人下降,较慢的愈合能力会增加感染的风险。因此,高龄病人更容易发生院外带入PIs。入住科室分析可见,内科疾病病人占73.72%(87/118)(呼吸与危重症医学科33例,神经内科16例,消化内科15例,肿瘤内科8例,内分泌科8例,心血管内科7例),显著高于外科、急诊及其他科室占比(40/118)。可见院外带入PIs病人来源主要是呼吸与危重症医学科、神经内科和消化内科病人。这些疾病具有慢性、长期存在的特点,反复住院以及活动性的降低均可导致PIs的发生。研究[13]显示,较长的ICU住院时间和压伤发展之间的显著联系。病人来源分析可见,居家性PIs高于其他机构病人,可能与居家照顾者对病人PIs的护理规划差,未引起重视有关。
277处院外带入损伤,分析可见临床分期前三位是2期125处(45.13%),不可分期57处(20.58%),3期36处(13.00%),2期的发生率最高,不可分期次之,与刘秀英等[14]研究相一致,可能与院外病人居家来源较多有关,对1期损伤没有及时察觉和护理,很容易就发展为2期,不可分期较多,也与院外带入,没有在发生损伤的第一时间记录观察有关,导致损伤不断进行,不好分辨。分析可见发生部位前三位的是骶尾部82处(29.60%)、髋部51处(18.41%)、足跟处36处(13.00%),发生部位的前两位与李静等[11]研究相一致,主要跟身体受力点有关。同时对同一个病人的损伤处数分析可见发生1处PIs 54例(45.76%)病人,多处PIs 64例(54.24%),其中多发损伤主要集中在2处23例(19.49%),3处12例(10.17%),4处15例(12.71%)。分析显示院外带入PIs具有复杂性和多发性的特点,这就对临床护理提出了更高的要求。
3.2 院外带入PIs转归影响因素 单因素和多因素分析均显示Braden评分、入院后白蛋白、住院时间和BI得分是其转归结局的影响因素。Braden评分量表包含摩擦和剪切力、感观知觉、潮湿、移动能力、活动情况和营养状况。本研究只选择Braden总分进入转归多因素分析,未进行量表各个因素的分析,有研究[15]显示,除“营养状况”外,所有Braden亚量表均与损伤的发生有关。在一项对老年髋骨骨折术后研究[16]中发现,PIs与低白蛋白水平显著相关(RR0.90,95%CI0.84~0.96,P=0.003),可见低蛋白水平在老年病人PIs的转归中,也起到重要作用。本研究显示,住院时间的多少与转归有关,提示住院时间少的病人无好转比例较多,可能与病人在本院得到的护理时间长短有关,PIs的恢复需要时间,尤其针对多发性损伤和临床分期较差的病人,更需要时间去护理。BI得分主要反映病人的日常生活能力,本研究中涉及的病人,有痴呆和昏迷病人,因此日常生活能力根据疾病程度均有不同程度的受限,研究显示BI得分低是无好转的影响因素,有研究[17]显示多种慢性疾病和与行动不便是造成PIs的主要原因,BI得分低预示着较差的日常生活能力,也就是说病人的活动性和配合力较差,在损伤的转归中,无法配合护理人员进行体位的变换。据一项综合分析[13]报道,大约43%的活动相关变量是PIs发展的显著预测因子。
综上所述,无论是好转处数还是好转病例数,均占较高比例,且无好转较多发生在3期及以上分期的病人中。对于院外带入PIs的护理管理,我院采取各科室上报,伤口造口小组检查核实,并给予指导意见,各科室进行多学科联合护理管理,伤口造口小组定期监测、督促、记录转归的方式进行,并在病人出院时记录转归结局,具有统一管理,统一记录和多学科联合护理的特点。基于本研究病例伤口的复杂性和多发性特点,可见本护理方案有效可行。分析病例的转归影响因素后发现,Braden评分、入院后白蛋白、住院时间和BI得分是其转归结局的影响因素,能够较好预测院外带入PIs的结局。

