不同浓度荧光素钠液对检测泪膜破裂时间的稳定性比较
艾丽珍,罗红豆,余兰慧,赖用平,郑煜靖,廖洪斐
0 引言
干眼为任何原因所致泪液质和量及动力学的异常,以泪膜稳态失衡为主要特征,泪膜的持续异常可导致眼表正常的修复或防御机制损伤,炎症成为其发病机制中关键的因素,泪液渗透性增加、神经感觉异常和细胞凋亡等也共同参与干眼的发病过程[1-2]。目前干眼已成为临床除屈光不正外最常见的眼科疾病,可表现为眼部干涩感、发红、瘙痒、视觉模糊、视力波动等症状,重度患者易发生角膜溃疡,影响患者生活质量。近年来,国内外临床上涌现了诸多用于诊断干眼的客观检查新技术,其中泪膜稳定性的评估是诊断干眼的重要指标[3]。稳定的泪液和泪膜状况是维持眼表正常环境的必要条件,泪膜破裂时间(tear break-up time,TBUT)是指不眨眼情况下泪膜发生破裂的时间,现已广泛用于各种眼表分析仪进行检查,传统的TBUT检查方法为侵入性方法,荧光素钠液检查因其简单、方便及使用被推荐检测干眼较为可靠的方法[4]。目前临床上使用的荧光素钠溶液浓度不同,不同浓度的荧光素钠溶液检测到的TBUT是不同的,浓度过高,过厚的泪膜着色可能也会增加观察角膜干斑的难度,导致TBUT增大,这种差异势必影响临床诊断和误导治疗[5-6]。本研究设计了不同浓度的荧光素钠滴眼液测定TBUT,并对各种荧光素钠溶液的结果进行分析,探索并发现一种稳定性最好的荧光素钠浓度用于检测TBUT。
1 对象和方法
1.1对象回顾性分析2019-08/2021-09来我院干眼门诊配合良好者150例150眼的临床资料。纳入标准:(1)无眼部过敏史、手术史;(2)均未配戴过角膜接触镜;(3)全身状况良好。排除标准:(1)有眼部干涩感、发红、瘙痒、视觉模糊、视力波动等主观症状[眼表疾病指数(OSDI)>15分];(2)泪道狭窄或阻塞、泪道炎症等泪道疾病;(3)角膜溃疡、角膜炎及细菌性、病毒性结膜炎、青光眼等;(4)近期使用过影响泪液分泌的滴眼液;(5)全身炎症或眼部感染者;(6)2mo内眼部手术及外伤史;(7)严重心肝肾功能障碍者。将受试者按照随机数字表法分成0.5%荧光素钠(FLS)、1.0% FLS、1.5% FLS、2.0% FLS、荧光素钠平行(FLSP)五组,每组30例30眼(均以右眼为受试眼),各组分别滴入对应的荧光素钠液,FLSP组为荧光试纸条检测组。本研究经医院伦理委员会批准进行,且受试者均知情同意并签署同意书。
1.2方法10%(5mL:0.5g)荧光素钠注射液,0.9%(100mL:90mg)的氯化钠液,将两者混合分别配制成0.5%、1.0%、1.5%、2.0%浓度的荧光素钠液注入环丙沙星滴眼液(8mL)空瓶中。试剂均由本院实验室工作人员统一管理,配制的荧光素钠溶液均在12h内使用,超出12h则弃用。
分别在0.5% FLS、1.0% FLS、1.5% FLS、2.0% FLS四组受试者右眼结膜囊内滴入1μL 0.5%、1.0%、1.5%、2.0%浓度的荧光素钠液,在9mm宽度钴蓝光下测右眼即时,2、5、10、15、30min的TBUT。在FLSP组右眼结膜囊内使用荧光素钠试纸,检测时间如上。同一诊室相同暗度,用同一台裂隙灯显微镜测量,并由同一位医师执行,不同浓度、各个时间的TBUT均测3次,取其平均值。用相同的评判标准:嘱患者眨眼3或4次,自最后1次瞬目后自然平视睁眼,在低倍镜下(×10目镜)观察角膜出现第1个黑斑的时间。检查结束后给予受试者右眼妥布霉素滴眼液冲洗结膜囊并预防感染。
观察指标:裂隙灯图像评分:由两位眼科主任医师通过双盲法对裂隙灯图像进行观察分析,评分标准:1分:角膜表面荧光素钠光弱,泪膜破裂点不清晰;2分:角膜表面荧光素钠清晰,分布连续不均匀,泪膜破裂点清晰;3分:角膜表面荧光素钠从厚到薄呈不均匀分布,泪膜破裂点清晰;4分:角膜表面荧光素钠厚薄均匀,辨识度高,泪膜破裂点清晰。

2 结果
2.1不同浓度组裂隙灯图像评分0.5% FLS组图像评分明显高于其他四组,差异具有统计学意义(t=7.746、21.483、116.190、38.730,均P<0.01);1.0% FLS组图像评分明显高于1.5% FLS组、2.0% FLS组,差异具有统计学意义(t=10.742、15.492,均P<0.01);1.0% FLS组与FLSP组图像评分比较,差异无统计学意义(P>0.05),见表1。

表1 不同浓度组裂隙灯图像评分比较 分)
2.2各组荧光素染色持续时间比较0.5% FLS组荧光素染色持续时间明显短于其他四组,差异具有统计学意义(t=8.226、7.458、9.159、12.347,均P<0.01),1.5% FLS组荧光素染色持续时间明显长于1.0% FLS组、2.0% FLS组,差异具有统计学意义(t=15.428、13.274,均P<0.05),见表2,图1。
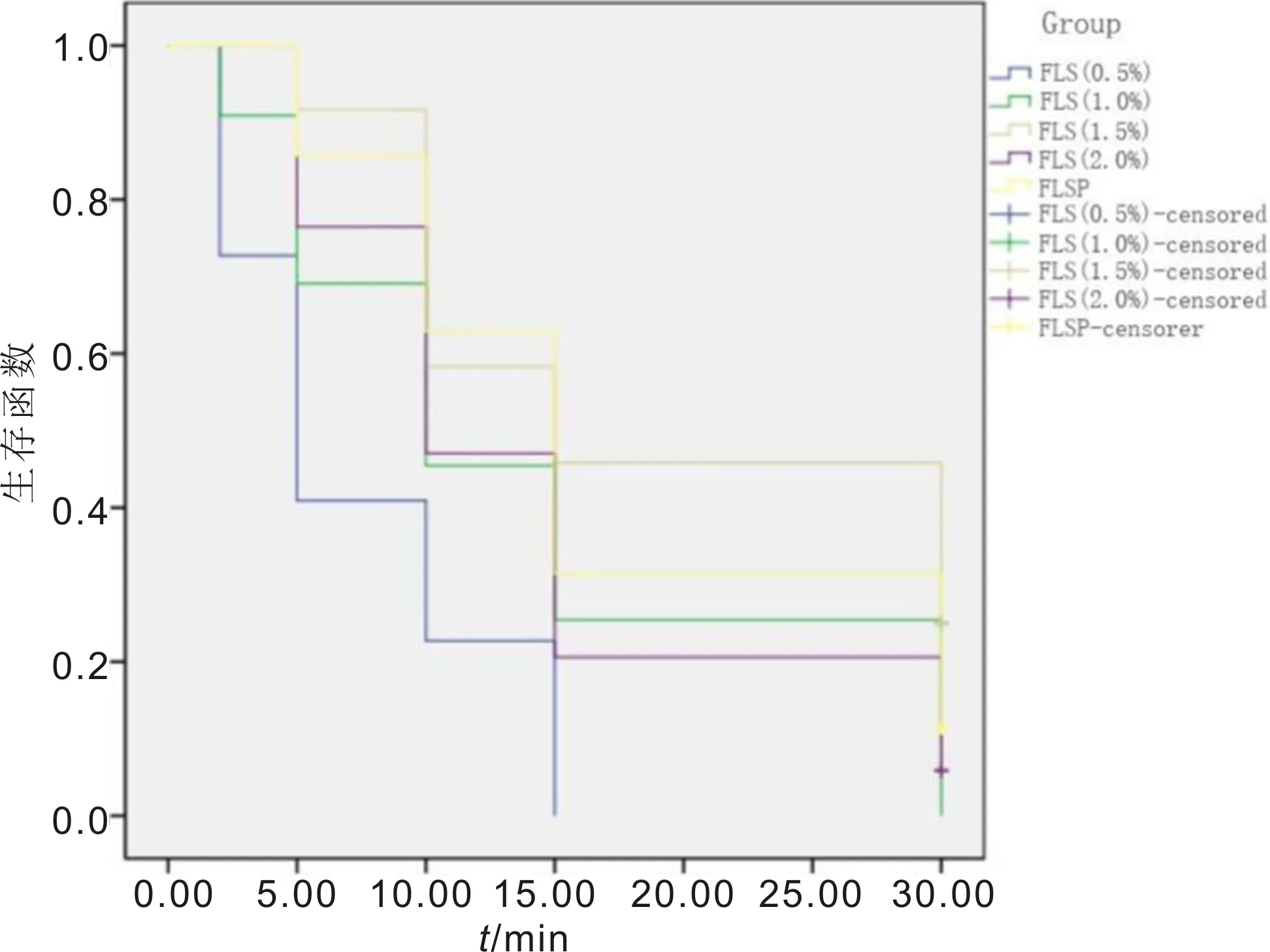
图1 各组荧光素存活时间比较。

表2 不同浓度组荧光素存活时间比较
2.3各组TBUT随时间变化趋势分析各组TBUT均在2min或5min内先增加,后随着观察时间的延长减少,0.5% FLS组TBUT在2min时明显高于其他四组(t=22.767、22.345、15.494、17.213,均P<0.01),在10min时明显低于其他四组(t=23.266、25.353、10.183、22.025,均P<0.01),在15min内消失。1.0% FLS组在30min内消失,1.5% FLS组、2.0% FLS组及FLSP组在30min仍存在,见表3。

表3 各组TBUT随时间变化趋势分析
2.4各组平均首次TBUT比较1.5% FLS组平均首次TBUT明显短于其他四组(t=25.236、21.374、19.658、72.341,均P<0.01),FLSP组平均首次TBUT明显长于其他四组(t=22.487、30.267、60.247、40.857,均P<0.01),0.5% FLS组、1.0% FLS组、2.0% FLS组平均首次TBUT两两比较,差异均无统计学意义(P>0.05),见图2,表4。

表4 不同浓度组平均首次TBUT比较
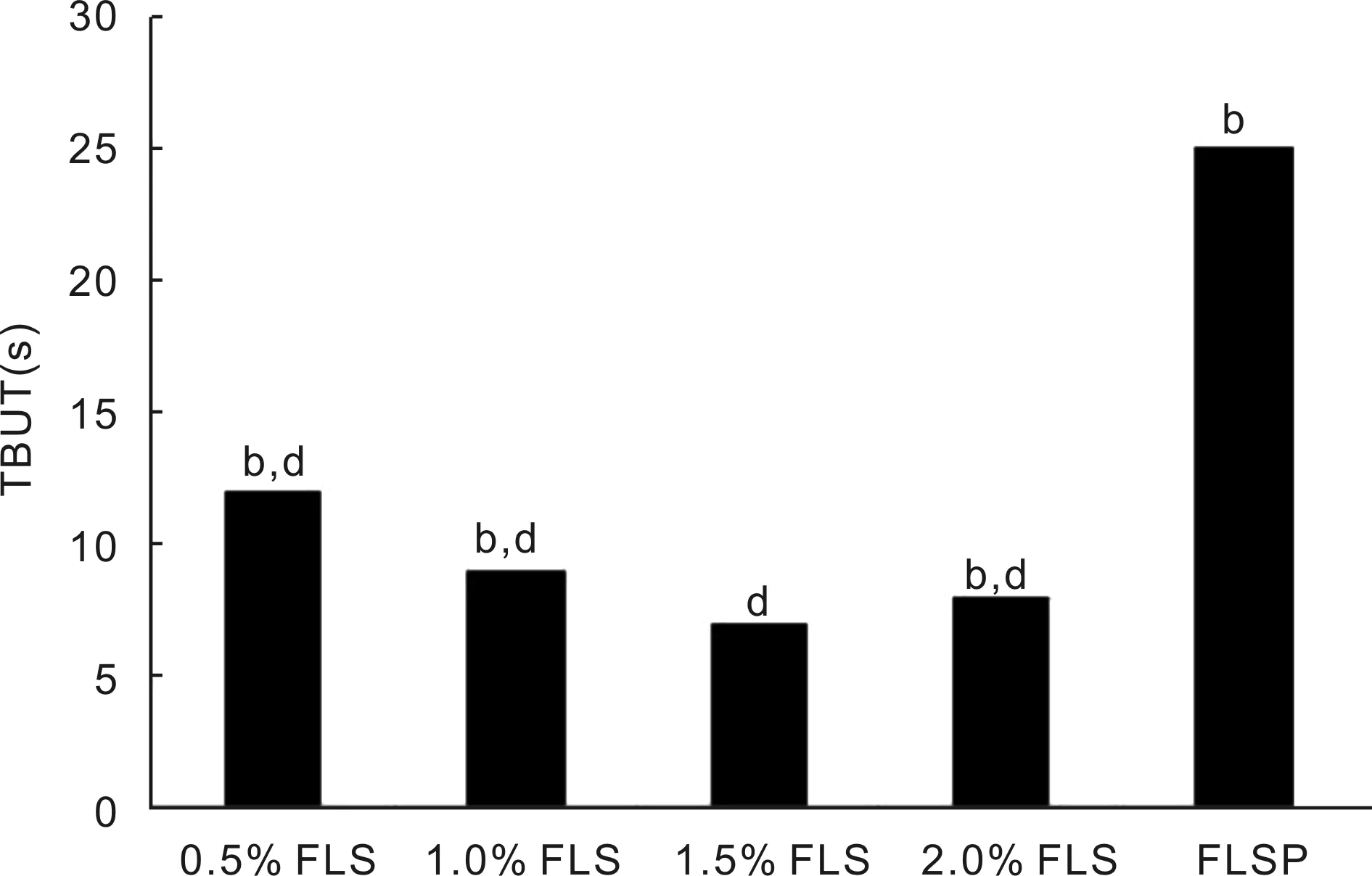
图2 各组平均首次TBUT比较 bP<0.01 vs 1.5% FLS组;dP<0.01 vs FLSP组。
2.5TBUT与眼表参数的相关性TBUT与OSDI、泪河高度无明显相关(rs=-0.072、0.219,P=0.689、0.112),TBUT与泪液分泌呈明显正相关(rs=0.674,P<0.01)。
3 讨论
泪膜为眼表结构的重要组成部分,从前向后依次为脂质层、水液层和黏蛋白层,脂质层能延缓睑裂张开时的泪液蒸发,减少睑缘泪溢;水液层对保护眼球避免细菌感染起到重要作用;黏蛋白层对维持角膜湿润、泪膜稳定性及良好的视觉有重要作用[7-8]。国外学者Norn[9]在1969年提出了一种评估泪膜稳定性的简单方法,即在荧光素钠点眼后在钴蓝裂隙灯下观察泪膜,并将从荧光素染色的泪膜最后一次眨眼到第一次出现“黑点”的时间定义为角膜湿润时间。泪膜破裂产生原因可能是由于泪液在瞬目时均匀地覆盖在角膜表面,睁眼时由于泪液蒸发等因素使得泪液表面活性剂浓度改变并失衡,进而导致泪膜完整性的改变和泪膜干斑的出现。依靠荧光素钠可观察到泪膜干斑,其测定TBUT因简单、方便及实用,仍是国际上众多文献推荐检测干眼较为可靠的方法[10]。目前临床工作中荧光素染色TBUT检测中采用的荧光素钠浓度及剂量各不相同,我们前期研究发现对于浓度过低的荧光素钠液,过于浅淡的泪膜着色对于捕捉第一个角膜干斑增大了难度,甚至观察不到角膜干斑,只有当泪膜破裂斑出现较明显时才可记录。浓度过高,过厚的泪膜着色可能也会增加观察角膜干斑的难度,导致TBUT增大。
目前,临床上用其诊断干眼,但所用的荧光素钠液浓度不一,临床没有统一规定,0.125%、0.25%、1%的浓度及荧光素钠试纸条均有使用。国外学者Norn建议使用0.125% 0.01mL荧光素钠检测TBUT;国内学者对疑似干眼患者进行0.125%和0.25%浓度的荧光素钠测试TBUT,对结果进行分析建议用0.25%或更高浓度的荧光素钠或荧光素试纸条进行眼表染色测试TBUT[11],认为荧光素的浓度会改变泪膜的表面张力,例如高浓度的FLS可能会降低泪膜的表观张力,使泪膜在角膜上的黏附更加不稳定。角膜上0.125% FLS染色明显轻于0.25% FLS,导致泪膜破裂点检测不方便,漏失,TBUT结果较实际长。Shapiro等[12]试验选用2%荧光素钠滴液。有的研究使用浓度为0.125%、0.25%、1%的荧光素钠溶液和荧光素钠试纸,不同浓度的荧光素钠溶液检测到的TBUT是不同的,这种差异势必影响我们的临床诊断和误导治疗[13]。只有明确诊断,才能指导规范化治疗。文献报道[14],每组TBUT测量15min之内荧光素钠被完全排出,这可以将残余荧光素钠的影响风险降至最低。因此,为了减少荧光素钠对后续TBUT测量的影响,在2、5、10、15min格式时间观察荧光素钠猝灭时间。为降低干扰因素及本研究分别采用0.5%、1.0%、1.5%、2.0%浓度的荧光素钠滴液进行TBUT的检测,在钴蓝光裂隙灯下,0.5% FLS组图像评分明显高于其他四组,但经过对各组荧光素存活时间比较发现,0.5% FLS组荧光素存活时间明显短于其他四组,1.5% FLS组荧光素存活时间明显长于1.0% FLS组、2.0% FLS组,由此可见0.5% FLS组图像质量较高,但性质不够稳定,在临床应用中不利于长期角膜病情的诊断。本研究认为1.5% FLS组是所有组中荧光猝灭时间最长的,相对稳定,有利于长期角膜病情的诊断。此外本研究发现,随着观察时间的延长,0.5% FLS组TBUT在2min时明显高于其他四组,在15min内消失,由此可见0.5% FLS组更适合在5min内观察染色,在10min内TBUT变得很短,染色2min时,TBUT明显升高,因此0.5% FLS组对角膜荧光染色不稳定。1.5% FLS组、2.0% FLS组及FLSP组在30min仍存在,FLSP组在30min时,变化趋势较其他组更稳定,TBUT在15min和30min缩短,但荧光染色未完全猝灭。与其他组相比,FLSP组更适合临床长时间观察角膜荧光染色。Vanley等[15]发现荧光素钠浓度越高,TBUT值越低。Mengher等[16]认为荧光素缩短了泪膜破裂时间,这与荧光素增加了泪液体积有关,但同时也增加了泪液体积,但并没有降低泪膜稳定性[17]。这可能是荧光素干扰泪膜的稳定性。本文利用不同浓度的荧光素钠来检测TBUT,并对其稳定性进行对比分析获得了临床最佳荧光素钠浓度,规范干眼的临床诊断。
综上所述,0.5% FLS图像质量较高,但只适合在5min内观察染色,FLSP组更适合临床较长时间观察角膜荧光染色;FLS(1.5%)是最为稳定和可靠的浓度和剂量,用于TBUT的检测稳定性最好。本研究仍存在一定的局限性,纳入研究对象并非全体目标人群的随机样本,故研究对象的选取可能存在选择偏倚,会影响研究结果的代表性,如果有足够的时间和受试者,可以对多个水平的浓度和剂量进行分析,以获得最佳的浓度和剂量组合,使试验更加严格。

