吞咽治疗仪联合常规康复训练治疗 脑梗死后吞咽功能障碍患者的效果
金梦雅
(南京江北医院康复医学科,江苏 南京 210044)
脑梗死是一种临床较为常见的脑血管疾病,病情严重者可导致偏瘫、感觉异常等临床表现。因脑梗死发病后,存活的患者多会遗留不同程度的神经功能缺损,使得吞咽、肢体运动等功能发生障碍,其中吞咽功能障碍是脑梗死后常见并发症之一。现阶段,常规康复训练是临床治疗脑梗死后吞咽功能障碍常采用的方法之一,其可通过改善患者吞咽功能,以缓解患者的临床症状,但其在临床应用中的临床效果欠佳[1]。吞咽治疗仪主要是通过给予神经肌肉电刺激,在神经肌肉接头或运动终板处诱导外周运动神经的去极化,使肌肉群在刺激作用下产生收缩,以重建大脑皮质的吞咽反射,进而达到治疗疾病的目的[2]。本研究旨在探讨吞咽治疗仪联合常规康复训练对脑梗死后吞咽功能障碍患者营养与功能恢复情况的影响,现报道如下。
1 资料与方法
1.1 一般资料选取2019年9月至2021年9月南京江北医院收治的52例脑梗死后吞咽功能障碍患者作为研究对象,按照随机数字表法分成对照组(26例)和观察组(26例)。对照组患者中男性18例,女性8例;年龄44~78岁,平均(62.31±10.23)岁;吞咽功能障碍病程4~25 d,平均(14.29±3.18) d;吞咽严重程度[3]:轻度7例,中度13例,重度6例。观察组患者中男性19例,女性7例;年龄44~79岁,平均(62.48±10.85)岁;吞咽功能障碍病程3~25 d,平均(14.52±3.56) d;吞咽严重程度:轻度6例,中度15例,重度5例。两组患者一般资料经比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《中国急性缺血性脑卒中诊治指南2018》[4]中的诊断标准且经影像学检查确诊者;初次发病者;脑梗死病程<7 d者等。排除标准:其他原因致吞咽功能障碍者;存在严重全身性疾病者;有凝血异常者等。本研究经南京江北医院医学伦理委员会批准,所有患者或其家属均签署知情同意书。
1.2 治疗方法两组患者均进行常规治疗,包括控制血压、血糖,营养神经等治疗[5]。予以对照组患者常规吞咽康复训练进行治疗:使用蘸有其他味道的棉签刺激软腭、舌头、咽后壁等部位,并指导患者进行吞咽动作训练,30 min/次,2次/d;指导患者进行唇部运动训练,并进行舌肌运动训练,5 min/次,2次/d;依据患者的吞咽功能情况,对食物性状和质量进行调整;使用棉球(浸润0.9%氯化钠溶液)擦拭患者口腔,2次/d;指导患者进行发音练习,并进行深吸气、憋气、咳嗽训练,以建立防御反射(排出气管内异物),20 min/次,2次/d。在对照组治疗的基础上,予以观察组患者中低频治疗仪Stimulation current therapy unit(PHYSIOMED ELEKTROMEDIZIN AG,型号:vocaSTIM-Master)治疗:嘱患者取坐位,于舌骨与下颌连线中点、舌骨上缘进行放置主电极(2块),于等边三角形顶点(以两电极连线为底边)放置参考电极,设置刺激频率为2~100 Hz,设置刺激强度为0~100 mA,开始触发阈值为最大强度的90%,间歇时间为6 s,刺激时间为4 s,依据患者的耐受程度调节电刺激强度,20 min/次,1次/d。两组患者均由两位经过专业培训的康复治疗师展开治疗,并连续治疗4周。
1.3 观察指标①吞咽功能相关指标。包括吞咽造影检查(VFSS)[6]评分、食管上括约肌(UES)完全开放率及咽期通过时间(PTT)。治疗前后,采用造影剂(60%硫酸钡混悬液)对两组患者进行评分,观察患者在吞咽过程中口部、咽部及食管的情况,对其进行评分,总分为10分(口腔期、咽喉期评分分别为0~3分;误咽期评分0~4分),患者得分越高,则表明其吞咽功能越好;对患者进行吞咽造影检查,统计患者PTT情况,即食团从下颌骨与舌根交界处至环咽肌上缘的时间;同时观察UES完全开放情况,侧位时,UES开放最大处为咽食管交界处的狭窄部分,位于第4~6颈椎椎体间,采用二分法对患者UES完全开放情况进行评估,食团顺利通过UES且咽部无明显狭窄为完全开放,食团未通过或部分通过UES且咽部有明显残留为不完全开放,计算UES完全开放率(UES完全开放率=UES完全开放例数/总例数×100%)。②营养指标。分别采集两组患者治疗前后空腹静脉血约5 mL,待其血液凝固后,进行离心(转速:3000 r/min,时间:10 min)后取得血清,采用全自动生化分析仪检测血清白蛋白、血红蛋白、转铁蛋白、前白蛋白水平。③相关量表评分。包括:神经功能缺损程度量表(NDF)[7]、 标准吞咽功能评价量表(SSA)[8]、吞咽障碍患者生活质量量表(EDQOL)[9]评分。其中NDF评分分值范围为0~45分,患者得分越高,则表明其神经缺损程度越严重;SSA评分分值范围为18~46分,患者得分越高,则表明其吞咽功能越差;EDQOL评分分值范围为15~75分,患者得分越高,则表明其生活质量越差。④洼田俊夫饮水试验。分别于治疗前后,使用洼田俊夫饮水试验[10]对两组患者吞咽功能进行分级,患者取坐位,记录患者饮完纯净水(30 mL)的呛咳症状及所需要的时间,其中Ⅰ级:无呛噎,并可一次性饮完;Ⅱ级:无呛噎,并可2次及以上饮完;Ⅲ级:有呛噎,并可一次性饮完;Ⅳ级:有呛噎,并可2次及以上饮完;Ⅴ级:难以全部饮完,并常常呛噎。
1.4 统计学方法采用SPSS 20.0统计学软件分析数据,计数资料以[ 例(%)]表示,两组间比较采用χ2检验;计量资料数据符合正态分布,以(±s)表示,两组间比较采用t检验;等级资料组间比较采用Mann-WhitneyU秩和检验,组内治疗前后比较采用配对Wilcoxon秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者吞咽功能相关指标比较与治疗前比,治疗后两组患者VFSS评分与UES完全开放率均显著升高,且观察组均显著高于对照组;两组患者PTT均显著缩短,且观察组显著短于对照组,差异均有统计学意义(均P<0.05),见表1。

表1 两组患者吞咽功能相关指标比较
2.2 两组患者营养检测指标比较与治疗前比,治疗后两组患者血清白蛋白、前白蛋白、血红蛋白、转铁蛋白水平均显著升高,且观察组均显著高于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者营养检测指标比较(±s , g/L)

表2 两组患者营养检测指标比较(±s , g/L)
注:与治疗前比,*P<0.05。
组别 例数 白蛋白 前白蛋白 血红蛋白 转铁蛋白治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 26 43.63±5.1549.67±6.78* 0.18±0.06 0.25±0.05* 82.38±7.7897.23±5.85*1.28±0.16 1.56±0.22*观察组 26 43.52±5.1859.18±7.55* 0.17±0.08 0.33±0.06* 82.35±7.46110.12±6.74*1.24±0.18 1.81±0.26*t值 0.077 4.779 0.510 5.223 0.014 7.365 0.847 3.743 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3 两组患者相关量表评分比较与治疗前比,治疗后两组患者NDF、SSA、EDQOL评分均显著降低,且观察组均显著低于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者相关量表评分比较(±s , 分)
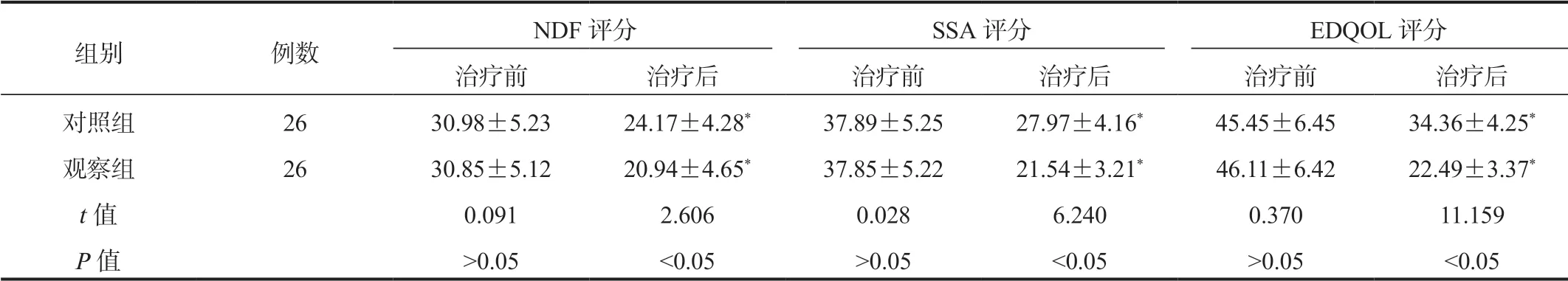
表3 两组患者相关量表评分比较(±s , 分)
注:与治疗前比,*P<0.05。NDF:神经功能缺损程度量表;SSA:标准吞咽功能评价量表;EDQOL:吞咽障碍患者生活质量量表。
组别 例数 NDF评分 SSA评分 EDQOL评分治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 26 30.98±5.23 24.17±4.28* 37.89±5.25 27.97±4.16* 45.45±6.45 34.36±4.25*观察组 26 30.85±5.12 20.94±4.65* 37.85±5.22 21.54±3.21* 46.11±6.42 22.49±3.37*t值 0.091 2.606 0.028 6.240 0.370 11.159 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 两组患者洼田俊夫饮水试验情况比较经洼田俊夫饮水试验显示,与治疗前比,治疗后两组Ⅰ ~ Ⅱ级患者占比均呈升高趋势,Ⅳ ~ Ⅴ级患者占比均呈下降趋势,且观察组Ⅰ级患者占比显著高于对照组,差异有统计学意义(P<0.05),见表4。
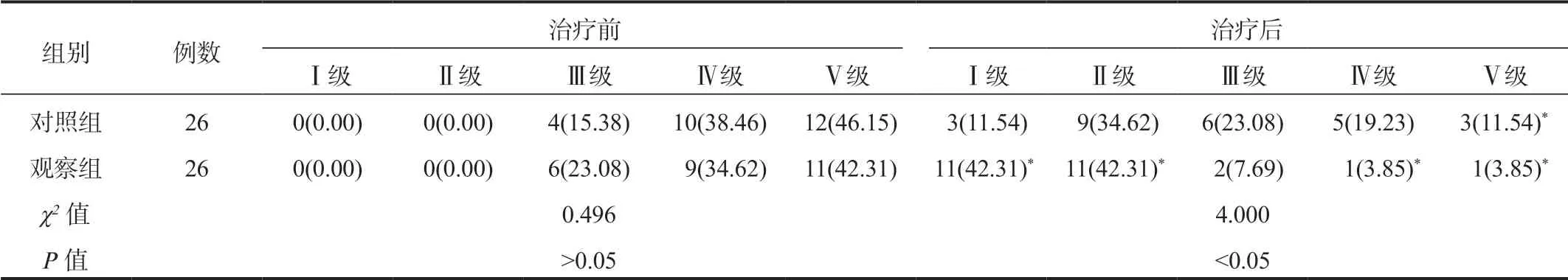
表4 两组患者洼田俊夫饮水试验情况比较[ 例(%)]
3 讨论
脑梗死主要是由动脉粥样硬化病变、心源性脑栓塞等因素导致机体的脑组织发生供血障碍,使之缺血、缺氧,进而造成脑组织坏死、软化,并诱发相应脑功能缺损症状的一种综合征。而吞咽障碍是脑梗死后常见的并发症之一,其会影响患者正常进食,导致患者发生营养不良、误吸、肺部感染等并发症,不利于患者预后。常规康复训练主要是通过对脑梗死后吞咽功能障碍患者进行强化吞咽反射干预,以增强其吞咽功能,但其在临床应用中具有治疗疗程长、见效较慢等不足。
吞咽治疗仪属于一种物理疗法,其主要是通过对患者的神经肌肉进行电刺激,使肌肉群在受刺激后进行肌纤维收缩,形成条件反射,进而增强大脑皮质控制吞咽反射的功能,改善吞咽肌群运动功能,并提高咽部肌肉群的协调性;此外,吞咽治疗仪还可刺激喉返神经、舌下神经等吞咽功能相关的神经,减轻神经元麻痹,进而加快神经功能恢复,重建吞咽反射,改善患者吞咽功能,利于预后恢复,提高生活质量[11]。本研究结果显示,治疗后观察组患者VFSS评分与UES完全开放率均显著高于对照组,PTT短于对照组,NDF、SSA、EDQOL评分均显著低于对照组,提示吞咽治疗仪联合常规康复训练治疗脑梗死后吞咽功能障碍临床疗效确切,可有效缓解患者临床症状,促进神经功能缺损恢复,改善吞咽功能。
前白蛋白、血清白蛋白、血红蛋白、转铁蛋白均可作为营养检测指标,反映患者的营养状态,其中血清前白蛋白、白蛋白、血红蛋白、转铁蛋白水平降低可提示患者营养不良,进而不利于其预后[12]。吞咽治疗仪通过刺激咽喉部肌肉、大脑高级运动中枢兴奋,以促进正常吞咽反射弧恢复和重建,形成新的中枢至咽喉运动传导通路,利于保障患者营养物质的摄取,改善患者营养状况。
洼田饮水试验是临床常用于评估吞咽障碍的经典方法,具有患者易耐受、操作简单等优势,分级明确,在判定脑梗死后患者吞咽功能与患者的饮食指导中有积极意义。本研究结果显示,治疗后观察组患者血清前白蛋白、白蛋白、血红蛋白、转铁蛋白水平均显著高于对照组,且经洼田俊夫饮水试验评估可见,观察组患者吞咽功能改善程度优于对照组,提示吞咽治疗仪联合常规康复训练治疗脑梗死后吞咽功能障碍,可有效改善患者吞咽功能,进而促进机体的营养吸收,利于患者预后。究其原因可能是,吞咽治疗仪可通过电刺激,使患者肌肉群产生肌纤维收缩,从而重建大脑皮质对吞咽反射的控制功能,增强吞咽肌群的运动功能,提高咽部肌肉群的协调性,且可预防咽部肌肉的萎缩,进而改善患者的吞咽功能。
综上,脑梗死后吞咽功能障碍应用吞咽治疗仪联合常规康复训练,可有效缓解患者的临床症状,促进神经功能缺损恢复,改善吞咽功能及营养状况,提高生活质量,值得临床推广应用。

