MRI和64排螺旋CT影像处理技术在创伤性胫骨平台骨折诊断中的应用效果比较
薛昊亮
(东台市中医院影像科 江苏 东台 224200)
胫骨平台骨折是临床较常见的一种下肢骨折,对患者的日常活动、生活均造成不良影响。胫骨平台是人体膝关节主要负荷结构,由关节面、胫骨近端干骺端构成,同时也是保障关节稳定的重要结构点,若胫骨平台骨折未得到及时治疗,可能造成膝关节功能障碍,甚至诱发多种并发症。我国成人发生胫骨平台骨折的概率24%,且近几年随着意外事故发生率的增高,胫骨平台骨折发生率同比升高[1]。由于膝关节结构较为复杂,骨块形态多样,因此,常规X线、CT平扫诊断容易出现误诊、漏诊情况,影响治疗及预后。MRI技术能够多方位、多序列对患者胫骨平台进行扫描,进而获得清晰图像,为疾病进一步鉴别、治疗提供可靠影像支持[2]。此外,新兴的具有多维、多平面重建特点的多层螺旋CT也为创伤后影像观察拓展了思路。本研究旨在对比MRI技术与64排螺旋CT影像处理技术的临床诊断价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月—2021年12月东台市中医院接诊创伤性胫骨平台骨折患者70例为研究对象。纳入标准:①所有患者经治疗,确诊为胫骨平台骨折;②患者骨折时间均少于7 d。排除标准:①正处于妊娠期的患者;②肝肾等脏器疾病患者;③存在精神方面疾病或沟通障碍患者。70例研究对象中,男性34例,女性36例;年龄最小27岁,最大77岁,平均年龄(42.14±5.23)岁,其中28例患者因交通意外致伤,19例患者因高处跌坠致伤,15例患者因重物压砸致伤,8例患者因其他原因致伤。本研究符合《赫尔辛基宣言》要求。
1.2 方法
所有患者接受1.5T MRI超导与64排螺旋CT影像处理技术检查诊断。(1)使用美国GE Brivo 1.5T超导磁共振设备对患者进行MRI检查:①检查时指导患者取平躺仰卧位,选择双脚侧先进,固定线圈后将其中心位置对准髌骨下缘即可,并叮嘱患者脚尖向前。②线圈位置确认后在患者膝关节周围填充软垫,以固定膝关节和胫骨平台的位置,有效降低检查中不自主运动产生的伪影影响。③分别在矢状位、冠状位、轴位实施扫描,其中矢状位开展SE T1WI序列扫描,检查中TR设置为400 ms、TE设置为8 ms;同时开展FSPDWI序列扫描,其中TR设置为2 060 ms、TE设置为30 ms,冠状位扫描时选择FST2WI序列扫描,其中TR设置为2 860 ms、TE设置为70 ms。④轴位扫描时采用FSPDWI序列,重复时间(time of repetition,TR)设置为2 500 ms、回波时间(time of echo,TE)设置为40 ms。所有序列扫描时的层厚均拟定为4 mm,层间距拟定为0.4~1 mm。(2)CT检查方法:使用GE 64排螺旋CT仪,同样指导患者取平躺仰卧位。设备的管电压设置为120 kV、管电流为100~280 mA,扫描时层厚设定为2~4 mm、层间距为1 mm,薄层扫描时层间距则为0.625 mm,螺距0.516,矩阵设置为512×512。(3)MRI和CT扫描后获得的数据均需传输至工作站进行处理,并使用多平面重建技术还原胫骨平台骨折的模型,再由至少2名临床工作经验丰富的影像科医生参与阅片,当所有阅片医生的评估结果一致时,方可给出最终诊断结果;如评估结果不一致,则需开展集中讨论,确认最终诊断结果。
1.3 观察指标
①观察评估MRI与64排螺旋CT检查不同骨折情况的影像情况,包括骨折位置(未显现骨折计0分,模糊显现骨折计1分,清晰完全显现骨折计2分)、骨折粉碎(未显现骨折粉碎计0分,模糊显现骨折粉碎计1分,清晰且完整显现骨折粉碎计2分)、骨折移位(未显示出骨折移位情况计0分,模糊显示骨折移位计1分,清晰显示出骨折移位情况计2分)、骨缺损(未显示出骨缺损情况计0分,模糊显示骨缺损情况计1分,清晰完整显示出骨缺损情况计2分)。②以手术诊断结果为金标准,比较MRI、CT诊断不同分型胫骨平台骨折的检出率。根据Schatzker标准分型结果为Ⅰ型(单纯出现胫骨外侧平台骨折、劈裂情况)、Ⅱ型(出现胫骨外侧平台骨折、劈裂情况,并伴部分平台塌陷)、Ⅲ型(单纯出现外侧平台中央塌陷性骨折情况)、Ⅳ型(胫骨内侧平台出现骨折)、Ⅴ型(胫骨内侧、外侧同时出现平台骨折情况)、Ⅵ型(合并出现胫骨近端干骺端与骨干分离、涉及胫骨平台)。
1.4 统计学方法
使用SPSS 21.0统计软件进行数据处理。符合正态分布的计量资料采用()表示,行t检验;计数资料用频数和百分率[n(%)]表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 MRI、64排螺旋CT检查不同骨折情况影像评分比较
两种检查方式在不同类型骨折情况的评分结果比较,差异无统计学意义(P>0.05),见表1。
表1 MRI、64排螺旋CT检查不同骨折情况影像评分比较(,分)
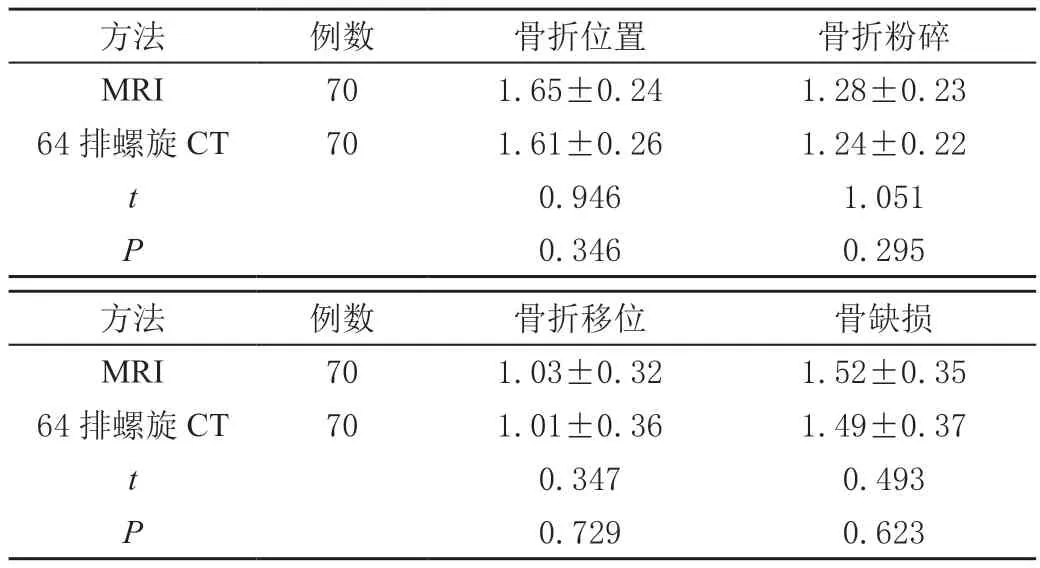
表1 MRI、64排螺旋CT检查不同骨折情况影像评分比较(,分)
方法 例数 骨折位置 骨折粉碎MRI 70 1.65±0.24 1.28±0.23 64排螺旋CT 70 1.61±0.26 1.24±0.22 t 0.946 1.051 P 0.346 0.295方法 例数 骨折移位 骨缺损MRI 70 1.03±0.32 1.52±0.35 64排螺旋CT 70 1.01±0.36 1.49±0.37 t 0.347 0.493 P 0.729 0.623
2.2 MRI、64排螺旋CT检查胫骨平台骨折不同分型检出率比较
经手术病理诊断,70例胫骨平台骨折患者中,Ⅰ型患者20例,占28.57%,Ⅱ型患者14例,占20.00%,Ⅲ 型患者14例,占20.00%,Ⅳ型患者11例,占15.71%,Ⅴ型患者8例,占11.43%,Ⅵ型患者3例,占4.29%。MRI诊断检出率明显高于CT诊断,差异有统计学意义(P<0.05),见表2。

表2 MRI、64排螺旋CT检查胫骨平台骨折不同分型检出率比较[n(%)]
2.3 MRI、64排螺旋CT检查关节积液、半月板等软骨、局部韧带情况比较
经病理诊断结果显示,70例患者中,24例患者存在关节少量创伤性积液问题,15例患者为半月板软骨损伤,8例患者局部韧带损伤,MRI鉴别阳性率高于CT,差异有统计学意义(P<0.05),见表3。
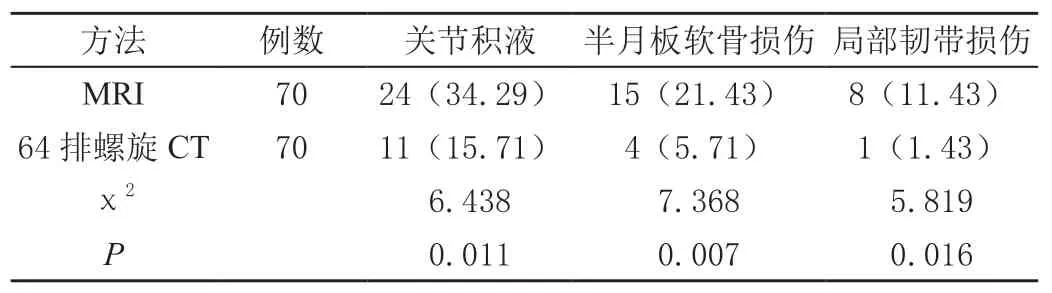
表3 MRI、64排螺旋CT检查关节积液、半月板等软骨、局部韧带情况比较[n(%)]
2.4 病例影像分析
病例1,女,65岁,诊断为创伤性胫骨平台骨折(图1)。图①为CT MPR重建矢状位,图②为CT重建冠状位,图③为MRI压脂矢状位,左膝内侧半月板后角撕裂,平台骨折,图④为MRI压脂冠状位左膝内侧半月板前角撕裂,胫骨平台骨折,图⑤为CT容积再现VR,图⑥为CT横断位。
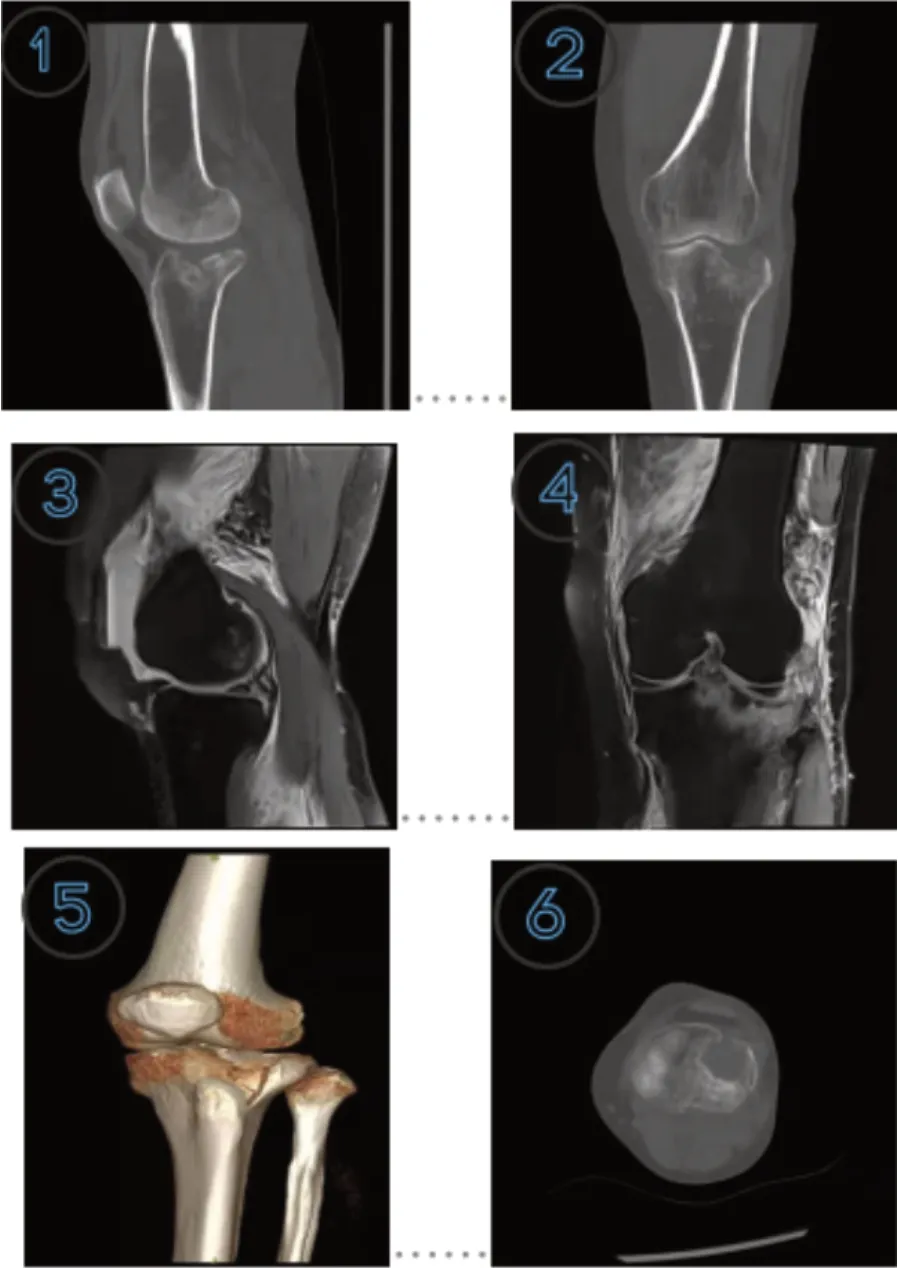
图1 典型病例影像
3 讨论
胫骨平台创伤性骨折是临床常见运动系统的急诊骨损伤,一般是由暴力(间接或直接)导致,以高能量的直接暴力为主要来源。交通事故是诱发骨折的重要因素,车辆巨大的冲击力作用于人体各区域的骨骼会产生不同程度的破坏[3]。膝关节是人体主要的承重、运动辅助结构,相比于其他骨骼结构,膝关节更加突出于身体平面,且周围保护组织量相对较少,这就导致膝关节骨骼、周围软组织更容易受到损伤,尤其是胫骨平台骨折发生率较高。
外科手术是临床治疗创伤性胫骨平台骨折的主要方法,其可以直接切开膝关节外侧皮肤、脂肪、肌肉等组织,对胫骨平台和周围软组织的损伤进行观察,并实施相应的治疗[4-5]。但手术前需拟定针对性的手术方案,以便最大程度提升治疗效率,缩短手术时间,从而降低应激反应等不良问题发生率[6-7]。因此,术前的诊断工作尤为重要,诊断所提供数据的准确性是手术方案拟定的核心保障。随着影像学技术的发展,X线平片、多层螺旋CT、超导MRI等技术被广泛应用于临床。
多层螺旋CT具有卓越的密度分辨力、横断无重叠影像、螺旋快速扫描、多维重建后处理水平,能够满足影像科诊断中对复杂部位解剖病变、微小范围骨质情况等方面的细致就要求[8],一定程度上弥补了平片X线摄影二维重叠影像、复杂结构、软组织观察的缺陷,对复杂性胫骨平台的骨折病变也有着较高的准确性。骨折影像扫描的具体层厚、细节层面、多层容积效果、运动伪影等方面存在不足,对于骨小梁微小骨折、平行于扫描平面的骨折容易漏诊。此外,CT技术对于关节内胫骨平台塌陷类的创伤扫描准确性较低,且所获的影像呈平面化,对软组织的敏感性偏低,因此复杂性胫骨平台骨折检测准确率不高[9-10]。
MRI技术的原理在于利用向静磁场内施加某一特定频率的脉冲射频,对氢质子形成激励,引发磁共振效应[11]。当暂停脉冲后氢质子便会在弛豫过程中发出MR信号,通过对这一信号的收集即可完成对空间内影像数据的采集,再通过计算机技术对多层影像给予立体重建,产生三维影像。超导MRI无电离辐射、多方位成像、拥有无与伦比的软组织分辨优势,是目前观察骨髓骨小梁最敏锐而无创的影像方法。其在钙化辨识、骨皮质结构的细节方向需要与CT互补[12]。Schatzker是创伤后常用的观察胫骨平台损伤情况的分型系统,其严重程度,由低到高为6型,涉及损伤位置、解剖、形态等具体临床关键信息。本研究两种检查方式在同类型骨折情况的评分结果比较,差异无统计学意义(P>0.05)。经手术病理诊断,70例胫骨平台骨折患者中,Ⅰ型患者20例,Ⅱ型患者14例,Ⅲ型患者14例,Ⅳ型患者11例,Ⅴ型患者8例,Ⅵ型患者3例。MRI诊断检出率(98.75%)明显高于CT诊断(87.14%),差异有统计学意义(P<0.05)。MRI在关节少量创伤性积液、半月板等软骨损伤、局部韧带损伤等软组织方面鉴别力明显优于CT,差异有统计学意义(P<0.05)。提示相较于多层螺旋CT,MRI技术在鉴别诊断创伤性胫骨平台骨折具有更高检出率。本研究结果与徐秋玉等[13]研究结果基本一致。
综上所述,临床诊疗评估胫骨平台创伤性骨折,多层螺旋CT、超导MRI都有着广泛的临床意义。相较于多层螺旋CT,MRI超导技术在骨髓挫伤、软组织损伤等方面辨识效果更加明显,检出率更高,能够提供可靠影像支持。

