外周中心静脉导管突发体内断管的急救处理、影响因素及护理体会
茹晚霞,李丽莎,蔡琴,张萍
外周中心静脉导管(PICC)是一种经外周静脉(贵要静脉、肘正中静脉和头静脉等)穿刺进入,导管尖端沿静脉系统达到腔静脉的置管技术[1]。PICC具有安全、可靠、留置时间长等特点,在临床上得到广泛应用[2]。临床应用过程中,导管断裂是PICC置管后的最严重并发症之一[3],断裂的导管如未及时发现或处理,导管易随血流进入心脏,有可能发生肺动脉栓塞、心律失常等严重后果,危及患者的生命[4]。有文献报道,PICC导管断裂的发生率为0.67%~3.5%[5-6]。2010年9月至2021年8月宁波市医疗中心李惠利医院共行PICC置管12 317例,发生体内断管4例,发生率为0.03%,经过有效的急救措施及精心的护理,成功取出体内残留导管,避免对患者造成严重的损伤,现将急救过程与护理体会报道如下。
1 资料与方法
1.1 一般资料 本组男2例,女2例;年龄47~72岁,平均62.25岁;其中乳腺恶性肿瘤2例,食管恶性肿瘤1例,右侧梨状窝恶性肿瘤1例;发生体内断管距离置管时间126~270 d,平均185.25 d;体内断端距离穿刺点1.0~2.5 cm;置管部位均选择上臂中段位置,测得肘上10 cm处臂围分别为25 cm、29 cm、26 cm及25.5 cm。2例为右上肢贵要静脉穿刺,1例为右上肢肱静脉穿刺,1例为左上肢贵要静脉穿刺。
2例乳腺恶性肿瘤患者的化疗方案相近,主要为表柔比星、环磷酰胺及多西他赛等;1例右侧梨状窝恶性肿瘤患者药物为顺铂、氟尿嘧啶及多西他赛等;1例食管恶性肿瘤患者在院期间药物主要为护肝、护胃、抗炎、肠外营养等,1个月后转外就医,使用药物不详。1例患者同时合并多西他赛药物外渗,测得臂围较置管前增粗2.5 cm。2例患者诉断管前期曾发生输液时滴速不畅,将穿刺侧肢体外展手心向上时,输注顺畅;后期输液时感觉局部有轻微刺痛感。1例右侧梨状窝恶性肿瘤患者在断管前1个月门诊维护时抽回血困难,推注0.9%氯化钠注射液困难,予拔出导管1 cm后,抽回血通畅,推注0.9%氯化钠注射液通畅。断管前10 d输液时出现局部胀痛,但局部肿胀不明显,未予重视。
1.2 急救处理 发生体内断管后,立即在置管侧肢体近腋下处扎紧止血带,取头低左侧卧位,为防止断裂的导管漂移至肺动脉,引起肺栓塞[7]。扎紧的止血带须每间隔20~30 min放松1次,每次放松30s,扎止血带时间最长不超过1h,以免发生血管危象[8]。汇报护士长、主治医生、静疗专科护士,联系相关科室送检。严密观察有无胸闷、胸痛、气促等不适,监测患者置管侧肢体末梢循环状况,并予记录。护送患者行X线检查,确定残留导管位置。4例患者中,1例在透视下显示导管断端仍在原位;2例影像提示导管断端已移位至锁骨下静脉,导管头端端进入右心室(图1);1例较为严重,PICC断端位于右心室内,头端位于肺动脉(图2)。
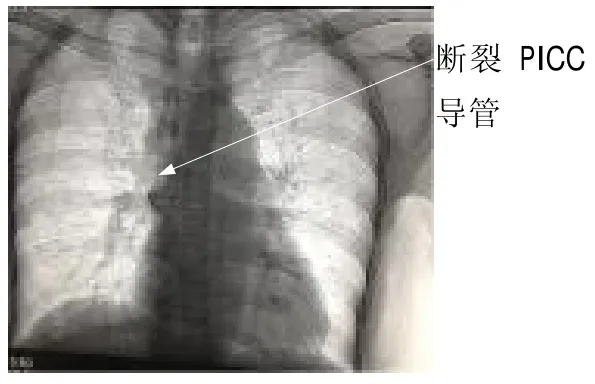
图1 导管断裂胸正位片

图2 导管断裂CT下成像
1.3 心理护理 发生导管断裂后,患者及家属易出现恐惧、焦虑等不良情绪,更易出现敌对情绪,导致治疗配合能力下降。护士应向其做好解释,取得理解与配合,安抚患者和家属的情绪,陪伴其左右,保障顺利完成手术。取出导管后,医患双方共同检查,确认导管完整性,减轻患者及家属的心理负担及不安,以积极的心态配合治疗。
1.4 多西他赛药物外渗的护理 外科手术成功取出导管后,予抬高患肢,遵循文献[9-10]指导,局部予50%硫酸镁溶液湿敷bid,切口换药qd,必要时及时更换,观察切口愈合情况及肢体肿胀有无消退,关注患者的主诉。
2 结果
1例在局部麻醉下行“静脉切开取异物术”,手术顺利,因患者同时伴有多西他赛药物外渗,局部予50%硫酸镁溶液湿敷,术后3 d患者置管侧肢体肿胀消退,切口愈合好,活动无障碍,予出院。其余3例患者在局部麻醉下行“经皮血管腔内异物取出术”,手术顺利,术后患者生命体征平稳,穿刺部位愈合好,无明显不适症状,予24h后下床活动,次日出院。
3 讨论
3.1 断管危险因素评估4例患者置管肢体均为惯用手(其中1例因右侧乳腺癌根治术后改左上肢为惯用手),2例女性患者承担较重的家务劳动,穿刺侧肢体有过度频繁屈肘活动,如拖地、织毛衣、嗑瓜子等;其中1例右侧梨状窝恶性肿瘤患者为气管切开状态,气道分泌物较多,存在频繁的咳嗽,需经常屈肘擦拭分泌物。PICC导管均采用美国巴德公司生产的三向瓣膜式PICC导管(4Fr,单腔),破裂的导管来自不同的批次,置入时间距离导管失效期均超过2年。置管由3名经专业培训的PICC专科护士采用超声引导结合改良塞丁格技术完成,置管过程均顺利,均未使用导针器。2例为具有2年内工作经验的专科护士完成,2例为具有3个月内工作经验的专科护士完成。
3.2 体内导管断裂的影响因素
3.2.1 护士因素(1)穿刺护士经验不足:4例患者行PICC穿刺时未使用导针器,穿刺针进入皮肤后在组织间调整进针角度,导致穿刺轨道曲折进入靶血管,导管在组织间曲折,长时间可导致体内断管。(2)早期体内导管破损未及时发现:临床护士对体内导管破损及断裂了解甚少,PICC维护使用时,未重视患者主诉。2例患者曾发生输液时滴速不畅,与肢体摆放位置有关;3例患者在后期输注时均表示有轻微局部胀痛不适,因局部无明显肿胀,未予重视,以至于发现时出现导管断裂。(3)护士巡视不到位,工作责任心不足:1例老年患者因局部组织疏松,化疗结束拔管时发现局部肿胀较严重,伴有多西他赛药物外渗,拔管时断管。(4)盲目拔管,未充分评估导管破裂程度。
3.2.2 患者因素(1)4例患者中臂围较粗者为29 cm,靶血管过深,穿刺角度增大,导管进入靶血管角度增大,导致体内断管发生率增高。(2)肘上贵要静脉及肱静脉位于上臂内侧,沿肱二头肌内侧缘上行,屈肘时肱二头肌收缩,局部组织挤压可能造成潜行导管体内折管。4例患者置管肢体均为惯用手,有文献报道穿刺侧肢体过度频繁屈肘活动,可引起体内导管破损,甚至断管[11]。本组2例女性存在明确的相关活动;1例右侧梨状窝恶性肿瘤患者气管切开状态,气道分泌物较多,在屈肘擦拭痰液的同时频繁咳嗽导致胸腔压力增大,导管在压力的影响下向外冲击,可能会产生一定剪切力,维护记录本可见导管渐进性向外滑脱。患者穿刺侧肢体过度频繁屈肘活动是导致导管断管的重要原因之一。
3.2.3 其他(1)巴德三向瓣膜式导管为硅胶材质,其生物相容性好、柔软、光滑,但硅胶韧性差,易损伤断裂[12-13]。在一项系统综述中[14],聚氨酯材质的PICC导管较硅胶的感染、脱位、血栓和破裂并发症发生率低,是否可以建议使用聚氨酯PICC?(2)肿瘤患者因治疗需求,导管需留置较长时间,随着留置时间的延长,发生断管的可能性也随之增加,50%以上的断管发生在置管后90 d以上[15];药物对导管内壁的损伤和导管自身的老化也是不可忽略的因素,但是确认此问题还需其他相关研究支持。
3.3 预防措施
3.3.1 提高置管护士的穿刺水平 使用导针器协助穿刺可提高穿刺成功率,且可避免穿刺轨道曲折而导致导管破裂的隐患存在。在无导针器的情况下,掌握进针三要点:靶血管置于超声显影的中线位置,穿刺针在超声探头的中线进针,穿刺针与超声探头纵轴一致,穿刺角度根据靶血管深度、穿刺点距离超声探头的远近来决定。穿刺相同深度的靶血管,穿刺点越靠近超声探头,穿刺角度越大,反之则越小;在距离超声探头相同的穿刺部位进针,靶血管越深,穿刺角度越大,反之则越小。遇靶血管位置较深者,如肥胖患者,应将穿刺点适当远离探头少许,压低穿刺角度,延长皮下隧道,尽量保证隧道平直,减小导管进入靶血管的角度。切忌穿刺针在组织间回折,当预设穿刺轨道远离靶血管,应回撤穿刺针至皮下,重新调整进针角度,手眼协调,提高一针穿刺率。
3.3.2 早期识别导管破损或断裂的征兆创建《PICC导管安全留置评估表》,PICC留置期间,至少每周评估一次,出现异常情况,应及时分析原因,解决问题。若PICC在临床使用中出现抽回血不畅或/和输注不畅,部分患者可表现输液速度随穿刺侧肢体位置改变而改变,外展外旋穿刺侧肢体或拉出导管少许后抽回血或输注通畅,应考虑导管体内折管。若发现输注时患者局部胀痛,伴/不伴有液体自穿刺点溢出,溢出液体与输注液体颜色相符,应高度怀疑是否出现PICC体内导管破裂;出现以上情况,应引起重视,请静疗专科护士会诊处理,必要时可行透视、血管造影等检查评估导管完整性。
3.3.3 总结护理经验,提高护士工作责任心(1)开展院内案例分析及经验分享,每季度针对低年资护士进行规范维护操作培训并实施考核,保障PICC导管使用安全,避免导管体内断管发生;(2)PICC使用期间每日评估导管的安全性,若有断管风险,应及时拔管;(3)加强巡视,尤其在化疗输注期间每隔15~30min巡视1次[16],主动听取患者主诉;(4)掌握PICC导管断管处理应急流程。
3.3.4 强化患教工作 置管前后做好健康宣教,尤其是置管侧肢体的活动,避免穿刺侧肢体过度频繁屈肘、提拉重物;创建《PICC患教每日加油册》,每日以简单打“√”的形式强化部分患教内容,提醒患者相关事宜。导管留置期间若出现心悸、胸闷、胸痛等异常不适应及时就诊。告知断管后的应急处理,如体内断管,应立即按压腋下静脉区域或近腋下扎紧橡皮筋及时就诊。
综上所述,PICC是恶性肿瘤患者顺利开展治疗的重要血管通路之一,但其并发症不容小觑,尤其是体内导管断裂,处理不当可危及患者生命。针对引起体内导管断裂发生的原因,制定对策,做好相关培训及教育。熟悉体内导管断裂的临床表现,早期干预,为患者的安全治疗提供保障。

