基于造影诊断的颈内动脉重度狭窄合并冠状动脉重度狭窄的影响因素分析
王力锋 何晓芬
冠状动脉粥样硬化性狭窄常与颈内动脉粥样硬化性狭窄共病,在未经选择的冠状动脉旁路移植术(coronary artery bypass grafting,CABG)患者中,颈内动脉重度狭窄比例可达6.2%[1]。在冠状动脉三支病变患者中,颈内动脉重度狭窄比例可高达60.7%[2],而颈内动脉狭窄与CABG围手术期卒中风险升高有明确的相关性[3-4]。有研究认为,对行CABG的患者应常规进行术前颈内动脉超声监测[5],另有研究认为无需常规监测[6-7],而指南并未对术前是否进行常规超声监测做出建议[8-9]。因此,本研究通过对冠状动脉狭窄合并颈内动脉狭窄患者的临床资料进行分析,拟探讨冠状动脉重度狭窄合并颈内动脉重度狭窄(coronary and carotid artery severe stenosis,CCASS)的影响因素,为减少CABG缺血性卒中风险的临床决策提供参考。
1 对象与方法
1.1 对象
回顾性连续纳入2013年5月至2015年12月于首都医科大学附属北京安贞医院神经介入科诊治的冠状动脉粥样硬化性心脏病(coronary atherosclerotic heart disease,CHD)合并颈内动脉粥样硬化性狭窄患者282例,均同期行心脑联合造影。282例患者中,男210例(74.5%),女72例(25.5%);年龄32~81岁,平均(61±10)岁;吸烟史161例(57.1%),饮酒史71例(25.2%);既往脑梗死62例(22.0%),高血压病190例(67.4%),糖尿病87例(30.9%),高脂血症62例(22.0%)。CABG术前,由心血管介入医师及神经介入医师分别与患者或其家属进行谈话,使其充分了解病情,知晓诊疗方案,并自愿签署了诊疗知情同意书。
1.2 纳入与排除标准
纳入标准:(1)经无创影像学检查手段诊断为颈内动脉粥样硬化性狭窄,且拟行全脑血管造影;(2)有CHD症状和(或)冠状动脉CT血管成像诊断的冠状动脉粥样硬化性狭窄,拟行冠状动脉造影;(3)同期行心脑联合造影。排除标准:(1)急性脑梗死或急性心肌梗死;(2)血流动力学不稳定或严重肝肾功能不全;(3)有凝血功能障碍;(4)资料不完整。
1.3 方法
记录患者的临床特征,包括年龄、性别、吸烟史、饮酒史、既往脑梗死、高血压病、糖尿病、高脂血症。
按照颈内动脉粥样硬化性狭窄程度和冠状动脉粥样硬化性狭窄程度的不同,分别将282例患者分为非重度狭窄组和重度狭窄组,对各两组患者临床特征进行比较,并进一步对颈内动脉重度狭窄和冠状动脉重度狭窄的影响因素进行分析。
患者的吸烟、饮酒信息从病历资料中查询,记录有吸烟、烟酒史认为该患者吸烟、饮酒[2]。高血压病定义为既往高血压病史,和(或)入院时收缩压≥140 mmHg和(或)舒张压≥90 mmHg,和(或)正在服用降压药物[10];糖尿病定义为入院前有明确糖尿病史,和(或)入院后空腹血糖≥7.0 mmol/L和(或)餐后2 h血糖≥11.0 mmol/L和(或)糖化血红蛋白≥6.5%[11];高脂血症定义为有明确血脂异常史,和(或)正在服用降脂药物,和(或)高密度脂蛋白<2.6 mmol/L[12]。
依据同期心脑联合造影的结果,参照北美症状性颈动脉内膜切除术试验(North American symptomatic carotid endarterectomy trial,NASCET)标准评估冠状动脉、颈内动脉狭窄程度:狭窄率=(1-冠状动脉或颈内动脉最窄处直径/狭窄病变远端正常冠状动脉或颈内动脉直径)×100%。将冠状动脉或颈内动脉狭窄程度分为轻度狭窄(狭窄率<50%)、中度狭窄(50%≤狭窄率<70%)、重度狭窄(狭窄率≥70%)[13]。将任一侧颈内动脉重度狭窄且同时满足左主干或左侧前降支或左侧回旋支或右侧冠状动脉中任一血管重度狭窄定义为CCASS,即CCASS组,否则纳入非CCASS(轻、中度狭窄)组。对两组患者临床特征进行比较,并进一步筛选CCASS的影响因素。
1.4 统计学分析

2 结果
2.1 基本资料
282例CHD合并颈内动脉粥样硬化性狭窄患者中,颈内动脉重度狭窄107例(37.9%),冠状动脉重度狭窄170例(60.3%),CCASS 78例(27.7%)。
2.2 颈内动脉粥样硬化性狭窄患者临床特征分析
282例CHD合并颈内动脉粥样硬化性狭窄患者中,颈内动脉重度狭窄组患者年龄高于非重度狭窄组,男性、吸烟、饮酒、既往脑梗死、高血压病、糖尿病以及高脂血症比例均高于非重度狭窄组,组间差异均有统计学意义(均P<0.05)。见表1。CHD合并颈内动脉粥样硬化性重度狭窄影响因素的多因素Logistic回归分析显示,年龄增加、吸烟、既往脑梗死和糖尿病为CHD合并颈内动脉重度狭窄的独立危险因素(均P<0.05),性别、饮酒、高血压病、高脂血症均非颈内动脉重度狭窄的影响因素(均P>0.05)。见表2。
2.3 冠状动脉粥样硬化性狭窄患者临床特征分析
282例CHD合并颈内动脉粥样硬化性狭窄患者中,冠状动脉粥样硬化性重度狭窄组患者年龄高于非重度狭窄组,男性、吸烟、既往脑梗死、高血压病、糖尿病、高脂血症比例均高于非重度狭窄组,组间差异均有统计学意义(均P<0.05)。两组患者饮酒比例的差异无统计学意义(P>0.05)。见表3。CHD合并颈内动脉粥样硬化性狭窄患者冠状动脉粥样硬化性重度狭窄影响因素的多因素Logistic回归分析显示,年龄增加、糖尿病为冠状动脉重度狭窄的独立危险因素,男性患者发生冠状动脉重度狭窄的风险降低(均P<0.05);吸烟、饮酒、既往脑梗死、高血压病、高脂血症均非冠状动脉重度狭窄的影响因素(均P>0.05)。见表4。
2.4 CCASS与非CCASS患者临床特征分析
282例CHD合并颈内动脉粥样硬化性狭窄患者中,CCASS组患者年龄高于非CCASS组,男性、吸烟、既往脑梗死、高血压病、糖尿病、高脂血症比例均高于非CCASS组,组间差异均有统计学意义(均P<0.05)。两组饮酒比例的差异无统计学意义(P>0.05)。见表5。CHD合并颈内动脉粥样硬化性狭窄患者CCASS影响因素的多因素Logistic回归分析显示,年龄增加、吸烟、既往脑梗死为CCASS的独立危险因素(均P<0.05),男性、饮酒、高血压病、糖尿病、高脂血症均非CCASS的影响因素(均P>0.05)。见表6。

表1 282例CHD合并颈内动脉粥样硬化性狭窄患者颈内动脉粥样硬化性狭窄临床特征比较

表2 CHD合并颈内动脉粥样硬化性重度狭窄影响因素的多因素Logistic回归分析

表3 282例CHD合并颈内动脉粥样硬化性狭窄患者冠状动脉粥样硬化性狭窄临床特征比较
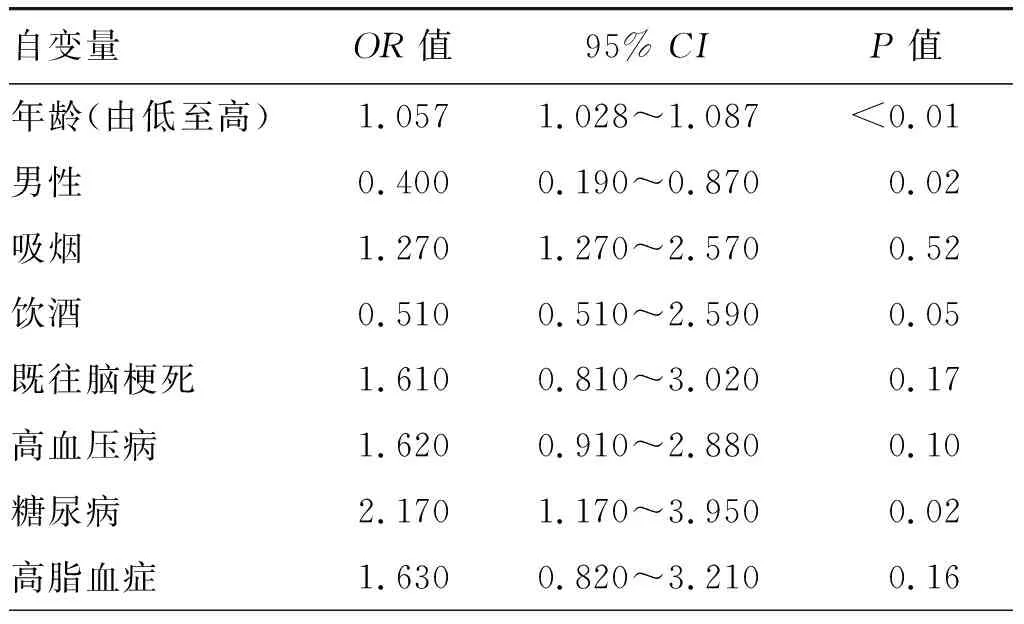
表4 CHD合并颈内动脉粥样硬化性狭窄患者冠状动脉粥样硬化性重度狭窄影响因素的多因素Logistic回归分析

表5 282例CHD合并颈内动脉粥样硬化性狭窄患者CCASS与非CCASS临床特征比较
3 讨论
本研究是一项回顾性研究,以单中心的同期心脑联合造影为基础,旨在探讨CCASS患者的临床特征。
3.1 颈内动脉、冠状动脉粥样硬化性狭窄的危险因素
动脉粥样硬化是一个全身性疾病,很容易同时累及颈内动脉和冠状动脉。2019年的一项Meta分析中纳入了27项研究,探讨颈内动脉粥样硬化斑块的形成,该研究显示,血脂异常、高同型半胱氨酸血症、高血压病、高尿酸血症、吸烟、代谢综合征和糖尿病是颈内动脉粥样硬化斑块的危险因素[14]。有研究纳入了1 500例颈内动脉粥样硬化性狭窄的患者,显示颈内动脉粥样硬化性狭窄的患者年龄偏大、吸烟,有高血压病、糖尿病和高脂血症,多有家族性卒中史[15]。Zhang等[16]的研究纳入了3 126例患者,发现颈内动脉粥样硬化性狭窄的患者年龄偏大、男性居多、吸烟,且有高脂血症、高血压病、糖尿病。与这些研究一致,本研究纳入的患者中,颈内动脉重度狭窄的患者年龄偏高、吸烟、饮酒且男性较多,既往有脑梗死、高血压病、糖尿病史。但既往研究所提示的颈内动脉粥样硬化性狭窄均为经无创检查所诊断,而本研究的颈内动脉粥样硬化性狭窄经DSA明确诊断。2019年Valaikiene等[17]的研究中纳入了CHD合并颈内动脉粥样硬化性狭窄的患者389例,该研究中,颈内动脉粥样硬化性狭窄患者倾向于年龄偏高、男性、既往心肌梗死病史。而本研究Logistic回归分析显示、颈内动脉粥样硬化性重度狭窄的独立危险因素是高龄、吸烟、既往脑梗死以及糖尿病病史。本研究冠状动脉粥样硬化性狭窄的单因素结果基本与上述研究一致,且冠状动脉粥样硬化性重度狭窄患者年龄偏高、吸烟且男性较多,多有脑梗死、高血压病、糖尿病、高脂血症病史。经过Logistic回归分析,年龄增加、糖尿病为冠状动脉粥样硬化性重度狭窄的独立危险因素。
3.2 CCASS患者的临床特点
CCASS的多因素Logistic回归分析显示,年龄增加(OR=1.080,95%CI:1.045~1.115,P<0.01)、吸烟(OR=2.460,95%CI:1.340~4.513,P=0.004)、既往脑梗死(OR=2.103,95%CI:1.109~3.988,P=0.023)是CCASS的独立危险因素。本中心对该类患者的临床诊治体会:(1)对于危险因素较多的拟行CABG患者,术前宜完善脑血管评估,包括颈内动脉、椎动脉、锁骨下动脉超声,头部MR平扫及其血管成像,以全面了解血管情况,必要时术前完善DSA评估,甚至CABG术前先行颈动脉支架置入治疗[18]。(2)对于颈内动脉粥样硬化性狭窄和冠状动脉粥样硬化性狭窄来说,DSA是诊断的“金标准”。本研究患者均完成了血管造影,且造影由同一神经介入小组成员完成,减少了可能由于术者本身所产生的误差。(3)利用临床现有的特征,注意术前识别CCASS患者,减少围术期缺血性卒中事件。
3.3 本研究的局限性
首先,本研究是一项回顾性研究,样本量较小,未行单纯颈内动脉粥样硬化性狭窄与CCASS,或单纯冠状动脉粥样硬化性狭窄与CCASS的对比分析。其次,本研究是一项单中心研究,研究的数据来自神经介入小组筛查并完成的手术。未来需扩大样本量或收集其他中心数据进一步证实本研究结果。
综上,年龄增加、有吸烟史和脑梗死病史患者可增加CCASS的风险,如果能在CABG术前快速筛查出颈内动脉粥样硬化性狭窄的高危人群,针对性地进行血管评估,则有望降低围手术期卒中风险。

