子宫颈注水球囊终止瘢痕子宫16~24周妊娠的疗效分析
魏雯雯,侯学涛,张霞
近年来剖宫产率不断上升,尤其是中国剖宫产率高达46.2%,是WHO推荐上限的3倍以上,瘢痕子宫中期妊娠引产的病例也在增多[1]。随着手术方式的不断改进,绝大多数剖宫产术式改为子宫下段横切口,加上术后有效抗生素的应用,切口一般愈合良好;另外彩超的广泛应用,子宫瘢痕的检查也更加明确,从而使剖宫产后瘢痕子宫中期引产的安全性大大提高。在保证引产孕妇安全的前提下,缩短住院时间、减少费用支出、提高患者引产率、减少并发症成为主要目的。目前中期引产常用方法包括:依沙吖啶羊膜腔内注射引产、米非司酮配伍米索前列醇引产、水囊引产和剖宫取胎术等[2]。但是瘢痕子宫引产方式方法有待进一步研究[3]。2016年我院应用一次性子宫颈注水球囊(COOK球囊)在16~24周瘢痕子宫孕妇中引产,宫颈内口处水囊和阴道内水囊各注入80 mL生理盐水,联合米非司酮和米索前列醇,现报道如下。
1 一般资料
1.1 研究对象
选择2017年1月至2020年1月在济南市第二妇幼保健院因胎儿畸形自愿要求引产的瘢痕子宫孕妇:纳入标准:① 孕16~24周排除子宫瘢痕处妊娠;② 超声检查测定子宫瘢痕处厚度>3 mm,切口连续性完整;③ 无阴道分娩禁忌证;④ 病历资料完整。排除标准:① 存在米非司酮或米索前列醇使用禁忌证;② 存在阴道分娩禁忌证;③ 合并严重全身性疾病、感染急性期以及胎盘位置异常;纳入病例均有子宫下段剖宫产术史,术后最短时间1年,最长时间15年,其中4例为二次剖宫产术后。本研究经医院伦理学委员会批准。最终纳入符合本研究要求的对象98例,按照单纯随机分组方法分为米非司酮+米索前列醇+COOK球囊引产组(A组48例)和米非司酮+米索前列醇引产组(B组40例)。COOK球囊为扬州强健医疗器材有限公司生产。
1.2 研究方法
88例患者入院后第1天,第2天分别口服米非司酮50 mg,bid。A组第2天行COOK球囊引产术,孕妇排空膀胱后取截石位,常规消毒铺巾,持消毒卵圆钳将COOK球囊导管(一次性使用子宫颈扩张球囊导管,生产商:扬州强健医疗器材有限公司)顺着宫颈管侧壁缓慢放入,动作轻柔,观察流血情况,如有流血为触及胎盘附着处,及时中止并更改进入方向,将两个球囊都插入通过宫颈内口。助手在一侧将标有u红色阀中注入40 mL生理盐水,冲注完毕后轻拉导管使子宫球囊压迫宫颈内口,从绿色阀中注入20 mL生理盐水。再依次增加两个球囊内生理盐水至80 mL。并以无菌纱布包裹固定。如胎儿未娩出,24 h后取出。第3天早晨若宫缩尚未发动,口服米索前列醇200 ug,必要时增加米索前列醇用药,至胎儿胎盘娩出。
B组第3天早晨口服米索前列醇200 ug q3h,直至出现“阵痛”(大约间隔5~6 min,持续30 s,强度有力)停药,至胎儿胎盘娩出。
1.3 观察指标
比较两组米索前列醇用量及球囊应用后宫缩发动时间(首次用药至出现宫缩时间)、胎儿娩出时间(首次用药至胎儿排出时间)、产后2 h出血量、清宫率、宫颈裂伤率、子宫破裂率、胎盘早剥率、引产失败率。
1.4 统计学方法
2 结果
2.1 两组一般情况比较
两组孕妇年龄、孕周、孕产次等方面比较,差异均无统计学意义(P>0.05),详见表1。
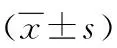
表1 两组研究对象一般情况比较
2.2 两组引产过程的比较
A组宫缩发动时间、胎儿娩出所用时间及米索前列醇用量均少于B组,差异有统计学意义(P<0.05);产后2 h出血量比较,差异无统计学意义(P>0.05)。详见下页表2。
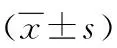
表2 两组研究对象引产情况比较
2.3 两组孕妇引产并发症发生率比较
两组在引产过程中均未发生宫颈裂伤、子宫破裂、胎盘早剥等并发症;A组引产后清宫率[40例(83.33%)]高于B组[30例(75.00%)],两组比较差异无统计学意义(χ2=0.931,P=0.335)。
2.4 两组引产失败率比较
A组球囊引产有1例引产失败,引产失败率为2.08%(1/48);B组引产失败3例,引产失败率为7.50%(3/40),两者比较差异有统计学意义(χ2=84.975,P<0.05)。
3 讨论
3.1 对中期瘢痕子宫妊娠引产采用米非司酮联合子宫颈注水球囊方式的安全性评价
瘢痕子宫足月经阴道分娩逐渐得到广大医护人员的认可,有文献报道对于有剖宫产史的孕妇,如果前次指征已不存在,且为子宫下段横切口,此次阴道试产的机会与正常孕妇相似。对于瘢痕子宫经阴道分娩的技术难点在于宫颈成熟度,国外宫颈扩张球囊用于足月妊娠促宫颈成熟已有多年经验[4],通过在宫颈口提供持久的机械挤压力,模拟胎头压迫宫颈,自然而然地扩张宫颈,从而发动宫缩。2009年美国妇产科医师学会(ACOG)指南推荐宫颈球囊作为机械性促宫颈成熟的方法[5]。以往存在剖宫产史或子宫手术史产妇应用COOK球囊引产效果显著[6]。在宫颈条件不成熟的引产孕妇中,研究已经证实了机械性宫颈扩张器促宫颈成熟的有效性[7-8]。特别是对于那些剖宫产术后再次妊娠的孕妇,子宫颈注水球囊促宫颈成熟后为阴道试产创造机会,降低二次手术带来的风险[9-10]。故子宫颈注水球囊在瘢痕子宫孕中晚期中均有研究,为本研究提供了科研证据。
瘢痕子宫孕中期引产观念与技术也在不断提高。瘢痕子宫孕中期引产,子宫对缩宫素敏感性不高,宫颈质韧、弹性差,胎儿小对宫颈机械压迫扩张能力也弱,故剖宫产后瘢痕子宫中期妊娠引产的成功与否主要取决于宫颈的成熟度。近年来米非司酮配伍米索前列醇用于瘢痕子宫中期妊娠引产,其安全性和有效性已得到临床广泛认可[11],米非司酮作为孕酮拮抗剂,通过与内源性孕酮竞争结合受体,使子宫局部的前列腺素水平显著升高,从而引发宫缩,同时能使宫颈胶原纤维降解而发生溶解,使宫颈软化、扩张。米索前列醇亦能使胶原蛋白降解,宫颈软化,形成协调性子宫收缩,促使产程中的宫缩与宫颈扩张同步,从而缩短产程,是目前促子宫颈成熟作用最强的物质[12]。但大剂量用药后尤其是米索前列醇,呕吐、腹泻、头痛、头晕、疲劳、寒颤等不良反应发生率较高,子宫收缩过强、产道撕裂、宫颈裂伤、子宫破裂等风险亦随米索前列醇的剂量增多而增高。同时应用米非司酮+米索前列醇引产成功时间过长,容易导致患者疲乏、感染、大出血等可能;本研究两组宫缩发动时间、胎儿娩出时间、米索前列醇用量比较,差异有统计学意义,这与国外的研究成果是一致的,在没有宫缩的情况下,COOK球囊可使子宫颈口扩张2~3 cm,不仅不会引起过强宫缩,还可缩短引产至胎儿胎盘娩出的时间[13]。两组在清宫、子宫破裂、宫颈裂伤方面差异没有统计学意义,证明球囊引产并不会增加过强宫缩、导致子宫破裂等风险;两组清宫率均居高值(A组83%;B组75%),这与孕中期引产后妊娠组织坏死不均匀、子宫收缩不良或合并子宫内膜炎有关,两组比较差异无统计学意义,证明COOK球囊引产不增加胎盘胎膜残留概率;故COOK球囊应用弥补了米非司酮+米索前列醇引产时间长、米索前列醇用量大、不良反应明显的不足,并能缩短患者住院时间、降低引产失败率,这与大多数学者意见是一致的,COOK球囊用于剖宫产术后瘢痕子宫孕妇中期引产,安全性高,促子宫颈成熟效果好[14];同时此次研究中有4例二次剖宫产术后,由于二次剖宫产患者多子宫下段菲薄,剖宫取胎多是中期终止妊娠的方法,对孕妇创伤大,此次研究两组均未发生子宫破裂等并发症,这为二次剖宫产术后患者带来了新的方法;此次研究两组引产失败率差异有统计学意义,但由于例数偏少,尚需进一步收集临床资料完善证据。
3.2 促进宫颈成熟的方法分析
中期瘢痕子宫引产成功需要考虑的因素很多,比如前次子宫手术方式、再次妊娠间隔时间、既往孕产史、产时产后出血量、有无并发感染等,但最关键的还是宫颈成熟度。常用的促进宫颈成熟方法包括机械法和药物法。药物主要有米非司酮、前列腺素制剂、缩宫素、间苯三酚等。机械法有水囊、宫颈扩张棒、人工破膜等方法。最初使用的水囊有Foley导尿管水囊,基本为医院自制,取材方便,机械性扩张宫颈的同时能刺激胎膜剥脱产生前列腺素,促进宫缩。现在常用的是国产爱婴一次性球囊宫颈扩张器,为单球囊,注液量能到150 mL。本研究采用的是COOK球囊,为宫颈阴道双球囊,注液量80 mL,较之前者更适合孕中期的引产。
综上所述,COOK球囊应用于瘢痕子宫孕中期引产极大缩短了宫颈准备时间,同时降低了宫缩过频过强、剖宫取胎或清宫的风险,减轻了患者痛苦与花费,不足是有感染、子宫破裂的可能。在严密观察患者、完善各项检查的情况下,可以在临床广泛应用。

