血清褪黑素和多配体蛋白聚糖-1对ICP患者及围产儿结局的影响
张 莉,李晓丽,兰远霞
(凉山彝族自治州第二人民医院妇产科,四川 凉山 615050)
妊娠期肝内胆汁淤积症(intrahepatic cholestasis of pregnancy,ICP)是一种常发生于妊娠中晚期的并发症,容易引发羊水污染、胎儿宫内缺氧、新生儿呼吸窘迫、早产等[1]。该病以不明原因的皮肤瘙痒和黄疸等为主要临床表现,目前临床上主要通过检测血清总胆汁酸及肝酶等对ICP进行诊断,具有较高的灵敏度和特异度,但血清总胆汁酸及肝酶易受个体不良生活习惯、饮食等影响,可能影响诊断效果[2]。另外仅依靠血清总胆汁酸及肝酶无法准确预测围产儿结局。因此寻找血清学指标,对ICP患者的围产儿结局作出早期预测,并制定相关的干预、治疗方案具有重要价值。褪黑素(melatonin,MT)是一种神经内分泌激素,主要由松果腺分泌,具有催眠、抗衰老、调节免疫、抗肿瘤等功能[3]。近年研究发现,MT对肝内胆汁淤积症大鼠具有干预作用[4]。多配体蛋白聚糖-1(recombinant syndecan-1,SDC-1)是一种细胞表面跨膜糖蛋白,表达于上皮细胞表面。目前研究表明,SDC-1与肝脏损伤情况有密切关系[5]。本研究探讨了血清MT、SDC-1水平与ICP患者病情及围产儿结局的关系,旨在为ICP患者病情的临床评估及围产儿结局预测提供依据。
1 资料与方法
1.1 临床资料
选择2019年1月至2020年12月凉山彝族自治州第二人民医院收治的ICP患者84例。纳入标准:①符合《妊娠期肝内胆汁淤积症诊疗指南(2015)》[6]的诊断标准,患者出现其他原因无法解释的皮肤瘙痒,总胆汁酸水平≥10μmol/L;②患者初次妊娠;③在本院分娩,患者病历资料完整。排除标准:①合并病毒性肝炎、胆石症、胆管扩张等疾病;②合并自身免疫疾病;③正在服用激素类药物进行治疗者。患者年龄为22~38岁,平均(29.24±4.18)岁;确诊ICP时孕周为14~39周,平均(33.51±1.92)周;分娩时孕周为33~40周,平均(37.14±1.33)周;自然分娩45例(53.57%),剖宫产39例(46.43%)。
疾病程度的划分[6]:①轻度,无其他明显症状,临床表现以皮肤瘙痒为主,血清总胆汁酸为10~<40μmol/L;②重度,皮肤瘙痒严重,伴有其他情况,如复发性ICP、妊娠期高血压疾病、多胎妊娠、曾因ICP致围产儿死亡,血清总胆汁酸≥40μmol/L,早发型ICP。根据患者病情严重程度将其分为轻度组52例(61.90%)与重度组32例(38.10%)。选择同期于本院接受正常产检并分娩的孕妇30例作为对照组,年龄为21~39岁,分娩时孕周为38~42周,自然分娩25例(83.33%),剖宫产5例(16.67%)。
本研究经我院伦理委员会批准(181107003)。
1.2 方法
1.2.1 血清MT和SDC-1水平的检测
在孕28周时采集所有孕妇清晨空腹外周静脉血5mL,以离心半径6cm、3 500r/min离心5min,分离血清,置于-80℃冰箱中保存集中待检。选用购自四川迈克生物科技股份有限公司的试剂盒,应用酶联免疫吸附法检测血清MT、SDC-1水平。
1.2.2 实验室指标的检测
在孕32~34周产检时,采集所有孕妇清晨空腹外周静脉血5mL,应用DimensionAR全自动生化分析仪(美国杜邦公司生产)检测血清肝酶[天门冬氨酸转氨酶(aspartate aminotransferase,AST)、丙氨酸转氨酶(alanine aminotransferase,ALT)]、胆汁酸(总胆汁酸、甘胆酸)、胆红素[总胆红素(total bilirubin,TBIL)、直接胆红素(direct bilirubin,DBIL)]水平,试剂盒购自北京中生万达生物科技有限责任公司。
1.2.3 围产儿结局情况
观察并记录围产儿结局,并比较不同疾病程度患者的胎儿宫内窘迫、胎膜早破、羊水污染、新生儿窒息、早产、胎死宫内情况,再根据围产儿结局将患者分为结局不良组34例(40.48%)与结局良好组50例(59.52%)。
1.3 统计学方法

2 结果
2.1 重度组和轻度组及对照组一般资料的比较
重度组和轻度组及对照组的年龄比较差异无统计学意义(P>0.05),重度组和轻度组及对照组的分娩时孕周、剖宫产率比较差异均有统计学意义(P<0.05),轻度组与重度组确诊ICP时孕周比较差异无统计学意义(P>0.05),见表1。
表1 重度组和轻度组及对照组一般资料的比较Table 1 Comparison of general data of three
2.2 重度组和轻度组及对照组血清MT、SDC-1、胆汁酸、肝酶、胆红素水平的比较
重度组和轻度组及对照组的血清MT、SDC-1、ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸水平比较差异均有统计学意义(P<0.05);重度组血清SDC-1、ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸水平均显著高于轻度组和对照组(重度组与轻度组比较:t值分别为8.662、7.451、8.429、51.887、32.662、19.063、19.069,P<0.05;重度组与对照组比较:t值分别为15.291、39.025、32.764、66.340、57.540、27.628、57.395,P<0.05),血清MT水平均显著低于轻度组和对照组(t值分别为6.960、10.240,P<0.05);轻度组血清SDC-1、ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸水平均显著高于对照组(t值分别为10.996、47.893、42.357、29.741、28.463、34.152、12.472,P<0.05),血清MT水平显著低于对照组(t=6.635,P<0.05),见表2。
表2 重度组和轻度组及对照组血清MT和SDC-1及血清胆汁酸、肝酶、胆红素水平的比较Table 2 Comparison of serum MT,SDC-1,bile acid,liver enzymes and bilirubin levels in the three
2.3 不同疾病程度ICP患者围产儿结局的比较
重度组胎儿宫内窘迫、早产、胎死宫内、围产儿不良结局总发生率均显著高于轻度组(P<0.05),两组胎膜早破、羊水污染、新生儿窒息发生率比较差异均无统计学意义(P>0.05),见表3。
2.4 不同围产儿结局ICP患者血清MT、SDC-1、胆汁酸、肝酶、胆红素水平的比较
结局不良组血清SDC-1、ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸水平均显著高于结局良好组,血清MT水平显著低于结局良好组(P<0.05),见表4。
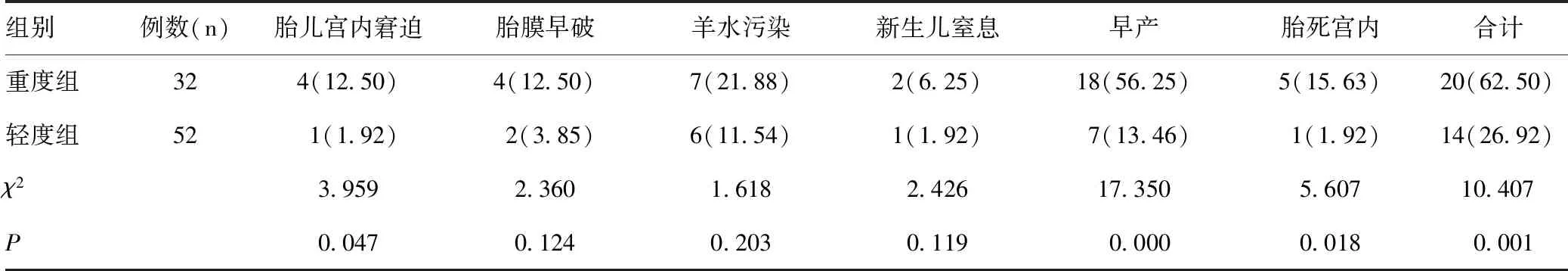
表3 不同疾病程度ICP患者围产儿结局的比较[n(%)]Table 3 Comparison of perinatal outcomes of ICP patients with different conditions[n(%)]
表4 不同围产儿结局ICP患者血清MT、SDC-1、血清胆汁酸、肝酶、胆红素水平的比较Table 4 Comparison of serum MT,SDC-1,bile acid,liver enzymes and bilirubin levels in ICP patients with different perinatal
2.5 ICP患者血清MT和SDC-1水平与胆汁酸、肝酶及胆红素的相关性
Pearson相关分析显示,ICP患者血清MT水平与血清SDC-1、ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸水平均呈负相关(P<0.05);血清SDC-1水平与血清ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸水平均呈正相关(P<0.05),见表5。

表5 ICP患者血清MT和SDC-1水平与胆汁酸、肝酶及胆红素的相关性分析Table 5 Correlation analysis of serum MT and SDC-1 levels with bile acids,liver enzymes and bilirubin in patients with ICP
3 讨论
3.1 血清MT、SDC-1、胆汁酸、肝酶、胆红素水平对ICP患者影响的分析
肝脏是人体内最大的实质性器官,具有复杂的生理功能,临床上用于评价肝功能的指标主要包括AST、ALT、TBIL、DBIL等[7]。AST、ALT是评价肝细胞损伤的敏感指标,AST主要存在于肝细胞的线粒体内,而ALT主要存在于肝细胞的细胞质内,当肝细胞发生损伤时,AST、ALT可由损伤的肝细胞内释放入血,导致血清AST、ALT水平升高[8]。TBIL主要来源于衰老的红细胞,TBIL可以经肝细胞代谢,当肝细胞发生损伤时,肝脏代谢胆红素的能力降低,导致血清TBIL水平升高[9]。DBIL又称结合胆红素,是间接胆红素进入肝脏后与葡萄糖醛酸结合形成,当胆道排泄障碍时,DBIL经胆道排泄发生障碍导致血清DBIL水平升高[10]。胆汁酸是胆固醇在肝细胞内转化的产物[11],正常情况下机体95%的胆汁酸在门静脉循环中流回肝脏,仅5%通过粪便排出,由肝脏中新合成的胆固醇胆汁酸代替,当肝脏发生损伤时,肝脏摄取胆汁酸的能力降低,导致血清总胆汁酸水平升高[12]。甘胆酸是甘氨酸与胆酸结合的产物,当肝细胞发生损伤时,肝细胞对甘胆酸摄取能力降低,血清甘胆酸水平升高[13]。本研究显示,ICP患者ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸水平均升高,且重度组ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸水平均高于轻度组,表明ICP患者可出现肝功能损伤。由于患者胆汁淤积,DBIL合成后胆道排泄障碍,导致血清DBIL水平升高[14]。长期胆汁淤积导致肝细胞发生损伤,ALT、AST经损伤的肝细胞释放入血导致血清ALT、AST水平升高[15]。
3.2 血清MT、SDC-1水平对ICP患者影响的分析
MT是一种由松果腺分泌的神经内分泌激素,具有广泛的生理功能。以往研究表明,MT具有催眠、抗衰老、抗肿瘤、免疫调节等功能[16-17]。近年来有学者发现MT能够有效降低大鼠应激性肝损伤[18]。Bülbüller等[19]研究显示,MT可以降低梗阻性黄疸大鼠模型肝脏和肾脏的损伤。SDC-1是SYNDECAN基因家族的重要成员,是一种细胞表面跨膜糖蛋白[20]。研究表明SDC-1可以通过其细胞外区硫酸类肝素链与细胞外基质成分相互作用,影响肝细胞的生长、凋亡及分化[21]。张芝瑞等[22]研究显示,在创伤失血性休克诱发的急性肝损伤患者中存在血清SDC-1水平升高,并认为当肝脏发生损伤时,金属基质蛋白酶与肝细胞表面SDC-1结合,促进SDC-1水解,导致血清SDC-1水平升高。本研究显示,ICP患者血清SDC-1水平升高,MT水平降低,且重度组血清SDC-1水平高于轻度组,血清MT水平低于轻度组,推测MT和SDC-1可能参与了ICP的病理过程。目前对于ICP的发病机制仍未完全明确,因此分析当发生ICP时,淤积的胆汁可以导致肝脏氧化应激损伤和免疫损伤,而MT可以通过降低氧化应激,调节免疫等降低肝脏的损伤,但血清MT水平降低时导致机体抗肝脏损伤的能力降低,引发ICP发生和发展[23-24]。血清SDC-1的升高可能与患者肝细胞损伤后导致肝细胞表面SDC-1水解并释放入血有关[25]。
3.3 血清MT、SDC-1、胆汁酸、肝酶、胆红素水平对不同围产儿结局ICP患者影响的分析
有研究证实了血清总胆汁酸水平越高,新生儿不良结局发生率越高[26-27],其均与本研究结果相符。本研究显示,重度组围产儿不良结局总发生率显著高于轻度组;尤其是胎儿宫内窘迫、早产、胎死宫内发生率均显著高于轻度组;而重度组与轻度组胎膜早破、羊水污染、新生儿窒息发生率差异均无统计学意义,可能是受到本研究病例数较少的限制,其确切结果仍有待于今后大样本量分析验证。对不同围产儿结局的ICP患者血清MT和SDC-1水平,以及胆汁酸、肝酶和胆红素水平比较观察发现,结局不良组血清SDC-1、ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸水平均显著高于结局良好组,血清MT显著低于结局良好组;提示患者病情越严重围产儿不良结局的风险越高,且血清MT、SDC-1水平也与围产儿结局存在一定联系。因此分析认为,MT下降可能降低了肝脏抗氧化应激、抗损伤的功能,并加重了肝脏负担,增加了围产儿不良结局的风险[28]。SDC-1水解并释放入血后可能导致肝脏抗损伤功能降低,加重了肝脏负担,增加了围产儿不良结局的风险[29]。
除此之外,ICP患者血清MT与血清SDC-1、ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸均呈负相关,血清SDC-1与ALT、AST、总胆汁酸、TBIL、DBIL、甘胆酸均呈正相关;提示血清MT和SDC-1水平与ICP患者病情有关,同时提示临床上可以通过检测患者血清MT和SDC-1水平为ICP围产儿结局评估提供辅助依据。目前临床上主要通过检测血清总胆汁酸及肝酶等对ICP进行诊断,具有较高的灵敏度和特异度,但血清总胆汁酸及肝酶易受个体不良生活习惯、饮食等影响,且无法准确预测围产儿结局。本研究显示,ICP患者血清MT、SDC-1水平与患者病情及围产儿结局有关,是对目前监测指标的再一次丰富和补充。另外,与目前诊断ICP的指标胆汁酸和肝酶相比,血清MT是一种由松果腺分泌的神经内分泌激素,SDC-1是一种细胞表面跨膜糖蛋白,二者与肝损伤有密切关系,且受外界影响较少,因此在评价患者病情及围产儿结局上优于目前的监测指标。
综上所述,ICP患者血清MT水平降低,SDC-1水平升高,其与患者病情及围产儿结局有关,MT和SDC-1可能参与了ICP的病理过程,患者血清MT、SDC-1水平的检测可为ICP围产儿结局的评估提供辅助依据。

