老年骨质疏松性椎体压缩性骨折病人骨转换标志物的早期变化
魏翾娣 岳建彪 苟静
骨质疏松症(osteoporosis,OP)是最常见的骨骼疾病,以骨量低、骨组织微结构损坏为主要特征,易导致骨质疏松性椎体压缩性骨折(osteoporotic vertebral compression fracture,OVCF)[1-2]。OP与年龄相关,年龄越大,发病风险越高。2016年,我国60岁以上的老年人OP患病率为36%[3]。因此,老年OP及OVCF备受临床关注。目前可用于临床评估OP的常用方法为双能X线骨密度,但结果会受到骨质增生、压缩骨折等因素影响[4-5]。生化方面,骨转换标志物水平的变化可用来反映骨吸收与骨形成的动态平衡状况,如Ⅰ型前胶原氨基末端前肽(N-terminal propeptide of typeⅠprecollagen,PINP)、Ⅰ型胶原交联羧基末端肽(type Ⅰ collage cross-linked-telopeptide,CTX)、25羟维生素D[25-hydroxy vitamin D,25(OH)D],并且其变化早于骨密度的改变[6-7]。基于此,本研究尝试探究老年OVCF病人骨转换标志物水平的早期变化情况及其临床意义。
1 资料与方法
1.1 一般资料 选取2019年8月至2020年10月我院35例老年OVCF病人作为研究组,其中男12例,女23例;年龄70~87岁,平均(78.26±4.13)岁。纳入标准:(1)诊断为OVCF[8];(2)年龄≥70岁;(3)首次发生骨折;(4)脊柱发育正常;(5)无腰椎间盘突出等其他脊柱疾病。采用1∶1配对设计,另选同期35例年龄≥70岁的老年健康体检者作为对照组,开展前瞻性研究。对照组男17例,女18例;年龄70~86岁,平均(77.51±3.75)岁。所有研究对象均知晓本研究,已签署同意书。
排除标准:(1)恶性肿瘤病人;(2)暴力骨折病人;(3)近期接受双磷酸盐、活性维生素D、降钙素、雌激素及雌激素受体调节剂等影响骨代谢的药物治疗者;(4)继发性OP病人;(5)过早(<40岁)绝经女性;(6)血钙、磷异常病人。
1.2 研究方法 分别于入院时,骨折后第1、2、3、6、8、12周采集研究组病人空腹静脉血3 mL,对照组于体检时采集空腹静脉血3 mL,测定血清25(OH)D、PINP、CTX等骨转换标志物水平(试剂盒为美国罗氏公司)。骨折后第1、12周采用美国GE公司Prodigy系列DXA设备检测骨密度,检测部位为L2~L4腰椎后前位。以上均由专业人员进行检测,测定时严格控制质量。比较2组临床资料(性别、年龄、合并症)、入院时血清PINP、CTX、25(OH)D水平及骨密度,探讨不同性别、年龄、椎体骨折数量病人骨折后第1、2、3、6、8、12周血清PINP、CTX、25(OH)D水平以及第1、12周骨密度的差异,并分析骨折后各指标与病人性别、年龄、椎体骨折数量的相关性。
1.3 统计学方法 数据处理采用SPSS 22.0软件,计数资料以频数和百分比描述,组间比较采用χ2检验。计量资料以均数±标准差描述,2组间比较采用独立样本t检验,不同时间、组间交互作用下指标采用重复测量方差分析。相关性分析采用Spearman相关。P<0.05为差异有统计学意义。
2 结果
2.1 2组临床资料及骨转换标志物水平、骨密度比较 研究组入院时血清PINP、CTX、25(OH)D水平及骨密度均较对照组低(P<0.01)。见表1。

表1 2组临床资料、骨转换标志物、骨密度比较
2.2 不同性别病人不同时间点各指标比较 不同性别病人骨折后第1、12周骨密度均无明显变化(P>0.05);第2、3、6、8、12周血清PINP、CTX、25(OH)D水平均较骨折后第1周明显升高(P<0.05),第2周开始趋于稳定状态。组间比较,女性病人骨折后第1周血清PINP、CTX、25(OH)D水平及骨密度均较男性病人低,女性病人骨折后第12周骨密度较男性病人低(P<0.05)。见表2。
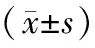
表2 不同性别病人各指标比较
2.3 不同年龄组病人不同时间点各指标比较 >80岁、70~80病人第2、3、6、8、12周血清PINP、CTX、25(OH)D水平均较骨折后第1周明显升高(P<0.05);>80岁病人骨折后第1周血清PINP、CTX、25(OH)D水平及骨密度,以及骨折后第12周骨密度均较70~80岁病人低(P<0.05)。见表3。
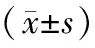
表3 不同年龄病人不同时间点各指标比较
2.4 不同椎体骨折数量病人不同时间点各指标比较 骨折数量>2个、1~2个病人第2、3、6、8、12周血清PINP、CTX、25(OH)D水平均较骨折后第1周明显升高(P<0.05);椎体骨折数量>2个病人骨折后第1周血清PINP、CTX、25(OH)D水平及骨密度,以及骨折后第12周骨密度均较椎体骨折数量1~2个病人低(P<0.05)。见表4。
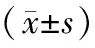
表4 不同椎体骨折数量病人不同时间点各指标比较
2.5 相关性分析 由于研究组不同性别、年龄、椎体骨折数量病人骨折后第2、3、6、8、12周的血清PINP、CTX、25(OH)D水平无明显差异,且骨折后第1、12周骨密度无明显变化,因此本研究认为骨折后第1周血清PINP、CTX、25(OH)D水平及骨密度最具代表性。经Spearman相关性分析发现,骨折后第1周血清PINP、CTX、25(OH)D水平及骨密度与老年OVCF病人的性别、年龄、椎体骨折数量显著相关(P<0.01)。见表5。

表5 各指标与病人性别、年龄、椎体骨折数量的相关性(r)
3 讨论
双能X线骨密度广泛应用于老年OP及其相关骨折的诊疗,但其检查结果会受到骨质增生、压缩骨折等因素影响,单独应用的效果欠佳[9]。近年来,骨转换标志物在OP及其相关骨折发生、发展中的作用越来越引起临床关注。目前临床上常用的稳定的骨吸收标志物为CTX,稳定的骨形成标志物为PINP[10]。钙和维生素D的摄入不足、维生素D的羟化不足等,均会影响骨代谢,增加OP及骨折发生风险[11]。本研究通过对比分析发现,老年OVCF病人的血清PINP、CTX、25(OH)D水平及骨密度均明显低于同年龄段健康老年人群,提示血清PINP、CTX、25(OH)D水平、骨密度与老年OVCF的发生有关。PINP由Ⅰ型前胶原经酶切修饰后产生,其在血清中的含量可较好地反映合成Ⅰ型胶原的速度以及骨转换的情况[12]。CTX是一种重要的Ⅰ型胶原分解片段,主要反映骨骼代谢状态,也可用于评价OP病人的治疗效果及预后情况[13]。而25(OH)D则是维生素D羟基化产物,也是其发挥生物学作用的形态。维生素D缺乏已被证实是OP发生、发展的主要因素之一,通过检测血清25(OH)D有助于诊断和评价OP[14]。但上述指标水平在骨折后何时达到高峰,受什么因素影响等仍不确定。本研究发现,老年OVCF病人的血清PINP、CTX、25(OH)D水平在骨折后1周内即开始升高,并于骨折后第2周明显升高,骨折后第2周以后虽有升高,但并不明显,且病人骨折后骨密度无明显变化。其中血清PINP、CTX的变化趋势与王春生[15]的研究结果相近,即均于骨折后第2周明显升高。分析其原因:老年OVCF病人入院后开始接受治疗,其治疗方法以抗骨质疏松为基础治疗,且需补充维生素D和钙,随着治疗时间的增加,病人骨代谢平衡逐渐恢复,体内维生素D逐渐得到补充,因而血清PINP、CTX、25(OH)D水平逐渐平稳。而骨密度的变化则是一个漫长的过程,短时间的治疗并不能明显改善病人骨密度,因此其水平无明显变化。
本研究采用循证医学的方法,进一步以老年OVCF病人的性别、年龄、椎体骨折数量为切入点,分别研究不同性别、年龄、椎体骨折数量病人骨转换指标和骨密度的变化规律及异同,结果发现女性、年龄>80岁、椎体骨折数量>2个的病人,其骨折后第1周血清PINP、CTX、25(OH)D水平及骨密度明显低于男性、年龄70~80岁、椎体骨折数量1~2个的病人,相关分析显示老年OVCF病人的性别、年龄、椎体骨折数量与上述指标水平显著相关。增龄造成骨重建失衡,骨吸收/骨形成比值升高,导致进行性骨丢失,且增龄和雌激素缺乏使免疫系统持续低度活化,处于促炎性反应状态,可刺激破骨细胞,并抑制成骨细胞,造成骨量减少[16]。相关研究指出,OP的发生、发展与性激素水平有关,绝经后女性雌激素缺乏,可使骨量减少、骨组织结构变化,因此,女性OP患病率高于男性,骨代谢紊乱更明显[17]。而椎体骨折数量越多,说明OP病情越严重,骨代谢紊乱及维生素D缺乏越明显。
综上可知,老年OVCF病人骨折后早期血清PINP、CTX、25(OH)D水平及骨密度与其性别、年龄、椎体骨折数量显著相关。

