健侧半球间歇θ脉冲刺激和低频重复经颅磁刺激治疗卒中后视空间忽略的效果比较
叶琳琳 曹磊 张甜甜 张祎辰 宋为群
视空间忽略(visual spatial neglet,VSN)指脑损伤后患者对病灶对侧空间的各种刺激不能定位或者做出反应,是卒中后患者常见的一种认知功能障碍。右半球卒中后VSN发生率超过30%,且症状更严重,持续时间更长,导致患者住院时间延长甚至病死率增加[1-2]。近20年,基于半球间竞争抑制理论[3],经颅磁刺激(transcranial magnetic stimulation,TMS)被用于治疗VSN,大多数刺激方案为抑制健侧半球顶后皮质(posterior parietal cortex,PPC),尤其是重复经颅磁刺激(repetitive transcranial magnetic stimulation,rTMS)抑制健侧半球PPC[4-6]。然而最新的证据对半球间竞争抑制模型提出了质疑。研究表明,TMS治疗并不一定只是通过改善半球间平衡使卒中患者获益,病灶同侧和病灶对侧的刺激均在一定程度上使患者症状得到改善[7]。此前也有研究通过对左侧前额叶背外侧(dorsal lateral prefrontal cortex,DLPFC)施加间歇θ脉冲刺激(intermittent θ burst stimulation,iTBS)发现,增加健侧半球兴奋性可以调节患侧注意网络的静息状态功能连接,促进VSN的恢复[8]。目前尚未见对健侧半球兴奋性刺激还是抑制性刺激疗效进行比较报道。因此,本研究拟探讨健侧半球iTBS与低频rTMS治疗卒中亚急性期至慢性期VSN的效果。
1 对象与方法
1.1 对象
前瞻性连续纳入2019年4月至2021年3月于首都医科大学宣武医院康复医学科住院的VSN患者33例,通过随机信封法分为iTBS组、rTMS组和假刺激组,每组各11例。根据包含线段二等分、线段划消、缺口探查、星型划消、画钟、阅读6个项目的纸笔测试结果显示的具有≥2个项目测试阳性者诊断为VSN[9]。研究过程中,假刺激组1例因胆囊炎转往外科治疗,无法继续参与本研究。最终入组患者为iTBS组11例、rTMS组11例、假刺激组10例。32例中,男26例,女6例;年龄32~72岁,平均(57±10)岁。纳入患者流程图见图1。本研究方案经首都医科大学宣武医院伦理委员会审核批准[伦理号:研临审(2019)016号],患者或其法定代理人均签署了诊疗知情同意书。
1.2 纳入与排除标准
纳入标准:(1)年龄18~80岁;(2)首次发病,经头部CT或者MRI证实右侧半球缺血性卒中(脑梗死)患者,且病程>3个月;(3)根据纸笔测试结果诊断VSN(线段二等分、线段划消、缺口探查、星型划消、画钟、阅读6个项目中≥2个项目测试阳性[9]);(4)右利手;(5)无癫痫发作;(6)能够配合完成检查。
排除标准:(1)静脉窦血栓形成、短暂性脑缺血发作患者;(2)病情恶化、出现新发梗死病灶者;(3)严重不能校正的视力障碍及视野障碍;(4)体内金属置入物者(如人工耳蜗、心脏起搏器、颅内动脉支架、颅内血管弹簧圈、脑室腹腔分流管、胰岛素泵等);(5)简易精神状态检查(mini-mental state examination,MMSE)量表评分<17分[9]。
1.3 研究方法
患者在入组后接受VSN量表评估,完成头部MRI检查,接受常规的视觉扫描训练[10],每日1次,每次30 min,每周5 d,同时接受常规运动功能训练,包括手法治疗、物理因子治疗和传统康复治疗,治疗方案依据患者的功能障碍个体化制定。在此基础上,接受2周TMS治疗,每周5 d,每日2次,共20次。治疗结束后再次测评患者VSN量表。
1.3.1静息运动阈值(resting motor threshold,RMT)测定:采用Transcranial Magstim Rapid2 磁刺激器(Magstim公司,英国),8字线圈,外径87 mm,峰值刺激强度2.0 Tesla,刺激脉冲时限250 μs。应用单脉冲磁刺激模式,刺激健侧半球的手运动皮质投影区,嘱其肌肉放松情况下,利用Necolet Viking Quest肌电诱发电位仪记录,表面电极置于对侧的拇短展肌肌腹,找出10次连续刺激中≥5次能够诱发出至少50 μV的最小磁刺激强度,即为静息运动阈值[8]。
1.3.2iTBS治疗:采用同样的Magstim Rapid 2 磁刺激器(Magstim公司,英国),8字线圈。给予间歇性θ节律串刺激,每个刺激序列包含20个刺激串,每个刺激串包含2 s的串刺激,8 s的间歇;每个刺激串包含3个刺激脉冲,其脉冲发放频率30 Hz,刺激串间的间隔时间为200 ms,每个刺激序列共600个刺激脉冲,持续190 s,每日刺激2序列。刺激强度:80% RMT。刺激部位:选取健侧半球的F5点(F3与F7之间,依据国际脑电图10/20电极安装系统),即健侧半球DLPFC皮质的体表投影区[8]。
1.3.3rTMS治疗:采用同样的Magstim Rapid 2 磁刺激器,8字线圈。给予重复刺激模式,每次2个序列,每个刺激序列包含225个脉冲,共450个刺激脉冲;每个序列脉冲发放频率1 Hz,持续7.5 min;刺激强度为90% RMT;刺激部位:选取健侧半球的P3点(依据国际脑电图10/20电极安装系统),即健侧半球顶后皮质的体表投影区[8]。
1.3.4假刺激组:线圈边缘置于健侧半球小脑,线圈与头皮接触成 90°,刺激强度降为 40% RMT。
1.4 评价方法
标准化的纸笔测试用于评估VSN的严重程度,主要包括线段二等分测试、线段划消测试、星型划消测试[9]。所有测试在水平放置的295 mm×210 mm A4纸上完成。在线段二等分测试中,患者需标记分布在纸上的5条不同长度(80 mm与160 mm之间)的水平线的中点。测量患者所标记的中点偏离实际中点的距离,用R表示,如果偏向右侧,R为正值;偏向左侧,R为负值。线段长度用L表示;患者的忽略程度用以下公式表示:R/(L/2)×100%。在线段划消测试中,患者需标记30个线形符号,计算其所遗漏的线段占30条线段的百分数。在星型划消测试中,患者需标记在测试纸上的干扰物中对称分布的所有小星星(左侧区域27个,中间区域2个,右侧区域27 个),计算其所遗漏的小星星占所有小星星的百分数。
日常生活活动能力(activity of daily living,ADL)评估采用改良的Barthel指数(modified Barthel index,MBI),满分为100分,得分越高,表示患者的ADL越好[11]。
1.5 数据采集和参数处理
MRI扫描仪器为西门子Magnetom Trio 3.0 T超导型MR成像仪,并采用矢状T1加权磁化制备快速梯度回波(重复时间:650 ms,回波时间:6 ms,翻转角:50°,矩阵:256×224)。标准切片厚度为4 mm(层间间隙:0.4 mm)。使用功能性神经影像分析(analysis of functional neuroimages,AFNI)软件(http:∥afni.nimh.nih.gov),由影像科医师单独对三维结构相T1加权成像图像手动绘制病变图层,影像科医师对VSN的诊断不知情。对病变与正常组织及脑脊髓液和病灶周围水肿进行区分。将病变图层标准化到标准蒙特利尔神经病学研究所(Montreal Neurological Institute,MNI)脑模板上。除了包含在病变图层内的体素之外,对整个脑施加防变形处理。
1.6 统计学分析
2 结果
2.1 一般临床资料
3组患者的性别、年龄、病程、病灶体积差异均无统计学意义(均P>0.05)。见表1。
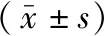
表1 3组缺血性卒中后视空间忽略患者的一般资料比较
3组患者病变均累及皮质(包括额叶、颞叶、顶叶)及皮质下结构。见图2。
2.2 3组TMS治疗前后行为学纸笔测试结果比较
对患者治疗前与治疗结束进行VSN量表测评。治疗前3组间3项评分差异均无统计学意义(均P>0.05)。iTBS组和rTMS组治疗前后3项纸笔测试结果差异均有统计学意义(均P<0.05),治疗疗后均明显低于治疗前;假刺激组治疗前后线段二等分及线段划消测试结果差异均有统计学意义(均P<0.05),治疗后均明显低于治疗前,而星型划消测试结果治疗前后差异无统计学意义(P>0.05)。
治疗后3组间3项评分及3项评分治疗前后差值差异均有统计学意义(均P<0.01)。与假刺激组比较,iTBS组线段二等分、线段划消、星型划消量表测试结果均改善明显(均P<0.01),rTMS组线段二等分及星型划消测试结果均改善明显(均P<0.05),治疗前后测试结果差值均明显增高。iTBS组与rTMS组间线段划消测试结果治疗前后差值差异有统计学意义(P<0.05),治疗后iTBS组线段划消测试结果较rTMS组改善明显;2组间线段二等分及星型划消测试结果治疗前后差值差异均无统计学意义(均P>0.05)。见表2~表4。
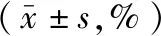
表2 3组缺血性卒中后视空间忽略患者经颅磁刺激治疗前后线段二等分测试结果比较
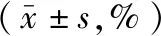
表3 3组缺血性卒中后视空间忽略患者经颅磁刺激治疗前后线段划消测试结果比较
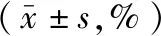
表4 3组缺血性卒中后视空间忽略患者经颅磁刺激治疗前后星型划消测试结果比较
2.3 3组ADL评分
3组患者治疗前ADL评分差异无统计学意义(P=0.513),治疗后3组ADL评分均较治疗前提高(均P<0.01)。
治疗后,3组ADL评分及治疗前后评分差值差异均有统计学意义(均P<0.05);iTBS组ADL评分治疗前后差值绝对值明显高于rTMS组和假刺激组,差异均有统计学意义(均P<0.05),而rTMS组和假刺激组之间ADL评分治疗前后差值差异无统计学意义(P>0.05)。见表5。
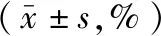
表5 3组卒中后视空间忽略患者经颅磁刺激治疗前后ADL评分比较
3 讨论
3.1 VSN的恢复
VSN的恢复与卒中后其他功能障碍恢复相似,在卒中后的第2~3天,VSN的恢复依赖于右半球注意相关皮质再灌注[12]。卒中后7~10 d VSN恢复最快,之后的恢复依赖于高度复杂的脑神经可塑性[13]。但其神经机制研究目前尚无明确结论。近年来,越来越多的功能磁共振成像(functional magnetic resonance imaging,fMRI)证据表明,半球间与半球内的腹、背侧注意网络连接增多或再激活可能是VSN的恢复机制[14]。动物模型和临床研究表明,基于神经可塑性的自发恢复主要发生在卒中后1~3个月[15-16]。卒中发病3个月后,病灶周围以及远隔部位的神经元的募集或重组需要更多的时间和额外的自上而下的调节,如TMS[17-18]。注意网络中有两个关键脑区:PPC和DLPFC,它们在VSN的恢复中扮演了重要作用。在空间定向过程中,PPC中的顶上小叶部分负责将空间注意转移至相关的事件上,而PPC中的顶内沟和顶下小叶部分则负责维持空间注意。DLPFC则是启动和监测“自上而下”注意控制加工过程以及动态调整行为学表现的脑区[19]。基于此种恢复机制,本研究入组发病3个月后的右侧半球缺血性卒中的VSN患者,应用低频rTMS刺激左侧半球PPC和iTBS刺激左侧半球DLPFC,通过抑制健侧半球兴奋性来恢复半球间平衡或是兴奋健侧半球增加代偿能力,从而治疗VSN,并比较两种刺激方案的疗效。
3.2 健侧低频rTMS的疗效
rTMS可通过对靶皮质区域的神经元及与之相连的远隔区域的相关功能进行调节,从而调节大脑皮质的兴奋性,激活更多神经网络,改善神经功能障碍[20]。根据Kinsbourne[3]提出的半球间竞争概念,顶叶皮质相互竞争,将注意力引向对侧空间,卒中后半球间兴奋性失平衡,导致健侧半球兴奋性过度增高,对患侧半球的抑制增强,影响患侧半球病灶周围区域的重组。大多数TMS治疗VSN的刺激方案为给予健侧PPC抑制性刺激。研究表明,采用低频rTMS通过抑制左侧PPC,改善左侧VSN患者在线段划消、线段二等分测试中的表现,减轻忽略症状[5]。在对受试者给予rTMS干预后即刻使用fMRI进行扫描,观察到治疗后半球间和半球内功能连接的直接变化,得到了rTMS可影响背侧注意网络或额顶网络的证据[21]。本研究中,采用低频rTMS刺激左侧PPC显示出治疗前后线段二等分、线段划消、星型划消测试结果均较治疗前有改善,且较假刺激组有显著差异,也证明低频rTMS刺激健侧半球可以改善VSN症状。
3.3 健侧iTBS的疗效
iTBS可以通过谷氨酸和γ-氨基丁酸介导的突触长时程增强机制增加皮质兴奋性,并且可以影响皮质神经网络震荡活动,改变脑可塑性[22]。iTBS所需脉冲数更少,可以减少治疗强度,节省治疗时间,却能产生更持久的皮质兴奋性作用[23]。近几年来,越来越多的研究对半球间竞争抑制理论提出了质疑,认为健侧半球在卒中后的恢复中也起到了积极作用[7]。动物模型研究结果表明,单侧半球卒中后2~4 d开始出现突触丢失、正常网络激活模式被打断,这种现象不只存在于病灶周围,同样存在病灶对侧[24]。Umarova等[18]对VSN患者进行纵向追踪,发现了卒中后健侧额顶叶和双侧枕叶连接的跨神经元改变,认为卒中后健侧半球空间注意网络连接的改变直接导致了VSN迁延不愈。Cao等[8]采用iTBS刺激右侧半球卒中后VSN患者的健侧DLPFC发现,右侧半球注意网络静息态功能连接的整体程度降低,而左侧额眼区、顶内沟后部与顶内沟腹侧之间的连接减少,这表明iTBS刺激健侧半球DLPFC可以通过调控注意网络使VSN症状改善。
本研究对发病>3个月的患者采用了健侧半球不同靶点不同兴奋性的治疗,发现尽管仍然存在一定的自发恢复,但与假刺激对比,iTBS刺激健侧半球DLPFC可以改善患者VSN症状,且效果优于健侧半球低频rTMS刺激PPC。这可能是因为,我们入组了症状持续3个月以上的VSN患者,其病变累及的皮质和皮质下结构一般较多(图2)。这种单侧大面积病变患者,其患侧半球残留神经元重组能力有限,健侧半球可能会主导恢复过程。这符合Di Pino等[25]提出的“结构保留度”概念,即卒中后神经环路及网络连接的保留程度决定了半球间竞争性抑制模式和健侧半球代偿模式哪一种占优势。影响卒中患者恢复最重要的因素是半球功能区的剩余功能,卒中后患侧半球损伤有限的患者主要依靠患侧半球周围区域重组,而患者半球损伤较严重的患者,患侧半球重组能力有限,主要依靠健侧半球进行代偿,特别是健侧半球功能相关区域,兴奋健侧半球有利于改善功能障碍。这一理论在卒中后运动、认知等多个功能障碍中均得到证实[26-28]。严重的卒中后手功能受损与患手运动期间健侧半球的更多激活有关[29]。而在视空间注意障碍中,健侧半球的代偿作用也与恢复密切相关。猕猴单侧半球前额叶损伤的注意障碍模型研究发现,健侧DLPFC区与患侧顶叶之间的功能连接与恢复有关[30]。研究也发现,卒中后VSN患者中,注意障碍程度的改善与健侧额叶较强的激活[13]和半球间功能连接增强有关[31]。这些均可以解释本研究中iTBS组在治疗后VSN症状较假刺激组有明显改善,甚至在线段划消测试结果较rTMS组改善更明显。
同时,本研究结果显示,iTBS刺激左侧DLPFC可以使ADL改善,这与最近的两项研究结果相似。Yin等[32]研究表明,DLPFC作为与认知相关的重要部位,涉及了注意选择、加工速度、工作记忆、执行控制等内容,兴奋性TMS刺激左侧DLPFC使右侧前额叶内侧皮质、右侧前扣带回皮质功能连接增加,认知功能得到提升,从而达到ADL的改善。Liu等[11]在对左侧和右侧半球卒中患者应用左侧DLPFC兴奋性刺激时均观察到了ADL的改善。这表明左侧DLPFC作为刺激靶点,不但可以改善VSN症状,还可以带来ADL改善的额外获益。
本研究结果表明,健侧半球iTBS和低频rTMS对卒中后VSN改善均有促进作用,iTBS刺激健侧半球DLPFC对亚急性期至慢性期患者可能更优,并且有助于ADL改善。应用iTBS刺激健侧半球DLPFC可能成为未来VSN治疗的有效手段。但本研究样本量小,观察时间短,其治疗长期效果尚需多中心、大样本的随访研究进一步证实。

