原发性脑出血患者脑微出血发生风险预测列线图模型构建与验证
王君,周莉莉,罗书引
原发性(非创伤性)脑出血是一种由脑血管破裂引起的破坏性的神经系统疾病,是第二大卒中亚型(其发生率为10%~15%),具有发病急、早期病情不稳定等特点[1-2]。脑微出血(cerebral microbleeds,CMBs)作为脑出血的预测因素,在脑出血患者中其发生率为50%~80%,主要特征是微小血管中的轻微出血[3-4]。但CMBs患者临床症状和体征不明显,容易被漏诊或误诊。因此,分析原发性脑出血患者发生CMBs的危险因素并构建其风险预测模型对于疾病的预防和治疗具有重要的临床意义。迄今为止,列线图模型已被广泛用于预测各种疾病的发生风险[5],具有较高的准确性。本研究旨在构建原发性脑出血患者CMBs发生风险预测列线图模型,并验证其有效性,以期指导临床工作。
本研究创新点:
脑出血在各类脑血管疾病中的致死率和致残率均最高,且目前发病率也逐年上升。研究表明,脑微出血是脑出血复发的独立危险因素,因此探讨影响脑出血患者发生脑微出血的危险因素非常必要。目前针对原发性脑出血患者发生脑微出血危险因素的相关研究较少,大多集中在缺血性脑卒中患者。因此,本研究探讨原发性脑出血患者发生脑微出血的危险因素,并在此基础上构建和验证原发性脑出血患者脑微出血发生风险预测列线图模型,这对临床医护人员制定针对性的个体化措施以预防脑出血患者发生脑微出血具有一定指导意义。
1 对象与方法
1.1 研究对象 选取2018年6月至2021年6月淮安市第二人民医院收治的原发性脑出血患者140例为研究对象,根据是否发生CMBs将其分为CMBs组(46例)和无CMBs组(94例)。纳入标准:(1)符合《中国脑出血诊治指南(2014)》[6]中原发性脑出血的诊断标准;(2)入院后7 d内进行磁共振成像(magnetic resonance imaging,MRI)、T1加权成像(T1 weighted image,T1W1)、T2加权成像(T2 weighted image,T2W1)、液体衰减反转恢复(fluid attenuated inversion recovery,FLAIR)序列、磁敏感加权成像(susceptibility weighted imaging,SWI)检查,并根据以上检查结果判断是否发生CMBs[4];(3)发病后24 h内完成与本研究相关的血液检查;(4)签署知情同意书。排除标准:(1)有原发性或继发性颅内肿瘤、创伤性出血、血管畸形等继发性脑出血者;(2)有血液病史者;(3)有开颅手术史者;(4)有认知障碍或意识障碍者。本研究符合《赫尔辛基宣言》,且经淮安市第二人民医院伦理委员会批准。
1.2 研究方法 收集患者临床资料,包括一般资料〔性别、年龄、吸烟史、饮酒史、抗凝药物使用史、抗血小板药物使用史、既往史(糖尿病、高血压、冠心病、脑出血、脑梗死史)、脑出血部位(根据首次发病后的CT检查结果分为基底核、丘脑、脑干、小脑、脑室、脑叶出血)〕、实验室检查指标〔超敏C反应蛋白(hypersensitive C-reactive protein,hs-CRP)、白细胞计数(white blood cell count,WBC)、血小板计数、血红蛋白、白蛋白、三酰甘油(triacylglycerol,TG)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)、空腹血糖、血肌酐〕。患者入院后于治疗前采集其空腹静脉血10 ml,3 000 r/min离心10 min(离心半径20 cm),取上清液,分装至1.5 ml EP管中,置于-80 ℃冰箱中备用。采用酶联免疫吸附试验检测hs-CRP,采用全自动血细胞计数仪检测WBC、血小板计数,采用氰化高铁法检测血红蛋白,采用免疫比浊法检测白蛋白、血肌酐,采用全自动生化分析仪检测TG、LDL-C、空腹血糖。
1.3 统计学方法 采用SPSS 19.0统计学软件处理数据。计量资料均符合正态分布,以(±s)表示,组间比较采用两独立样本t检验;计数资料以相对数表示,组间比较采用χ2检验;采用多因素Logistic回归分析探讨原发性脑出血患者发生CMBs的影响因素;基于多因素Logistic回归分析结果,采用R 3.6.3软件及rms程序包构建原发性脑出血患者CMBs发生风险预测列线图模型;绘制ROC曲线以评估该列线图模型对原发性脑出血患者发生CMBs的区分度;采用Hosmer-Lemeshow拟合优度检验评估该列线图模型预测原发性脑出血患者发生CMBs的一致性,并绘制校准曲线。以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床资料比较 两组性别和有吸烟史、饮酒史、抗凝药物使用史、抗血小板药物使用史、糖尿病史、冠心病史、脑梗死史者占比及脑出血部位、WBC、血小板计数、血红蛋白、TG、LDL-C、空腹血糖、血肌酐比较,差异无统计学意义(P>0.05);CMBs组年龄大于无CMBs组,有高血压史、脑出血史者占比及hs-CRP、白蛋白高于无CMBs组,差异有统计学意义(P<0.05),见表1。

表1 两组临床资料比较Table 1 Comparison of clinical data between the two groups
2.2 原发性脑出血患者发生CMBs影响因素的多因素Logistic回归分析 以原发性脑出血患者是否发生CMBs为因变量(赋值:否=0,是=1),以年龄(实测值)、高血压史(赋值:无=0,有=1)、脑出血史(赋值:无=0,有=1)、hs-CRP(实测值)、白蛋白(实测值)为自变量,进行多因素Logistic回归分析,结果显示,年龄、高血压史、脑出血史、hs-CRP、白蛋白是原发性脑出血患者发生CMBs的影响因素(P<0.05),见表2。

表2 原发性脑出血患者发生CMBs影响因素的多因素Logistic回归分析Table 2 Multivariate Logistic regression analysis of influencing factors of CMBs in patients with primary intracerebral hemorrhage
2.3 原发性脑出血患者CMBs发生风险预测列线图模型的构建 基于多因素Logistic回归分析结果,将年龄、高血压史、脑出血史、hs-CRP、白蛋白引入R 3.6.3软件,建立原发性脑出血患者CMBs发生风险预测列线图模型:年龄每增加15岁,相应得分增加5.1分;有高血压史为29.8分;有脑出血史为45.0分;hs-CRP每增加1 mg/L,相应得分增加10.9分;白蛋白每增加15 g/L,相应得分增加12.1分,见图1。

图1 原发性脑出血患者CMBs发生风险预测列线图模型Figure 1 Nomogram model for predicting the risk of CMBs in patients with primary cerebral hemorrhage
2.4 原发性脑出血患者CMBs发生风险预测列线图模型的验证 ROC曲线分析结果显示,该列线图模型预测原发性脑出血患者发生CMBs的曲线下面积为0.798〔95%CI(0.717,0.879)〕,见图2。Hosmer-Lemeshow拟合优度检验结果显示,该列线图模型预测原发性脑出血患者CMBs发生率与原发性脑出血患者CMBs实际发生率比较,差异无统计学意义(χ2=7.247,P=0.510),见图3。
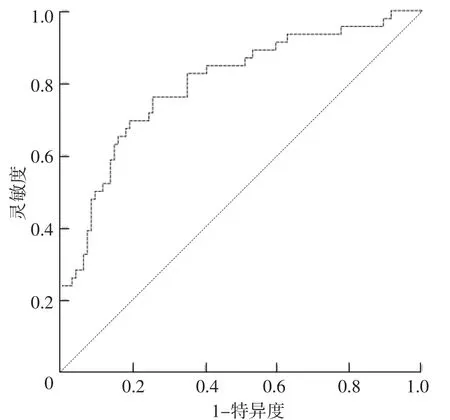
图2 列线图模型预测原发性脑出血患者发生CMBs的ROC曲线Figure 2 ROC curve of nomogram model for predicting CMBs in patients with primary intracerebral hemorrhage

图3 列线图模型预测原发性脑出血患者发生CMBs的校准曲线Figure 3 Calibration curve of nomogram model for predicting CMBs in patients with primary intracerebral hemorrhage
3 讨论
脑出血是自发性颅内出血的一种最常见的类型,也是最严重和最难治疗的卒中类型[7]。约80%的患者没有明显的发病原因,其被称为原发性脑出血[8]。研究表明,原发性脑出血患者中CMBs的发生率高达60%,且脑出血的发生和复发与CMBs密切相关[9]。因此,探讨影响CMBs发生的原因可能有助于减少脑出血的发生。
既往研究表明,年龄是CMBs发生和发展的独立危险因素,老年人群中CMBs的检出率随着年龄的增长而逐渐升高[10]。本研究结果显示,CMBs组年龄大于无CMBs组,且年龄是原发性脑出血患者发生CMBs的影响因素,表明年龄与原发性脑出血患者CMBs的发生发展关系密切,年龄越大,原发性脑出血患者发生CMBs的概率也越大。高血压的病理特点是体循环动脉压增高,其好发于中老年人,是导致CMBs的主要原因之一[11]。研究表明,高血压是CMBs的独立危险因素[12]。本研究结果显示,CMBs组有高血压史者占比高于无CMBs组,且高血压史是原发性脑出血患者发生CMBs的影响因素,分析原因可能是长期高血压可导致脑小血管破裂,血液外渗,造成CMBs。CMBs可发生于无脑血管疾病的健康老年人,但有研究表明,CMBs更容易发生于患有脑微血管疾病(如动脉硬化、血管纤维透明变性或脑淀粉样血管病)的患者[13]。本研究结果显示,CMBs组有脑出血史者占比高于无CMBs组,且脑出血史是原发性脑出血患者发生CMBs的影响因素,与上述研究结果[13]一致。hs-CRP是机体发生非特异性感染时分泌的蛋白,可作为机体发生感染的敏感指标[14]。研究表明,脑出血的发生发展与持续性炎症反应有关,hs-CRP在急性脑出血患者血清中表达升高[15]。此外,hs-CRP还可作用于CMBs患者体内的巨噬细胞,促使其分泌大量基质金属蛋白酶,导致血管内皮组织受损[16]。本研究结果显示,CMBs组hs-CRP高于无CMBs组,且hs-CRP是原发性脑出血患者发生CMBs的影响因素。血清白蛋白是人体中一种丰富的蛋白质,具有抗炎、抗氧化、抗血小板聚集和抗凝的作用,与多种心血管疾病如卒中、冠心病、心力衰竭等的发生发展密切相关[17]。研究显示,低蛋白血症是心脑血管疾病的危险因素[18]。本研究结果显示,CMBs组白蛋白高于无CMBs组,且白蛋白是原发性脑出血患者发生CMBs的影响因素,与既往研究结果[18]不同,分析原因可能为本研究纳入样本量较小,结果可能存在一定偏倚,需要进一步探讨。此外,白蛋白与CMBs的具体作用机制和关系亦有待进一步研究证实。
本研究基于多因素Logistic回归分析结果,将年龄、高血压史、脑出血史、hs-CRP、白蛋白引入R 3.6.3软件,建立了原发性脑出血患者CMBs发生风险预测列线图模型,这有利于医护人员更为直观地分析各危险因素对原发性脑出血患者CMBs发生风险的影响权重。同时提示医护人员可严格对以上危险因素进行一一排查,从而筛选高风险患者并进行个体化预防,必要时可适当调整患者的治疗方案,以降低CMBs发生率。ROC曲线分析结果显示,该列线图模型预测原发性脑出血患者发生CMBs的曲线下面积为0.798〔95%CI(0.717,0.879)〕;Hosmer-Lemeshow拟合优度检验结果显示,该列线图模型预测原发性脑出血患者CMBs发生率与原发性脑出血患者CMBs实际发生率比较差异无统计学意义;提示该列线图模型对原发性脑出血患者发生CMBs有一定预测价值和较好的准确性,具有一定临床应用价值。
综上所述,年龄增长、高血压史、脑出血史、hs-CRP升高、白蛋白升高是原发性脑出血患者发生CMBs的危险因素,基于上述危险因素构建的原发性脑出血患者CMBs发生风险预测列线图模型,对原发性脑出血患者发生CMBs具有一定预测价值和较好的准确性,可为临床医护人员制定针对性的个体化防治措施提供指导。但本研究样本量较小,且纳入的影响因素较少,研究结果可能存在一定偏倚,有待进一步扩大样本量、增加影响因素数量进行深入研究。
作者贡献:王君进行文章的构思与设计,撰写论文,对文章整体负责、监督管理;王君、罗书引进行研究的实施与可行性分析、统计学处理、结果的分析与解释、论文的修订,负责文章的质量控制及审校;王君、周莉莉进行数据收集、整理。
本文无利益冲突。

