循环肿瘤细胞联合增强CT对口腔鳞状细胞癌术前淋巴结转移评估的临床意义
李雯 李杨 朱保玉
郑州大学第一附属医院口腔颌面外科 郑州 450052
口腔鳞状细胞癌(oral squamous cell carcinoma, OSCC)有着较高的发病率和病死率,严重威胁患者健康和生命的两大原因为早期复发和颈部淋巴结转移[1]。目前,虽然OSCC的手术治疗效果有了较大提升,但仍有20%~40%的患者术后有局部复发和(或)远处转移[2]。所以,早期发现OSCC患者有无颈部淋巴结转移,对手术方案的制定至关重要,亦是提高患者生活质量的关键。OSCC患者术前评估方法包括颌面部增强CT检查,MRI,胸部X线和CT检查等[3]。单独使用某种方法的敏感性和特异性不足以检测OSCC是否有早期颈部淋巴结转移,使患者失去最佳治疗时机。循环肿瘤细胞(circulating tumor cell, CTC)作为一种液体活检新技术,在肿瘤诊断、治疗和预后评估方面显示出巨大的潜力[4]。澳大利亚墨尔本医院的Thomas Ashworth医生[5]于1869年提出,癌症发生转移和(或)复发的患者血液中可发现CTC,其性质与原始肿瘤细胞相似。近期的研究表明,一些预后不佳的患者其CTC检测数值明显增高[6-7]。目前CTC对许多肿瘤的早期筛查及临床诊治具有重要指导意义,但对OSCC淋巴结转移评估是否具有指导意义,仍缺乏相关研究。
1 资料与方法
1.1一般资料选取2020-01—2021-07在郑州大学第一附属医院口腔颌面外科治疗的76例OSCC患者。纳入标准:(1)手术前增强CT评估符合淋巴结转移阳性的标准,即最大淋巴结短径≥10 mm。(2)所有患者均行口腔肿瘤根治术和颈部淋巴结清扫术,且病理证实为鳞状细胞癌。(3)既往健康状况良好,未进行系统化疗、放疗和免疫支持治疗。(4)愿意参与研究并签订合同,经郑州大学第一附属医院医学伦理委员会审批(批准号:2019-KY-305)。
1.2CT检查设备与方法采用Aquilion 16 CT (Toshiba,日本)进行扫描。参数:层距5~10 mm、层厚5~10 mm、电流250~280 mA、电压120~140 kV。增强CT采用碘克沙醇(江苏恒瑞)作为对比剂,1 mL/kg、流速3 mL/s,经肘静脉注射。影像资料均由1名放射科住院医师描述与判断,另有1名高级医师负责质控。记录颈部淋巴结最大短径,以淋巴结最大短径≥10 mm作为判断淋巴结转移的标准。
1.3CTC分析患者入院后抽取肘静脉血5 mL置于含有EDTA的抗凝管中,保存于4℃条件下,实验于24 h内完成。CTC分析所需要的试剂盒购自格诺生物科技(上海)有限公司。试验包括:负向富集及靶向 PCR 检测技术。将红细胞裂解液加入3 mL静脉血样中进行孵育,待红细胞裂解后离心,加入 CD45+磁珠结合白细胞,用磁场捕获并去除白细胞。剩余富含CTC的细胞群,加入特异性探针(针对表达叶酸受体α的细胞设计,由靶向叶酸受体的叶酸单元与共价偶联的寡核苷酸单元组成)标记CTC。离心,去除上清液游离探针,加入洗脱剂,洗脱与 CTC特异性结合的探针,制备待测样品。加入PCR扩增试剂后进行荧光实时PCR扩增(PCR 扩增模板的寡核苷酸单元序列为:5′-CTCAACTGGTGTCGTGGAGTCGGCAATTCAGTTGAGGGTT CTAA-3′),经数据分析后,计算出3 mL血样中CTC的含量。
1.4统计学分析使用SPSS 22.0统计分析软件对数据进行分析。卡方检验和秩和检验用于组间数据比较;ROC曲线分析后,计算曲线下面积、相应的特异度、准确率、敏感度和尤登指数。P<0.05表示差异有统计学意义。
2 结果
2.1临床资料76例患者中,男47例(61.84%)、女29例(38.16%)。术前增强CT诊断有淋巴结转移的假阳性率占59.21%(45/76),卡方检验和秩和检验结果表明,性别(P=0.003)和术前CTC(P=0.002)是OSCC淋巴结转移的影响因素。见表1。
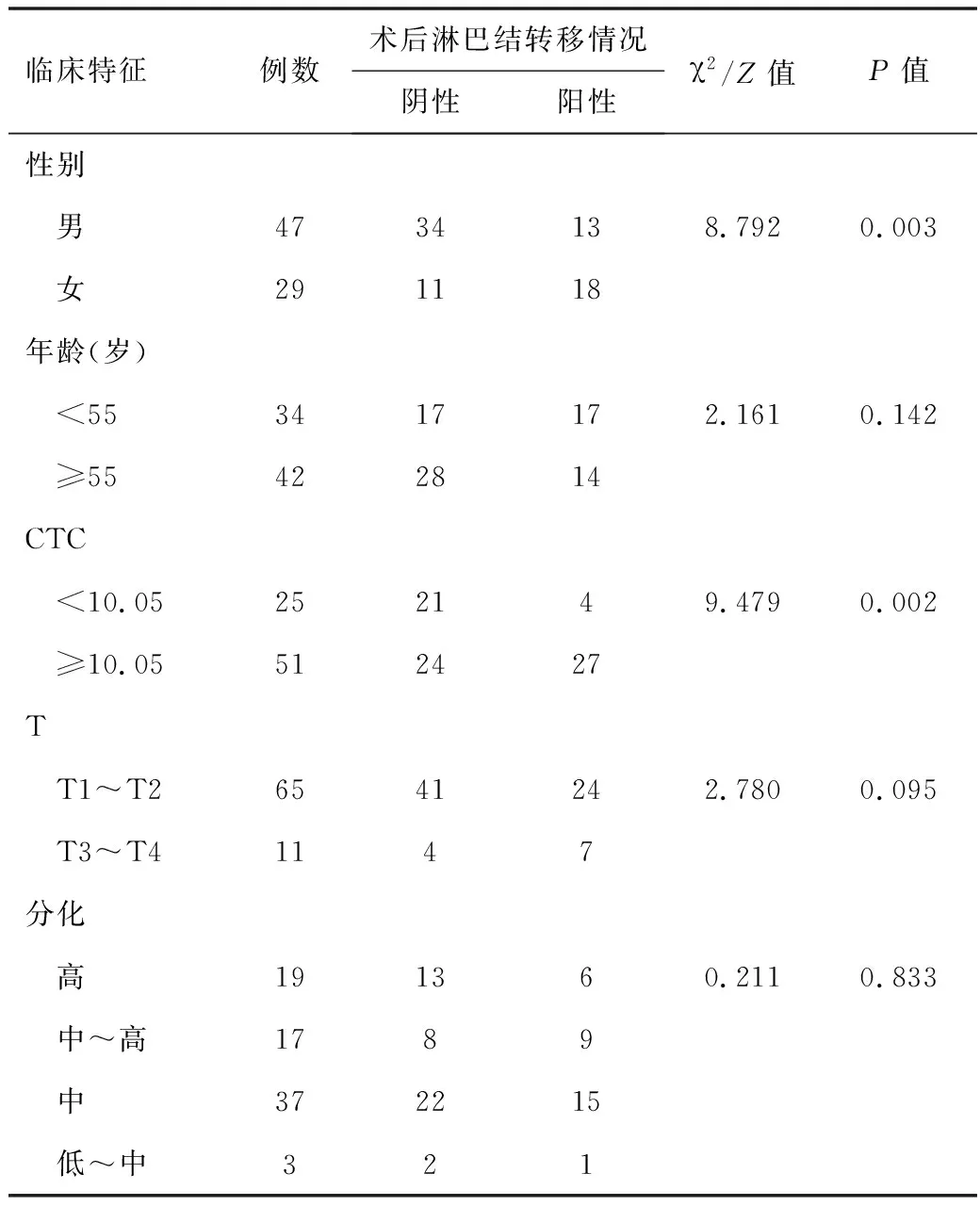
表1 OSCC患者临床特征的相关性分析(n=76)
2.2ROC曲线分析经ROC曲线分析显示,性别作为诊断术前淋巴结转移阳性的曲线下面积为0.668;将CTC≥10.05作为诊断术前淋巴结转移阳性的最佳标准,曲线下面积为0.702,特异度为46.67%,敏感度为87.10%,准确率为63.16%,尤登指数为0.34。见图1。
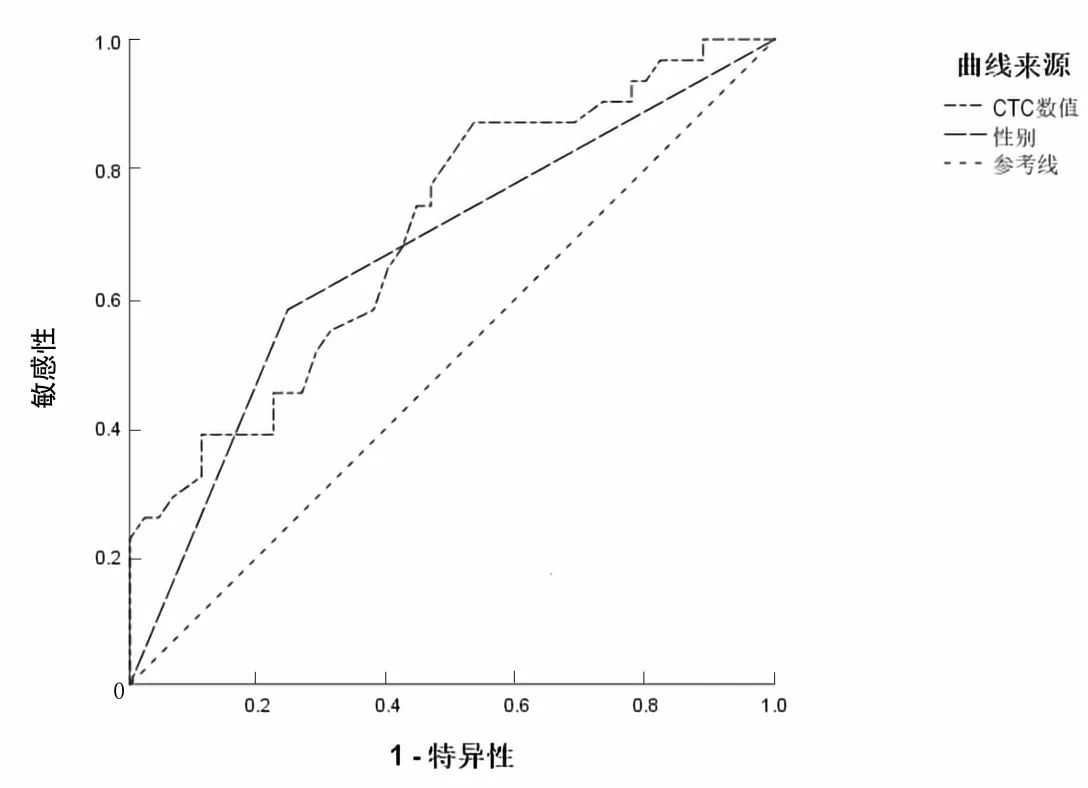
图1 术前CTC检测和性别ROC曲线
2.3CTC对OSCC患者术前淋巴结转移的评估以CTC≥10.05为分界,将CTC分为2组。卡方检验的结果表明:术前CTC水平(P=0.002)是OSCC淋巴结转移的一个独立因素。其比值比(odds ratio, OR)为5.906,95%可信区间为(1.775,19.655)。对于临床判断为淋巴结转移阳性的患者,术前CTC数值高者其淋巴结转移风险是CTC数值低者的5.906倍,以CTC进一步筛查术前增强CT提示淋巴结转移的假阳性率下降至31.58%(24/76)(见图2)。由此可见,CTC结合增强CT可为临床医生制定手术方案提供更为准确的依据。

患者A,术前CTC值升高(13.5),淋巴结约10.45 mm,术后病理结果证实有淋巴结转移;患者B,术前CTC值正常(7.6),淋巴结约13.23 mm,术后病理结果证实淋巴结无转移。图2 患者增强CT图像
3 讨论
OSCC的发生发展是一个复杂的过程,受多种因素影响,其潜在的发病机制尚不清晰。OSCC具有高度的局部侵袭性,发生远处转移的患者占所有OSCC患者死因的90%左右[8]。关于处理OSCC患者颈部淋巴结方案,一部分学者建议单纯进行原发灶扩大切除术,明确淋巴结转移后进行淋巴结清扫术,这种方案显著降低了患者的生存率;另一部分学者则建议行原发灶扩大切除术联合颈部淋巴结清扫术,这种方案的治愈率高,但由于扩大了手术范围,给患者造成了外观损毁和早期部分功能丧失,而影响了患者生活质量[9]。目前,评估口腔鳞癌在术前是否发生淋巴结转移的手段较多,例如增强CT、PET、MRI及超声。增强CT价格较PET-CT低廉,在头颈部肿瘤中较MRI更能清晰显示颌骨有无肿瘤侵犯,还可通过观察图像中淋巴结的大小、数目、内部结构和密度、边缘及其与周围组织的关系进行判断。临床上影像科常用的判断有无颈部淋巴结转移的主要标准为:(1)淋巴结最大短径≥10 mm。(2)增强扫描显示中心低密度,外周不规则强化。(3)淋巴引流区发现≥3个相邻的淋巴结。(4)淋巴结边缘不规则或不规则强化、模糊、周围脂肪间隙消失。由于肿瘤转移,炎症或者组织增生均可导致淋巴结肿大,仅仅基于增强CT判断淋巴结转移的准确率较低[10]。因此,如何通过无创性方法有效评估患者是否有颈部淋巴结转移或高风险转移,一直是临床研究的重点。
CTC从肿瘤原发部位脱落,进入血液系统或淋巴管系统,大量CTC聚集后形成有高度转移潜能的细胞团,再次从血管或淋巴管中溢出,到达特定器官发生远处转移。这表示CTC具有高侵袭性、逃避机体免疫杀伤等特点,容易发生远处转移。CTC作为液体活检的代表,可提供大量肿瘤的相关信息,有效反映肿瘤异质性的特点和实时监测肿瘤的发展。由于液体活检的创伤较小、操作简单、样本较容易获取,且CTC的检测仅需采集受检者的外周血,因此CTC检测可用于癌症的早期筛查[11]。目前,CTC的检测方式主要包括ELISPOT(酶联免疫斑点技术)、Cell Search System、CTC芯片技术等。本研究中使用的技术相对新颖,叶酸受体阳性CTC通过免疫磁珠法负向富集,随后由配体-靶向PCR定量检测CTC。CTC在胰腺癌、胃癌、乳腺癌、结直肠癌等多种腺癌已被用于术前临床评估和术后预后分析,但对口腔的研究较少[12-15]。Grisanti等[16]研究了53例OSCC复发或转移的患者,发现CTC高的患者预后较差;另一个现象是CTC的数量与OSCC的局部复发和远处转移之间存在显著关联。这证实OSCC的复发或远处转移是通过血液循环和再循环实现的。
本研究发现CTC可作为OSCC淋巴结转移的危险因素,ROC曲线分析显示:以CTC≥10.05作为判断OSCC术前淋巴结转移的最佳标准,对于术前淋巴结最大短径≥10 mm的患者,术前血清CTC升高,淋巴结转移的风险也相应增加,对OSCC患者术前判断和评估淋巴结转移有重要意义。本研究中,术前增强CT诊断的临床淋巴结转移阳性患者59.21%(45/76)为假阳性,结合术前血清CTC检测后,其淋巴结转移假阳性率下降至31.58%(24/76);对于临床影像学判断为淋巴结转移阳性的患者,术前CTC数值高者其淋巴结转移风险是CTC数值低者的5.906倍。表明增强CT结合术前CTC检测可有效降低淋巴结转移评估的假阳性率。但需要更大样本量的分析予以证实。
综上所述,术前评估增强CT发现,淋巴结最大短径≥10 mm的OSCC患者,术前血清CTC水平是淋巴结转移的危险因素。术前进行血清CTC检测可以降低增强CT对淋巴结转移评估的假阳性率,从而帮助临床医生制定手术方案及治疗策略。

