IgG4相关性垂体炎研究进展
张兰 邓敏 范小云
IgG4相关性疾病(IgG4-RD)是一种由免疫介导的多系统、多器官的慢性炎症性疾病,常表现为受累器官IgG4+浆细胞浸润、纤维化和闭塞性静脉炎,常常伴有血清IgG4水平升高(≥135 mg/dl)[1-3],IgG4相关性垂体炎(IgG4-RH)是IgG4-RD在内分泌系统的表现。IgG4-RH是一种罕见疾病,目前以病例报道为主,但相关英文病例不足100例,临床认识还相当不足,误诊、误治时有发生。为提高对IgG4-RH的认识,现就其流行病学、发病机制、诊断、临床特点和治疗等方面的研究进展作一综述。
一、流行病学
IgG4-RD全世界散发,亚洲报道病例数量较多,估计日本IgG4-RD的发病率为0.28~1.08/100 000人[4]。IgG4-RD垂体受累非常罕见,van der Vliet等[5]在2004年报道了首例IgG4-RH,随后IgG4-RH逐渐被认识。目前IgG4-RH以病例报道为主,流行病学资料不足,估计发病率仅占全身IgG4-RD的1.5~1.7%[6-7],迄今为止病例数量最多的回顾性研究结果显示,IgG4-RH平均起病年龄为(64.2±13.9)岁,男性平均起病年龄为(67.5±9.8)岁,女性平均起病年龄为(56.4±18.6)岁,男女比例为2.4∶1[8]。
二、发病机制
IgG4-RD发病机制尚不清楚,目前普遍认为遗传易感性、感染、过敏等与IgG4-RD有关,免疫紊乱发挥了重要作用,IgG4-RH发病机制与其类似。IgG4的产生主要由辅助性T细胞2(Th2细胞)控制,Th2细胞分泌的白细胞介素(IL)-4、IL-13和IL-5可促使IgG4增加、IgE合成及IgG4+浆细胞的分化。调节性T细胞(Treg细胞)分泌IL-10、Th2细胞因子和转化生长因子(TGF)-β,前两者有助于促进B细胞向IgG4+细胞分化,TGF-β可促进纤维化发展,Th2细胞与Treg细胞平衡维持着正常免疫功能。在遗传易感性基础上,当机体受到感染、过敏等刺激后Treg细胞明显增多,促发免疫紊乱,IgG4-RD患者外周血和病变组织中Treg细胞即明显增加[9]。此外,IgG4-RD受累组织中浸润的淋巴细胞以CD4+毒性T细胞(CTLs)为主,可表达TGF-13、IL-1β和颗粒酶A,可能导致组织损伤及纤维化[10]。一些新的研究发现,IL-10+滤泡调节性T细胞(Tfr细胞)在IgG4-RD患者外周血和淋巴组织中也呈高表达,大量的IL-10可促进B细胞增殖,抑制其凋亡,促进B细胞向IgG4+浆细胞或记忆B细胞转化[11]。最新研究发现,Annexin A11[12]和galactin-3[13]等也可能通过抗原驱动免疫反应参与IgG4-RD发病。
三、诊断标准
IgG4-RH典型病理特征是垂体组织弥漫性肿大,其间有大量IgG4+淋巴细胞浸润。2007年,Wong等[14]报道了第1例经垂体活检证实的IgG4-RH。虽然垂体活检是诊断IgG4-RH的金标准,但其为侵入性检查方法,为避免经蝶窦手术的并发症,2011年Leporati等[15]提出IgG4-RH替代诊断标准:(1)垂体单核细胞浸润,淋巴细胞和浆细胞增多,每高倍镜视野下可见10个以上的IgG4+细胞;(2)垂体MRI检查可见蝶鞍肿块和(或)垂体柄增粗;(3)其他组织活检提示自身免疫疾病,伴有IgG4+细胞浸润;(4)血清IgG4水平升高(>140 mg/dl);(5)糖皮质激素治疗后蝶鞍肿块缩小,症状改善。满足(1)、(2)+(3)、(2)+(4)+(5)时,IgG4-RH诊断成立。但IgG4-RH的诊断需谨慎,在未进行垂体组织活检时,建议只在出现其他表现时,如其他器官受累和(或)血清IgG4水平升高,才可作出诊断。另垂体炎和肥厚性硬脑膜炎是IgG4-RD颅内受累的两个主要表现,当患者出现硬脑膜炎或因糖皮质激素剂量减少而复发时,也应考虑诊断IgG4-RH[16]。
四、临床表现
IgG4-RH常出现乏力、体重减轻、厌食、烦渴、多饮、多尿等非特异性症状,当有鞍区占位时可出现头痛、视野缺损、视力下降、泌乳等症状。IgG4-RH常合并其他器官或部位受累,如腹膜后纤维化(26.2%)、米库利兹病(25.0%)、淋巴结肿大(23.8%)和肺炎性假瘤和(或)间质性肺炎(20.2%)等[8],出现受累器官或部位特异性症状。
IgG4-RH可累及腺垂体、神经垂体及垂体柄,出现对应部位功能障碍。Li等[17]回顾性分析76例IgG4-RH患者的病例资料,结果显示,垂体前叶功能减退14例(18.4%),单纯中枢性尿崩症12例(15.8%),全垂体功能减退44例(57.9%);垂体前叶激素缺乏顺序依次为促性腺激素(68.4%)、促肾上腺皮质激素(63.2%)、促甲状腺素(59.2%)、生长激素(48.7%)、催乳素(42.1%)。然而,也有垂体功能正常的病例存在[18-19]。
IgG4水平升高作为IgG4-RD的一个重要特点。有文献报道IgG4>1 350 mg/L诊断IgG4-RD的敏感度和特异度分别为97.0%和79.6%[20]。IgG4-RH也可出现IgG4水平升高,目前所有76例英文病例中有76.4%(42例)升高。然而,IgG4水平升高也可能发生在其他疾病中,如慢性炎症状态、恶性肿瘤、自身免疫性疾病等,并非IgG4-RD的特异性指标。
MRI检查是诊断垂体炎的重要手段,IgG4-RH常表现为垂体增大、垂体柄增粗或二者同时存在。垂体肿大者需与垂体瘤鉴别,垂体炎主要为损伤性信号,常伴有海绵窦浸润,甚至包绕颈内动脉[21]。仅表现垂体柄增粗者需与生殖细胞肿瘤、朗格汉斯组织细胞增生症、结节病等相鉴别,血及脑脊液甲胎蛋白(AFP)、β-绒毛膜促性腺激素(β-HCG)、癌胚抗原(CEA)等可作为辅助诊断。
相关回顾性研究中IgG4-RH病例临床特点见表1[8,15,17,22-23],两性之间呈现出一些差异,男性发病率更高,年龄更大,血清IgG4水平更高,合并的受累器官或部位更多,而女性则以孤立性垂体炎更多见;两性在组织病理学特征和血浆细胞计数方面尚无法比较[24]。据此推测,IgG4-RH可能包括两种不同形式:一种发生于60多岁的男性,主要是作为系统性IgG4-RD的一部分,具有高血清IgG4水平且有其他器官的参与;另一种发生于年轻女性,可能为只侵犯垂体的一种自身免疫疾病。
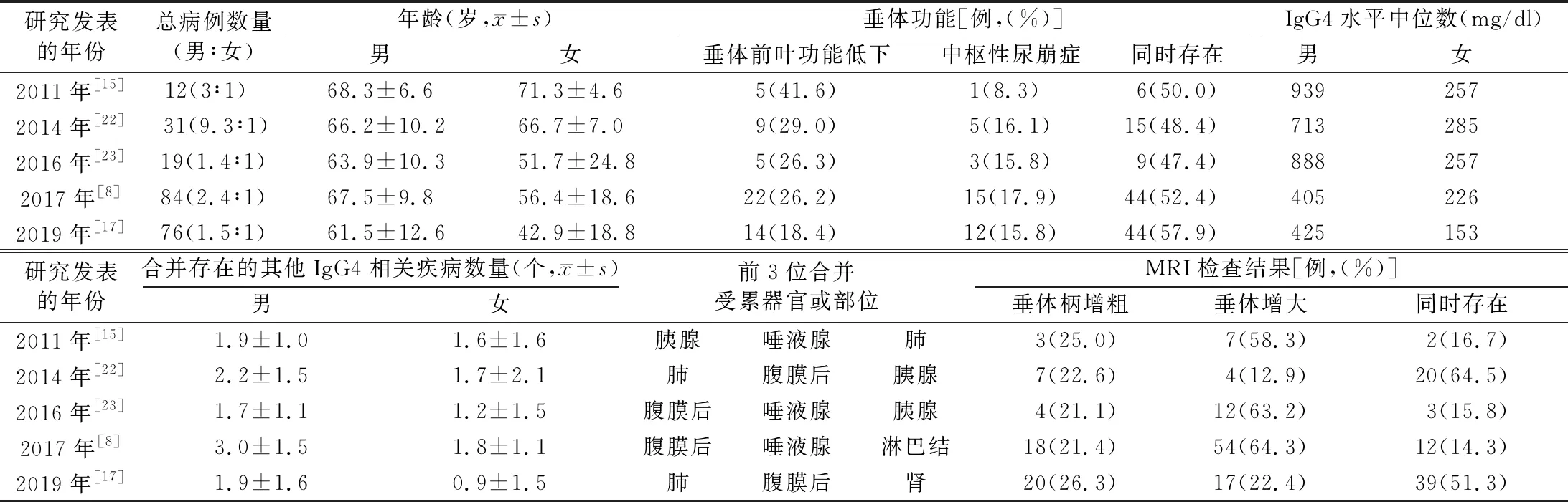
表1 相关回顾性研究中IgG4-RH病例的临床特点
五、治疗
IgG4-RH无统一标准的治疗方案,目前认为与IgG4-RD治疗方法基本相同。IgG4-RD对糖皮质激素普遍敏感,2011年日本国际共识指出皮质醇是治疗IgG4-RD的一线药物[25],泼尼松的初始剂量通常为30~40 mg/d(0.6 mg/kg),对于体重较高或进展较快患者,可适当增加剂量;对于症状较轻的患者,也可以使用较小的初始剂量。2~4周后开始每2周减量10%,维持治疗剂量10 mg/d至少3个月[26],随后的维持剂量及使用时间根据患者具体情况确定,甚至可持续3年[27]。虽然糖皮质激素治疗有效,但在减量、维持低剂量或停药后,25%~50%患者可能出现病情反复或复发[28],有研究提出血清IgG4水平可作为预测复发的指标[29],但仍需更多研究进一步验证。当疾病涉及垂体时,糖皮质激素仍是IgG4-RH治疗的主要药物,但在治疗中需要评估,以做到个体化治疗。垂体激素水平较低、垂体肿大或合并其他器官或部位受累的患者需使用较大剂量的糖皮质激素,如强的松龙(0.6 mg·kg-1·d-1),然后逐渐减量。在目前发表的英文病例中,93.8%(60/64)的患者治疗后垂体缩小[16]。某些老年患者使用小剂量糖皮质激素也可发挥很好的临床疗效[11]。对于无症状性垂体炎,可定期随访评估垂体激素水平和垂体MRI形态学。
对于病情较重或多系统受累患者,诱导缓解阶段可同时联用免疫抑制剂,少数无法使用糖皮质激素患者也可单独使用[30],如甲氨蝶呤、环孢素、硫唑嘌呤及环磷酰胺等。据Caputo等[31]报道,使用泼尼松治疗效果不佳的IgG4-RH,辅助应用咪唑硫嘌呤每次75 mg、每日2次,10个月后病情明显缓解;尚健等[32]回顾性分析6例IgG4-RH发现,采用糖皮质激素联合环磷酰胺维持治疗,近期疗效和远期疾病控制均取得良好效果,可见免疫抑制剂同样适用于IgG4-RH。
对于复发或难治性IgG4-RD,也可考虑使用生物化合物(利妥昔单抗)或生长抑制剂(他莫昔芬)治疗。利妥昔单抗主要针对B细胞表面CD20抗原,使B细胞耗竭,减少IgG4+浆细胞产生,同时减少抗原呈递细胞,进而阻止自身反应性T细胞再激活。既往有病例报道显示,累及多个器官包括眼睛、泪腺、垂体、肺、胆囊和肠道的复杂性IgG4-RH采用糖皮质激素联合免疫抑制剂治疗后复发,更换为甲基强的松龙冲击治疗和利妥昔单抗治疗后,患者达到完全缓解[33],表明利妥昔单抗对复杂IgG4-RH同样有效。
对于IgG4-RH除上述病因治疗外,尚需必要的对症治疗,包括甲状腺激素、抗利尿激素、性腺激素替代治疗,补充维生素D和钙剂及针对其他器官或部位受累治疗,如尿道扩张术。
六、总结
IgG4-RH是一种罕见的垂体炎,典型临床表现为垂体增大或(和)垂体柄增粗,其间有大量IgG4+淋巴细胞浸润,常伴有垂体功能减退,多合并其他器官或部位受累,两性的临床特点存在差异。诊断应结合患者的临床表现和实验室、影像学及病理检查结果综合考虑。需与垂体瘤、朗格汉斯细胞组织细胞增生症、结节病及其他类型垂体炎相鉴别。IgG4-RH无统一标准的治疗方案,糖皮质激素被公认为一线治疗药物,此外,咪唑硫嘌呤、环磷酰胺、利妥昔单抗等也可选择。由于既往研究均为病例报道或回顾性研究,仍需基础研究和进一步的随机对照研究来探索其发病机制,为诊断和治疗策略提供循证学依据。

