三维超声、磁共振及血清甲胎蛋白用于产前诊断胎儿脊柱裂价值
牛 娜 王明玥
1.江苏省苏州市中西医结合医院(215101);2.苏州大学附属第一医院
胎儿脊柱裂属神经系统病变[1]。甲胎蛋白(AFP)具有采集标本快、性价比高等优势,在产前检测中有一定预测效能,但特异性、敏感性较低,需联合影像学检查[2]。超声具有空间关系明确、立体感强、可视性好优势,尤其是三维超声可更好观察胎儿动态,但随着相关研究增多,有学者发现超声诊断结果极易受到胎儿体位变化、羊水等因素影响,导致诊断错误[3]。磁共振(MRI)组织分辨率高,能够清晰显示胎儿结构[4]。目前关于MRI诊断效能已得到确定,但在产前检查效能仍处于探索阶段。本文分析三维超声、MRI、血清AFP在产前检查中的价值。
1 资料和方法
1.1 资料
研究符合《赫尔辛基宣言》中伦理审查。回顾性收集2016年3月-2021年3月本院就诊疑似存在胎儿脊柱裂接受产前检查的孕妇临床资料。纳入标准:①产前筛查为脊柱裂高危人群且存在家族遗传史;②单胎妊娠,年龄≥20岁;③无超声、MRI禁忌;④临床资料齐全。排除标准:①异位妊娠;②合并精神类、血液疾病、免疫性疾病;③辅助生殖。纳入135例,单胎妊娠,年龄(26.5±3.4)岁(20~35岁),孕周(18.6±3.4)周(12~27周),孕次(2.3±0.9)次(1~4次),产次(1.4±0.1)次(0~2次)。
1.2 检查方法
1.2.1超声彩色多普勒超声诊断仪(Voluson E8,GE公司),频率3.5~5.0MHz,先行二维超声常规检查,对斜面、横切面、纵切面各个方位进行扫查,注意观察胎儿胸腹腔、骨骼、脊柱、四肢结构以及胎盘羊水情况,记录脊柱裂等异常超声图像,详细描述超声特征;转为三维超声,采集中避免胎动影响,注意保持胎儿脊柱长轴方向和探头方向平行,适当调节胎儿骨性结构和软组织的对比度,对胎儿位置异常者嘱咐孕妇适当活动后再检查。
1.2.2MRIMRI成像仪选自SIEMENS SKYRS 3.0T型号,1次激励,视野400mm×545mm,层间距2.4~3.6mm,层厚3~4mm,8通道相控阵表面线圈。T1加权成像序列:翻转角70°,回波时间2.5ms,重复时间121ms;T2加权成像采用真快速成像及快速自旋回波序列,真快速成像:翻转角54°,回波时间1.8ms,重复时间750ms;快速自旋回波序列:翻转角120°,回波时间65ms,重复时间1400ms。先定位扫描盆腔、中下腹,再定位扫描胎儿脊柱,最后对胎儿全脊柱的横断、矢状、冠状面扫描。严格控制吸收率,电磁辐射功率在3W/kg。
1.2.3血清AFP抽取受检者静脉血,使用美国克曼Beckmancoulter公司生产的UNICEL DX1800型号化学发光仪,酶联免疫吸附试验法检测血清AFP。
1.3 阳性判定标准
血清AFP>400ng/ml;超声影像:呈“双轨”征,局部皮肤缺损明显或出现“柠檬头征”、“颅后窝消失”、“香蕉小脑”特征;MRI影像:呈高信号,皮肤不连续,胎儿颈部、尾骶部脊髓脊膜膨出,脊柱增宽,脑室扩张。符合AFP、超声影像、MRI影像中≥2项即为阳性。
1.4 统计学处理
采用SPSS22.0统计学处理。采用受试者工作特征(ROC)曲线分析三维超声、MRI、AFP、预测价值,准确率用(%)表示行χ2检验。以α= 0.05为检验水准。
2 结果
2.1 影像筛查
135例孕妇,脊柱裂114例,其中闭合型脊柱裂21例、开放型脊柱裂93例。21例闭合型脊柱裂胎儿未发现颅内征象,后颅窝和小脑形态均正常;93例开放型脊柱裂中有82例合并“柠檬头征”、“颅后窝消失”、“香蕉小脑”、脑室扩张等颅内征象。对出现明显异常影像学特征胎儿,建议孕妇进一步行基因遗传咨询,对基因结果异常者建议终止妊娠。本次93例开放型脊柱裂者均经引产证实,21例闭合型脊柱裂中19例引产证实,2例产后证实。
2.2 影像表现
胎儿脊柱裂超声表现为椎体变形、缺损,从胎儿脊柱背面冠状扫查,可发现脊柱背侧椎弓的两条平行串珠状,呈强回声,间距离局部变宽;经横切面检查,椎管外围由椎体和椎弓组成的闭合性三角形变成开放性﹐两椎弓分开,呈V形或U形,局部皮肤缺损明显,常合并脑部特征改变,如小脑呈“香蕉征”,后颅窝池消失,“柠檬头”等。图1(封三)为典型胎儿脊柱裂。MRI清晰显示了腰骶部各类畸形形态,矢状位上能够清晰显示脊髓、脊膜向背部膨出,呈高信号,背部软组织与脊髓圆锥粘连,椎管突出﹑膨大,且T1、T2均呈高信号,见图2(封三)。
2.3 各检查方法诊断脊柱裂准确性
135例均接受超声、MRI、血清AFP检查检出畸形114例。三维超声产前准确率83.0%(112/135),MRI产前准确率88.2%(119/135),AFP产前准确率76.3%(103/135),3项联合准确率98.5%(133/135)。见表1。

表1 不同检查方法诊断脊柱裂结果(例)
2.4 各检查方法判断脊柱裂类型效果
114例确诊为胎儿脊柱裂者,62例脊髓外露:一段脊髓呈平板式暴露于外界,病变背部皮肤缺损;18例脊髓脊膜膨出,背部皮肤缺损,存在囊性包块,且囊内容物有脊髓组织或马尾神经组织,囊壁为脊膜;34例脊膜膨出:背部皮肤缺损,囊内容物为脑脊液,囊壁为脊膜。三维超声符合率83.3%(95/114),MRI符合率88.6%(101/114),AFP符合率78.1%(89/114),3项联合符合率99.1%(113/114)。见表2。
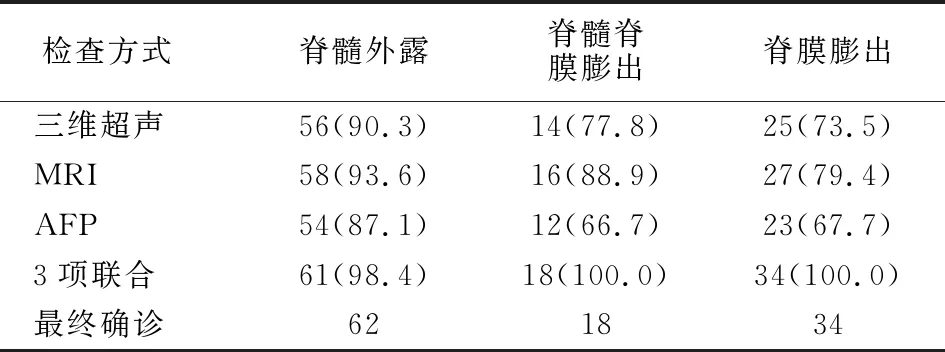
表2 不同检查方法诊断脊柱裂类型符合情况[例(%)]
2.5 ROC曲线分析
ROC曲线分析显示,三维超声、MRI、AFP及联合诊断胎儿脊柱裂均有价值。3项联合与三维超声的AUC比较Z=2.501,P =0.012;与MRI的AUC比较 Z=1.816,P =0.070;与AFP的AUC比较Z=3.570,P<0.001。以ROC曲线最佳临界值时,预测敏感度、特异度见表3。
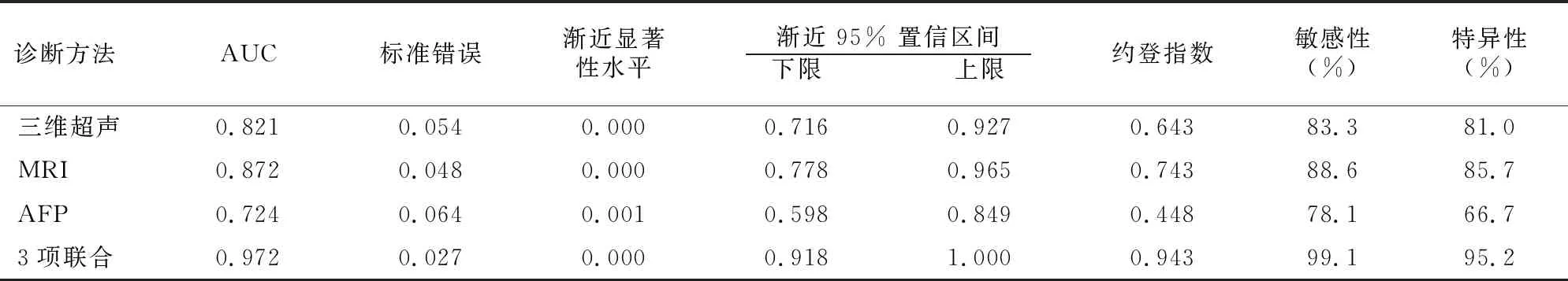
表3 各诊断方式对胎儿脊柱裂预测价值
3 讨论
胎儿先天性脊柱裂多常见发生于腰骶椎。根据脊柱裂形态可分为显性、隐性脊柱裂,其中显性脊柱裂表现为脊髓外露、脊髓脊膜膨出、脊膜膨出;隐性脊柱裂病变较隐蔽,只有椎管缺损无椎管膨出,一般无需特殊治疗,但对日后生长发育造成一定影响。目前产前检查是提高出生质量的主要方法[5-6]。
超声是产科最常用影像技术,但二维超声缺乏对病灶处立体图像表达,准确率低,难以为临床提供准确依据,从而出现漏诊、误诊现象[7]。三维超声分辨率更高,利用三维立体动态影像,能够多维度、多角度观察胎儿情况,直接对胎儿脊柱、颅脑等结构进行分辨,是产科首选技术[8-9]。本次结果中三维超声准确率83.0%,对胎儿畸形有较高诊断准确率。但随着相关研究增多,学者发现超声检查结果极易受到骨伪影、母体肥胖、检查者技术、胎儿体位、羊水量等因素影响,存在一定局限性[10]。而本次三维超声仍有23例误诊,13例因羊水较少胎儿活动受限,无法获取清晰动态图像;10例因胎儿体位影响,无法全面观察脊柱形态,导致误诊。
MRI能够弥补超声不足,不受胎儿体位、羊水量、母体形态等因素影响,具有更大视野,且分辨率高、清晰度高,通过不同切面清晰显示胎儿脊髓、脊柱,完全显示与周围软组织关系,诊断效能更优于超声[11-12]。本次结果中,MRI准确率(88.2%)高于三维超声结果,故对超声诊断不明确者建议行MRI检查,以提高准确率。MRI视野大,成像软组织分辨率高,能够平面成像,不受孕妇骨骼、肥胖干扰,利于清楚显示皮肤、脊柱、消化道异常迹象,且更为准确定位脊柱部位,对于半椎体、椎体融合也可以清楚显示,为优生提供科学依据[13]。但本次仍有16例误诊,与胎儿特殊解剖结构有关,由于MRI视野大,若关节细小易被忽略,导致误诊、漏诊。
血清AFP是神经管畸形时母体首选生化指标,是由胎儿新生卵黄囊、幼稚肝细胞生成的一种糖蛋白,主要形成于胎儿肝脏和母体卵巢中,在正常成人血液中浓度含量较少,但对于孕妇而言,胎儿分泌的AFP可经过脐带进入母体血液,在孕14周后线性升高,20周后可下降[14]。张梅学者[15]研究表明血清AFP指标筛查神经管畸形中有一定效能。本次将AFP用于产前脊柱裂胎儿诊断,准确率76.3%,说明AFP能够起到一定辅助诊断效能。
本文经ROC曲线分析,3项指标联合诊断胎儿脊柱裂的AUC为0.972,具有较高诊断效能。超声是临床方便、可靠的检测方法,但单方面运用可受到多种因素影响,联合MRI检查能够减少超声误判,提高检测正确率,但影像学技术对于隐性脊柱裂者敏感性低,需联合血清学检查,通过评估AFP水平预测机体异常情况有一定客观性,但单方面使用AFP指标评估其敏感性较低,且无法准确辨别畸形部位、形态,故需联合超声、MRI等影像技术。
综上所述,产前神经管畸形筛查可联合三维超声、MRI、血清AFP检查,提高诊断准确率。

