达克罗宁联合纳布啡在老年食管癌术后吻合口狭窄内镜扩张术中的应用
王海东 许亚梅 何平 杨婉容 王鸿旻
甘肃省肿瘤医院,甘肃 兰州730050
食管癌术后吻合口狭窄是最常见的术后并发症之一,吻合口狭窄对患者的预后(生活质量、营养及健康状况)产生负面影响,食管扩张是当前公认治疗吻合口狭窄的一线治疗方法[1,2]。老年食管癌术后吻合口狭窄的患者普遍身体情况较差,内镜扩张术会对周围组织黏膜造成较大刺激,使得许多患者不能耐受时间较长的治疗过程,并有可能诱发恶心、疼痛、心律失常等即时并发症。所以,对麻醉方法和药物的选择就突显重要,以提高老年食管癌术后吻合口狭窄内镜扩张术围术期舒适度、安全性及减少不良反应的发生。
1 资料与方法
1.1 一般资料 选取2019 年6 月至2021 年2 月在甘肃省肿瘤医院内镜中心胃镜室行食管癌术后吻合口狭窄内镜扩张术治疗的老年患者90 例,其中男性57例,女性33 例。采用随机数字表法分为A、B、C 三组,每组30 例,三组性别、年龄、体重及手术时间比较,差异无统计学意义(P>0.05),具有可比性。见表1。本研究经我院伦理委员会审批通过,患者及其家属已签署知情同意书。
表1 三组一般资料比较(±s)

表1 三组一般资料比较(±s)
?
1.2 方法 所有行吻合口狭窄内镜扩张术治疗的老年患者均需要在术前禁食8 小时,禁水6 小时,完善心电图及相关病毒学检查,严密监测患者的心率、呼吸频率等常规指标,开放右臂外周静脉给药通路,给予鼻导管吸氧4L/min,后辅助患者行左侧卧位。A 组在检查治疗前10min 含服达克罗宁胶浆0.1g(10mL),B 组检查治疗前5min 静脉滴注纳布啡0.1mg/kg,C 组在检查治疗前10min 含服达克罗宁胶浆0.1g(10mL)并在检查治疗前5min 静脉滴注纳布啡0.05mg/kg。三组均在患者摆好体位后给予丙泊酚诱导剂量为1.5mg/kg(4mL/10s)静脉缓慢推注,直至患者的意识和睫毛反射完全消失。并随时观察患者的血压、心率以及SpO2等相关指标情况。若患者术中出现呛咳、体动反应等麻醉深度不够的情况时,静脉追加丙泊酚0.5 mg/kg,可多次追加。为保证安全,患者术后观察30 分钟,无明显不适,方可与陪员一起离开。
1.3 评价指标
1.3.1 麻醉药物用量及不良反应。统计麻醉期间丙泊酚的诱导量和追加量。统计麻醉期间不良反应情况(呼吸抑制、呛咳、体动反应)。
1.3.2 各组不同时间MAP、HR、SpO2比较。采用迈瑞监护仪监测记录三组患者入室时(T0)、镜检时(T1)、扩张时(T2)、苏醒时(T3)不同时间的基本生命体征(MAP、HR、SpO2)。
1.3.3 不同麻醉方法效果比较。观察患者术毕清醒所需时间以及术后30 分钟的VAS 评分(疼痛视觉模拟量表)和Ramsay 评分(镇静评分)。
1.4 统计学分析 采用SPSS 20.0 软件进行数据处理,正态分布的计量资料以(±s)表示,多组间比较采用单因素方差分析;计数资料采用[n(%)]表示,比较行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 三组丙泊酚诱导量和追加量及不良反应比较 本研究结果显示,B、C 组术中丙泊酚追加量少于A 组,差异有统计学意义(P<0.05);C 组呼吸抑制、呛咳、体动反应发生均明显少于A、B 两组,差异有统计学意义(P<0.05)。见表2。
2.2 三组不同时间的基本生命体征比较 A、B、C 三组T0、T1、T2、T3时MAP、HR 、SpO2变化均较平稳,且三组间比较无统计学差异(P>0.05)。见表3。
2.3 三组不同麻醉方法效果比较 三组患者在术后30 分钟内的VAS 评分和Ramsay 评分差异无统计学意义(P>0.05),患者术毕观察30 分钟均无不良表现,可安全离开。从清醒时间观察,C 组所需时间低于A、B组,差异有统计学意义(P<0.05)。见表4。
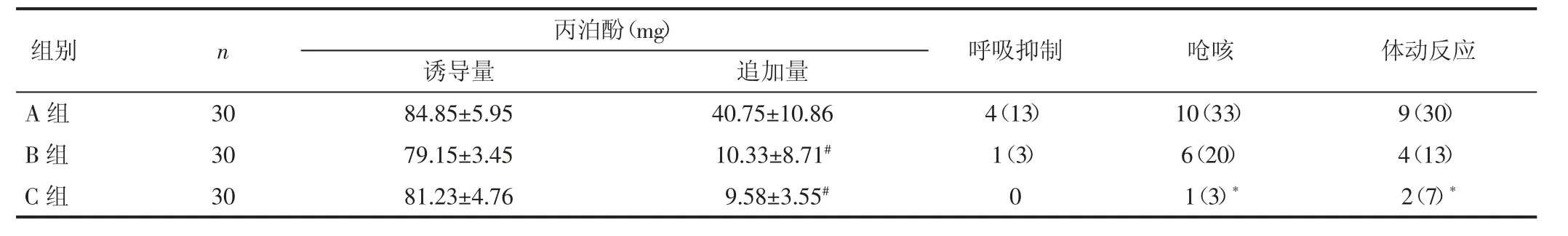
表2 三组丙泊酚诱导量和追加量及不良反应比较[例(%)]
表3 三组不同时间MAP、HR、SpO2 比较(±s)

表3 三组不同时间MAP、HR、SpO2 比较(±s)
?
表4 三组老年患者采用不同麻醉方法效果比较(±s)

表4 三组老年患者采用不同麻醉方法效果比较(±s)
注:与A、B 组比较,*P<0.05
?
3 讨论
我国人口老龄化进程加快,手术、肿瘤等导致的食管狭窄严重影响患者生活质量,且其发生率较高[3]。食管狭窄患者病情大多数会出现反复,需要多次接受治疗[4]。同时,老年患者常合并心血管、呼吸和内分泌系统等慢性疾病,机体耐受力差,因此需要为行食管内镜扩张术的老年患者提供较为安全、舒适的操作环境,减少治疗过程中患者的应激反应。因此,为老年食管癌术后吻合口狭窄的患者,寻求效果好、应激反应低且并发症少的麻醉方式是非常必要的。
丙泊酚具有诱导快速、术后清醒较快的特点,在无痛胃肠镜、宫腔镜、人工流产术中作为首选麻醉用药[5,6],但该药镇痛效应较弱,且对呼吸系统及循环系统也有一定抑制作用,为降低不良反应[7],需与其他类型药物复合使用,减少其使用剂量。
新型局麻药达克罗宁,对黏膜表面穿透性强,麻醉起效快(2~10min),作用持久(2~4h),且对神经系统影响小、过敏反应发生少,含服易于接受并有润滑作用,在咽喉部、气管及支气管和上消化道等黏膜的表面麻醉中均取得了满意效果[8]。
阿片类受体分为κ、μ 和δ,均具有镇痛作用,但是激动μ、δ 受体会产生呼吸抑制[9]。纳布啡是阿片受体的激动拮抗剂,起效快(2~3min)、药效持久(3~6h),对μ 受体具有显著的拮抗效果同时呼吸抑制较轻,存在理想的封顶效应;纳布啡主要激动κ 受体,达到镇静与镇痛效应,镇痛效果与吗啡相当,且对内脏疼痛抑制明确,不良反应更少[10-11],使其更适用于胃肠道手术麻醉[12]。纳布啡安全性较高,若使用得当,甚至可完全避免μ受体相关副作用(呼吸抑制、药物依赖等)的发生[13-14],极少出现激动、幻觉等精神副作用,适用于日间手术或门诊检查的麻醉与镇痛[13]。
本研究表明,三组患者不同时间的基本生命体征,MAP、HR、SpO2变化均较平稳,且三组患者术后30 分钟内的VAS 评分和Ramsay 评分差异无统计学意义,说明三种麻醉方法均可满足老年食管癌术后吻合口狭窄患者行内镜扩张术;但B、C 组术中丙泊酚追加量少于A 组,差异有统计学意义;C 组呼吸抑制、呛咳、体动反应发生均明显少于A、B 两组,差异有统计学意义;且从清醒时间观察,C 组所需时间低于A、B 组,差异有统计学意义;说明C 组较A、B 两组可控性较好。
综上,丙泊酚联合达克罗宁胶浆同时复合小剂量纳布啡(0.05mg/kg)在老年食管癌术后吻合口狭窄患者行内镜扩张术时具有较佳的镇痛和镇静效果,取得理想的临床疗效,可显著缩短患者的清醒时间,安全及可控性较高,同时提升患者及其家属的满意度,值得临床推广使用。

