经阴囊切口手术治疗儿童Ⅰ期睾丸恶性生殖细胞肿瘤
贺敏 蔡嘉斌 茅君卿 李民驹 唐达星 舒强 王金湖
1 浙江大学医学院附属儿童医院、国家儿童健康与疾病临床医学研究中心肿瘤外科,杭州 310000; 2 浙江大学医学院附属儿童医院、国家儿童健康与疾病临床医学研究中心泌尿外科,杭州 310000
儿童睾丸恶性肿瘤约占所有儿童恶性肿瘤的1%~4%[1-2]。因其发病率低,诊疗方案多借鉴成人。睾丸恶性生殖细胞肿瘤(testicular germ cell tumors,TGCT)是儿童最常见的睾丸恶性肿瘤,约占所有睾丸恶性肿瘤的80%~90%,多表现为无痛性睾丸增大,常可早期发现,故临床多数患儿为Ⅰ期[3-4]。手术切除是治疗TGCT的主要方法,经腹股沟切口精索高位结扎术及睾丸肿瘤切除术是传统手术方式[5]。经阴囊切口手术往往用于良性睾丸肿瘤的手术治疗,而在恶性肿瘤中被认为存在种植转移及淋巴道转移的风险。但并没有循证医学证据表明,经阴囊切口手术会增加肿瘤的复发、转移并降低生存率。本研究团队尝试经阴囊切口手术治疗Ⅰ期TGCT,取得良好效果,现报告如下。
材料与方法
一、一般资料
收集2014年1月至2019年12月由浙江大学医学院附属儿童医院收治的41 例无腹股沟及腹膜后淋巴结肿大的TGCT作为研究对象。纳入标准: ①原发单侧TGCT; ②术前影像学评估无腹股沟及腹膜后淋巴结肿大,和(或)无远处转移。排除标准: ①继发性睾丸恶性肿瘤; ②肿瘤直径大于5 cm; ③合并其他系统疾病。将研究对象按手术入路不同分为阴囊切口组及腹股沟切口组,其中经阴囊切口组14例,腹股沟切口组27例。41例患儿年龄8个月至7岁,中位年龄3岁;肿瘤直径为(3.2±1.7)cm。两组患儿术前均行血清甲胎蛋白测定及睾丸、腹股沟、后腹膜B超与CT检查。两组患儿年龄、肿瘤直径、术前AFP值及病理类型差异无统计学意义(P>0.05),临床资料见表1。本研究经浙江大学附属儿童医院伦理委员会审核批准(2020-IRB-168)。
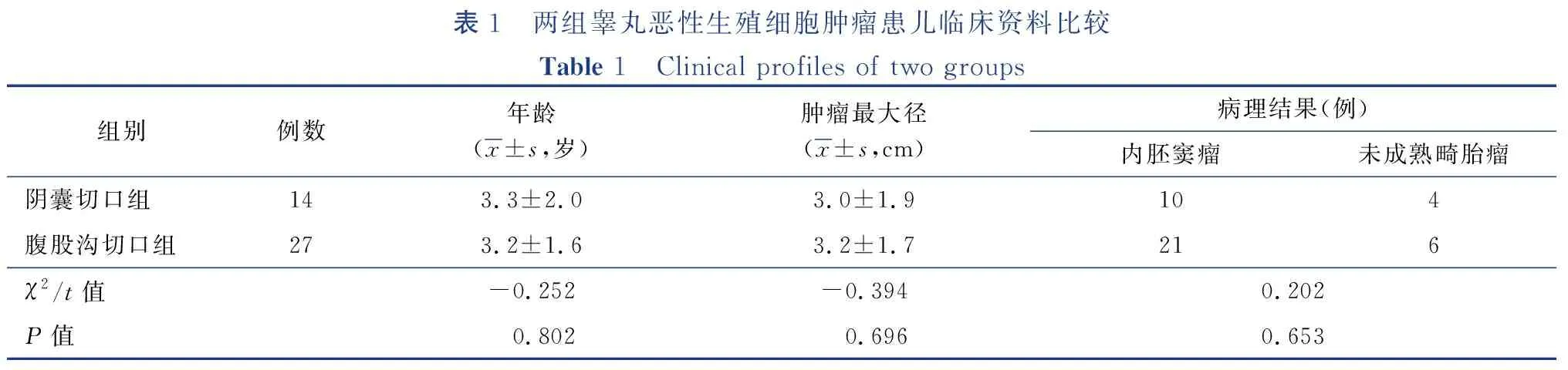
表1 两组睾丸恶性生殖细胞肿瘤患儿临床资料比较Table 1 Clinical profiles of two groups组别例数年龄(x±s,岁)肿瘤最大径(x±s,cm)病理结果(例)内胚窦瘤未成熟畸胎瘤阴囊切口组143.3±2.03.0±1.9104腹股沟切口组273.2±1.63.2±1.7216χ2/t值-0.252-0.3940.202P值 0.802 0.6960.653
二、治疗方法
阴囊切口组采取经阴囊中部横纹切口,显露睾丸后向下牵拉睾丸,动作轻柔,向上游离精索,阻断血流。对于术前高度怀疑内胚窦瘤的患儿,直接行睾丸切除术;若考虑为畸胎瘤,则行睾丸肿瘤剜除术(图1)。术中送快速冰冻病理检查,如结果提示
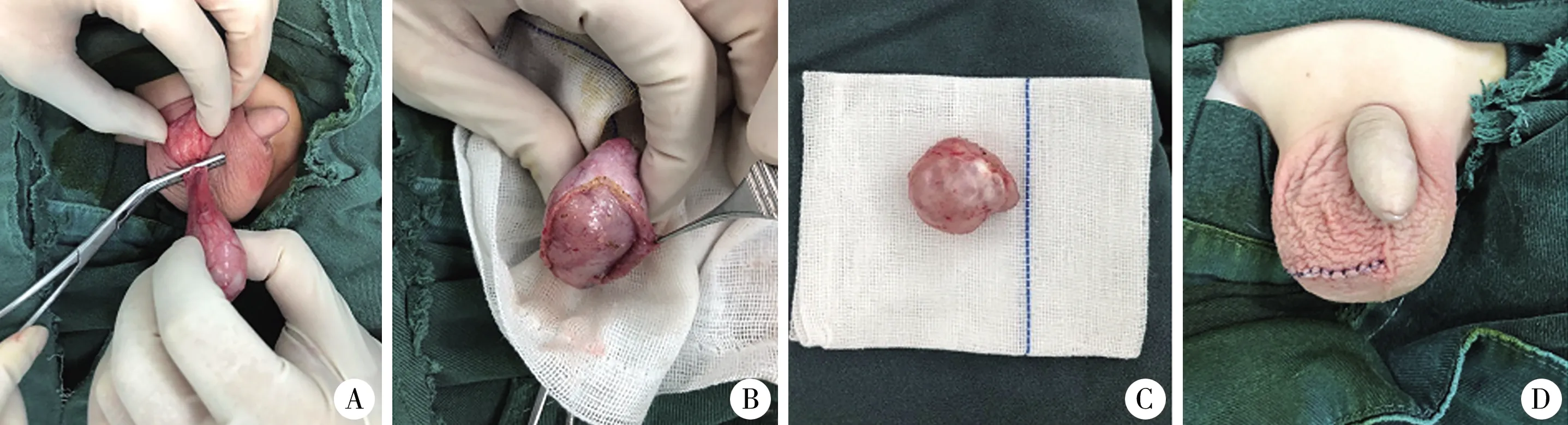
图1 未成熟畸胎瘤行经阴囊切口手术图A:向下牵拉睾丸,用无损伤钳暂时阻断精索; B:切开睾丸被膜,沿肿瘤包膜剜除肿瘤; C:切除肿瘤包膜完整,送术中冰冻病理检查; D:手术切口位于阴囊中下部Fig.1 Key procedures during operation via scrotal incision
为内胚窦瘤,则向上游离精索至最高位,结扎离断并切除睾丸;若为畸胎瘤,则保留睾丸,将剩余未受影响的睾丸修复并送回阴囊。
腹股沟切口组采取经腹股沟横切口或斜切口,打开腹外斜肌腱膜,于肌肉深面找到精索并阻断。再行阴囊中部切口,逐层切开暴露睾丸。考虑为内胚窦瘤的患儿行睾丸切除术;考虑为畸胎瘤的患儿行睾丸肿瘤剜除术。快速冰冻病理检查提示为内胚窦瘤,则于腹股沟切口处结扎精索并离断;若为畸胎瘤,则保留睾丸,将剩余睾丸修复并送回阴囊。
两组术后均定期复查血清甲胎蛋白、腹部超声及胸部CT,对于术后8周甲胎蛋白未降至正常或降至正常后再次升高者予以化疗。
三、随访
采取电话、门诊复查等方式对患儿预后与生存情况进行随访。随访内容包括肿瘤复发及转移情况、患儿生存状况及后续治疗情况等。随访时间截至2020年6月。
四、统计学处理
结 果
一、手术治疗结果
41例均顺利完成手术。阴囊切口组手术时间及术后住院时间分别为(39.3±9.2)min和(3.6±1.5)d,腹股沟切口组手术时间及术后住院时间分别为(42.0±8.6)min和(4.3±2.2)d,两组差异无统计学意义(P>0.05)。并发症方面,阴囊切口组有1例出现切口裂开,予定期换药后愈合;腹股沟切口组无一例围手术期并发症发生,两组差异无统计学意义(P>0.05)。
二、两组手术前后血清AFP值的变化
采用重复测量方差分析比较手术前后AFP变化,阴囊切口组F=10.08、P=0.003,腹股沟切口组F=5.26,P=0.012,术后AFP明显降低,两组手术前后差异均有统计学意义(P<0.05)。两组各时间段AFP值比较,差异均无统计学意义(P>0.05)。详见表2。
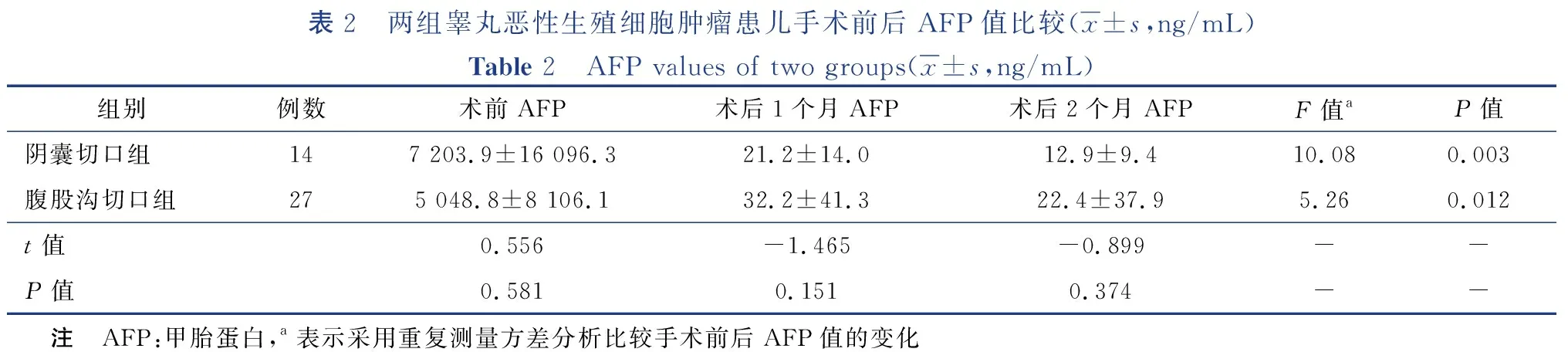
表2 两组睾丸恶性生殖细胞肿瘤患儿手术前后AFP值比较(x±s,ng/mL)Table 2 AFP values of two groups(x±s,ng/mL)组别例数术前AFP术后1个月AFP术后2个月AFPF值aP值阴囊切口组147 203.9±16 096.321.2±14.012.9±9.410.080.003腹股沟切口组275 048.8±8 106.132.2±41.322.4±37.95.260.012t值0.556-1.465-0.899--P值0.5810.1510.374-- 注 AFP:甲胎蛋白,a表示采用重复测量方差分析比较手术前后AFP值的变化
三、随访结果
两组术后随访时间分别为6~74个月和8~69个月。阴囊切口组有1例患儿AFP下降至正常后再次升高,影像学检查及查体均未见异常,无局部及远处转移病灶;腹股沟切口组出现腹膜后淋巴结转移1例,肺转移1例,AFP下降后再次升高1例;两组复发病例经化疗后均治愈。两组在肿瘤复发、转移方面比较,差异无统计学意义(P>0.05)。两组总体生存率均为100%,无病生存率分别为13/14及24/27,差异无统计学意义(P>0.05)。详见表3。

表3 两组睾丸恶性生殖细胞肿瘤患儿手术情况比较Table 3 Intraoperative findings of two groups组别例数手术时间(x±s,min)术后住院时间(x±s,d)并发症(例)复发a(例)阴囊切口组1439.3±9.23.6±1.511腹股沟切口组2742.0±8.64.3±2.203χ2/t值-0.953-1.2461.9770.165P值0.3460.220.160.685 注 a复发是指手术后原位肿瘤复发、肿瘤远处转移或血清AFP下降后再次升高
讨 论
儿童TGCT多表现为无痛性睾丸增大,随着超声的普及及其敏感度的提高,早期发现的TGCT患儿逐渐增多[6]。精索高位结扎及睾丸切除术被广泛接受的手术入路为经腹股沟切口[7]。其优点是可直接对精索进行高位阻断,也可防止阴囊被肿瘤侵犯,同时可对可疑的腹股沟淋巴结进行活检。TGCT临床分为三期,Ⅰ期患儿的手术关键为精索高位结扎及肿瘤切除,而Ⅱ、Ⅲ期常需加做淋巴结清扫或转移灶切除[8-9]。有文献报道经阴囊切口手术治疗Ⅰ期睾丸卵黄囊瘤获得了满意疗效,无一例复发及死亡,且创伤小、切口隐蔽[10]。
本研究通过对经阴囊和经腹股沟切口两种手术方式进行比较,发现阴囊切口组患儿均能在腹股沟韧带水平以上高位结扎精索,年龄小的患儿甚至可达腹股沟内环口水平,术后病理表明精索切缘均为阴性。手术并发症发生率及复发率低,未出现血行转移与局部种植转移。两组手术时间、术后住院时间相比,阴囊切口组均少于腹股沟切口组,但差异无统计学意义,分析原因可能为: ①腹股沟切口组通常需做腹股沟及阴囊两个切口,耗时相对较长; ②阴囊切口组病例数相对较少,可能导致偏差。故本研究表明,经阴囊切口和传统腹股沟切口手术相比具有相同的临床疗效,且手术相关并发症并无差异,两种手术方式的安全性均较高。
年幼儿腹股沟相对较短,直径小于5 cm的肿瘤通过腹股沟切口可拖出体外进行手术,单纯经阴囊切口亦能游离至高位精索。但当肿瘤直径较大(尤其大于5 cm),睾丸从腹股沟切口拖出体外较困难,常需要加做阴囊切口或延长腹股沟切口。单纯经阴囊切口手术亦可对精索进行阻断后再处理睾丸肿瘤。在暴露睾丸后可将睾丸向下牵拉,将精索游离后阻断,但应尽量避免揉捏肿瘤。由于小儿腹股沟短,组织疏松,可将精索游离至腹股沟韧带水平予以离断,以达到高位结扎的目的。本组患儿随访结果也证实,经阴囊切口手术并未增加肿瘤转移及复发的发生率。因此,单纯阴囊切口手术既可达到高位精索阻断及结扎的目的,又能切除肿瘤,且切口更为隐蔽。
因不同病理类型的肿瘤侵袭性、预后不同,治疗方式也会有所区别。对于术前高度怀疑内胚窦瘤的患儿,应直接行根治性睾丸切除术,也有文献报道内胚窦瘤患儿保留睾丸手术获得较好预后[11]。若考虑为畸胎瘤,则手术取决于术中冰冻结果及患儿年龄。青春期前的畸胎瘤,不考虑为成熟或不成熟畸胎瘤,因此在保证肿瘤完整切除的前提下,如术中冰冻切片证实为畸胎瘤,可行保留睾丸手术;而青春期患儿的畸胎瘤为多倍体DNA,存在潜在恶性风险,需行根治性睾丸切除[12]。
Ⅰ期TGCT患儿术后是否需化疗尚存在争议,目前比较被接受的观点是基于手术方式、病理类型及术后AFP值进行综合判断。在术前血清AFP正常且没有影像学转移证据的前提下,青春期前的Ⅰ期TGCT基本能够达到完整切除,因此不常推荐化疗等辅助治疗[13]。对于Ⅰ期TGCT患儿在根治性睾丸切除术后8周,如果血清甲胎蛋白水平高于正常,则需进行化疗。一项多中心研究发现Ⅰ期TGCT患儿仅通过手术治疗就可获得极高的生存率,术后6年监测无病生存率约为80%,所有复发或AFP增高的患儿经进一步行手术切除和化疗后均可治愈,5年生存率达100%[11]。
此外,Ⅰ期TGCT患儿是否行腹膜后淋巴结清扫也有争议,一般认为腹膜后淋巴结转移的发生率较低,广泛腹膜后淋巴结清扫术创伤大,并发症较多,故可不行广泛腹膜后淋巴结清扫术[14]。随着影像学以及正电子发射计算机断层显像(positron emission tomography,PET)技术的发展,淋巴结转移的准确率大大提高,因此不必常规行淋巴结活检或清扫[15]。如影像学检查高度怀疑淋巴结转移,应常规行淋巴结清扫,此时经阴囊切口手术并不合适。
综上所述,经阴囊切口手术治疗儿童Ⅰ期TGCT可达到与传统腹股沟切口同样的临床疗效和预后。在重视切口美观的时代,经阴囊切口手术有明显的优势,该术式操作简单、损伤小、并发症少,值得临床推广应用。但是,由于儿童TGCT发病率较低,本研究样本量较少,且为单中心研究,其远期疗效需进一步验证。
利益冲突所有作者均声明不存在利益冲突
作者贡献声明文献检索为贺敏,论文调查设计为贺敏、蔡嘉斌、茅君卿,数据收集与分析为贺敏、蔡嘉斌、茅君卿、李民驹、唐达星,论文结果撰写为贺敏,论文讨论分析为贺敏、唐达星、舒强、王金湖

