不同时机行玻璃体切割术对眼外伤临床疗效的影响
张利皓
(聊城市光明眼科医院眼外伤眼底病外科,山东 聊城 252000)
眼是人体精细且重要的器官,能帮助人们看清事物,但由于眼暴露于人体表面,极易因外伤等因素而引发视力障碍,甚至失明[1-2]。调查显示,超过90%的眼外伤患者为婴幼儿及青壮年群体[3]。由于受伤累及眼球前后段,因此,眼外伤病情较为复杂、严重,若未得到及时、有效的诊治,极易导致眼球萎缩,甚至导致眼球丧失,严重影响患者的正常生活及生活质量。玻璃体视网膜手术在由眼外伤所致视力无光感的临床治疗中具有良好的应用效果,可在一定程度上改善患者的视力水平,但并不适用于脉络膜广泛缺失、神经损伤及视网膜患者[4-6]。随着医疗水平及医疗技术的不断发展,玻璃体切割术逐渐广泛应用于眼外伤的临床治疗,能有效保留眼球形态,有利于预防眼球萎缩,但目前临床针对眼外伤患者实施玻璃体切割术的具体治疗时机仍存一定争议。基于此,本研究选取2017年9月至2019年6 月本院收治的70 例(70 眼)眼外伤患者作为研究对象,旨在探讨玻璃体切割术应用于眼外伤患者的具体治疗时机,现报道如下。
1 资料与方法
1.1 临床资料 选取2017 年9 月至2019 年6 月本院收治的70例(70眼)眼外伤患者作为研究对象,按照随机数字表法分为两组,每组35例(35眼)。研究组男25 例,女10 例;年龄19~67 岁,平均(38.43±3.29)岁;受伤原因:钝挫伤4 例,穿通伤12 例,异物伤14 例,爆炸伤5 例;受伤部位:右眼21 例,左眼14例。对照组男24 例,女11 例;年龄18~68 岁,平均(38.46±3.31)岁;受伤原因:钝挫伤4 例,穿通伤13例,异物伤15例,爆炸伤3例;受伤部位:右眼22例,左眼13例。两组临床资料比较差异无统计学意义,具有可比性。本研究经本院医学伦理委员会审核批准。
纳入标准:均为单眼受伤患者;均伴随严重的视力受损症状;患者及家属均对本研究知情同意并签署知情同意书。排除标准:存在心肺功能障碍;存在高血压、糖尿病;单纯眼睑裂伤、泪小管断裂。1.2 方法 两组均接受玻璃体切割术治疗,对照组于伤后1 周内行玻璃体切割术治疗,研究组于伤后1~2 周行玻璃体切割术治疗,两组均由同一名高年资、高职称的临床医师完成相应操作。玻璃体切割术:予以患者常规检查或三面镜检查,包括眼压、视力、B 超检查、间接眼底镜、直接眼底镜、裂隙灯显微镜。检查过程中应尽量多涂抹藕合剂,以防眼压升高。于手术显微镜下行玻璃体切割治疗,于颞下方角膜缘后及2、10 点3.5 mm 处,使用巩膜穿刺刀一次性全层切开巩膜,随后逐一置入切割头、光导纤维与灌注头,缝合角膜边缘部位,相互接触镜固定圈,将切率调整为每分钟500~600 次,由中心向周边,并由前向后一次性切除玻璃体内的膜状物、机化条索和淤血[7]。于巩膜表面两直肌间隙留置预置缝线,同时,将巩膜环扎带置于其上。针对晶状体脱位患者,应实施晶体切割术治疗,术后收紧环扎带。若患者存在化脓性眼内炎则需有效清除玻璃体脓团、纤维条索等浑浊物,给予1 mg 万古霉素[VIANEXS.A(PLANT),注册证号H20030375,规格:0.5 g]注射于玻璃体腔内。
1.3 观察指标 ①临床疗效[8]:功能治愈,治疗后,患者视网膜成功解剖复位,眼球屈光间质透明,眼球重建成功,视力水平由光感视力提升>0.025,或术后视力水平提升≥2 行;解剖治愈,患者视网膜成功解剖复位,眼球屈光间质透明,眼球重建成功,但视力水平未达到功能治愈;无效,治疗后,患者视力水平未明显改善,难以实现视网膜复位,眼球萎缩,眼球重建失败。总有效率=功能治愈率+解剖治愈率。②比较术后12个月最佳矫正视力(best corrected visual acuity,BCVA)变化情况,分为无光感、光感、手动、指数。③比较两组术后1 周眼压值,眼压正常值为10~21 mmHg。④并发症,包括角膜水肿、前房渗出性炎症、玻璃体再出血、化脓性眼内炎硅油依赖。
1.4 统计学方法 采用SPSS 26.0统计学软件分析数据,计量资料以“±s”表示,组间比较采用t检验,计数资料以[n(%)]表示,组间比较采用χ2检验,等级资料采用Z检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较 研究组治疗总有效率为94.29%,高于对照组的71.43%,差异有统计学意义(P<0.05),见表1。
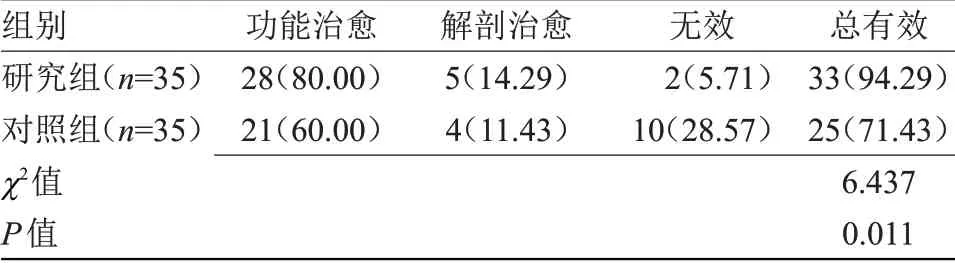
表1 两组临床疗效比较[n(%)]Table 1 Comparison of clinical efficacy between the two groups[n(%)]
2.2 两组术后12 个月BCVA 比较 研究组BCVA优于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组术后12个月BCVA比较[n(%)]Table 2 Comparison of BCVA between the two groups at 12 months after operation[n(%)]
2.3 两组术后1周眼压比较 研究组眼压≤21 mmHg比例为94.29%,高于对照组的71.43%,差异有统计学意义(P<0.05),见表3。

表3 两组术后1周眼压比较[n(%)]Table 3 Comparison of intraocular pressure between the two groups at 1 week after operation[n(%)]
2.4 两组并发症发生率比较 研究组并发症发生率为11.43%,低于对照组的40.00%,差异有统计学意义(P<0.05),见表4。

表4 两组并发症发生率比较[n(%)]Table 4 Comparison of the incidence of complications between the two groups[n(%)]
3 讨论
眼外伤是临床发病率较高的眼科疾病之一,多数眼外伤患者因暴力所致,病情复杂且程度较重,患者病情涉及眼组织,极易因相关因素(如眼球内异物、玻璃体积血等)导致视力丧失、眼球萎缩等[9-10]。既往,临床通常以分次处理方式作为眼外伤的主要治疗手段,但该方式操作时间较长,极易导致患者错失手术治疗的最佳时机,若相关并发症未得到及时处理,易对患者预后产生不良影响,部分患者可能出现眼球继发性损伤等异常情况,进一步影响其生活质量。眼外伤危害性较大,手术成功与否与患者预后密切相关[11-12]。此外,手术治疗时机也十分关键,对于伴随严重损伤的患者,如视网膜脱离、大量玻璃体脱出、眼内炎严重、眼内异物较大、眼球破裂等,应积极采取相应的治疗措施,以有效控制炎症反应,随后再开展手术治疗;对于轻度损伤患者,可择期实施手术治疗[13-14]。
玻璃体切割术是目前临床用于治疗多种眼科疾病的高水准显微手术之一,也是目前眼科复杂性最高的一种术式,主要治疗眼外伤、玻璃体视网膜病变(增殖性)、玻璃体混浊、视网膜脱离(复杂性)等眼科疾病。玻璃体切割术对扩展视网膜脱离患者治疗范围具有积极意义,通常应用于治疗难度大、无法治疗、无理想疗效的视网膜脱离患者[15]。近年来,由于玻璃体切割术在各级医疗机构被推广应用,使难治性、复杂性视网膜脱离患者疾病获得了治愈疾病或取得良好预后的希望。玻璃体切割术在操作中能有效清除玻璃体内的淤血、切除受损玻璃体等,对避免眼局部炎症增生具有积极意义[16]。同时,玻璃体切割术可清除病原微生物、降低炎症因子水平,且术中使用(灌注)激素、抗菌药物,可进一步提高临床疗效及预后,而清除增生细胞性膜对解除其牵拉视网膜状态具有一定效果,有利于松懈视网膜嵌顿状态,促进视网膜复位进程[17]。
但应注意的是,不同时机进行玻璃体切割术对眼外伤患者疗效及预后具有重要影响。眼外伤发生后一般分为3 个阶段[18]:①炎症反应阶段,一般指伤后1 周内,此阶段眼局部表现为炎症介质渗出、细胞水肿、组织出血等,行玻璃体切割手术治疗时,术中创伤所致出血风险较高,影响手术操作者术野从而导致组织分离困难,难以保障患者手术治疗有效性及安全性。②细胞增生阶段,一般指伤后1~2 周,眼局部炎症介质渗出、细胞水肿、组织出血等情况逐渐减少,同时成纤维细胞显著增殖,外伤所致伤口痊愈,此时眼部情况平稳,有利于承受外科手术所致创伤。③组织重建阶段,一般指伤后2 周以上,此阶段眼部并发症逐渐发生并出现视网膜脱离,此时距患者受伤间隔时间较长,机化增殖组织产生,且受各类并发症影响,不利于患者预后。本研究结果显示,研究组治疗总有效率、眼压≤21 mmHg 比例均高于对照组,BCVA 优于对照组,并发症发生率低于对照组,差异有统计学意义(P<0.05),与朱鑫磊等[19]的研究结果相符。但应注意,本研究篇幅短,纳入样本量少,因此,还需扩大样本量深入研究。
综上所述,眼外伤后1~2周实施玻璃体切割术有利于提高临床疗效及治疗安全性,值得临床推广应用。

