过敏原筛查评价婴幼儿配方奶粉使用效果的应用价值分析
曾志,杨汉华,赖远禄,黄炳暖,吴冰萍,傅萍燕,谢冰华
(1.龙岩人民医院输血科,福建 龙岩 364000;2.龙岩人民医院儿科,福建 龙岩 364000)
婴幼儿过敏性疾病的发生率随全球过敏性疾病的逐年上升而升高,严重影响婴幼儿的正常生长发育[1]。牛奶蛋白过敏是婴幼儿临床常见的过敏性疾病,欧美国家婴幼儿牛奶蛋白过敏发生率可达2.0%~7.5%,其典型临床症状包括呕吐、腹泻、血便、湿疹、神经及呼吸系统感染等,患儿会出现明显的烦躁哭闹情况,影响其睡眠进食。研究指出,牛奶蛋白过敏的主要原因可能与婴幼儿胃肠道屏障发育不成熟、免疫系统发育不完善等有关,临床实践发现牛奶蛋白过敏严重情况下可导致患儿出现过敏性休克甚至死亡,因此,临床上应尽早治疗此类患儿,以改善患儿预后[2]。目前国内外调查发现,婴幼儿期采取营养干预,可降低过敏性疾病的发生率,因此,母乳喂养的同时,可选择水解配方奶粉应对母乳不足或无法母乳喂养的情况[3]。虽然目前国内外已对妊娠期或婴幼儿期喂养干预进行大量研究,但对于牛奶蛋白过敏患儿行喂养期营养干预后血清学相关抗体指标变化和临床症状的短期潜在影响尚不明确[4]。基于此,本研究取2019年1月至2020年6月于本院行过敏原筛查阳性的150例牛奶过敏患儿作为研究对象,旨在分析过敏原筛查评价婴幼儿配方奶粉使用效果的应用价值,现报道如下。
1 资料与方法
1.1 临床资料 选取2019 年1 月至2020 年6 月于本院行过敏原筛查阳性的150例牛奶过敏患儿作为研究对象,随机分为深度水解蛋白配方奶粉(hydrolyzed protein formula,HPF)组、普通奶粉组和单纯母乳组,每组50例。本研究获得本院伦理学会委员会审核批准。3 组临床资料比较差异无统计学意义,具有可比性,见表1。

表1 3组临床资料比较Table 1 Comparison of clinical data among the three groups
1.2 纳入及排除标准 纳入标准:患儿就诊时均有皮肤、消化道或呼吸道相关过敏症状,且经过敏原筛查阳性;月龄3~18 个月;临床资料完整;患儿家长均对本研究知情同意并自愿签署知情同意书。排除标准:伴发其他并发症者;胃肠道先天性功能障碍者;合并明显先天畸形、器质性功能障碍或遗传代谢性疾病者;早产儿或低出生体质量者;并发全身感染者。
1.3 方法 普通奶粉组和单纯母乳组开展营养宣教和普通喂养。HPF 组在常规母乳喂养基础上加用水解配方喂养,如下步骤:①当牛奶特异性免疫球蛋白E(specific immunoglobulin E,sIgE)值0.7~3.5 时(即牛奶sIgE 值2 等级),嘱HPF 喂养3 个月。3 个月后来院复诊调整喂养方案。②当牛奶sIgE值≥3.5 时(即牛奶sIgE 值≥3 等级),嘱氨基酸水解配方奶粉喂养3 个月。3 个月后来院复诊调整喂养方案,根据临床症状等情况决定是否调整水解配方奶粉,标准如下:①当牛奶sIgE 值0.7~3.5 时(即牛奶sIgE 值2 等级),HPF 喂养3 个月后,临床过敏症状有所缓解,将HPF 改适度水解配方奶粉喂养;临床过敏症状未有改善,则将HPF 改氨基酸水解配方奶粉喂养3 个月。并嘱3 个月后再次返院复诊。②当牛奶sIgE值≥3.5时(牛奶sIgE值≥3等级),氨基酸水解配方奶粉喂养3 个月后,临床过敏症状有所缓解,将氨基酸水解配方奶粉改HPF 喂养;临床过敏症状未有改善,则将继续氨基酸水解配方奶粉喂养3 个月。并嘱3 个月后再次返院复诊。3 组均营养干预6个月后复诊。
1.4 观察指标 ①临床疗效,显效:治疗后,患儿消化道、皮肤和呼吸道感染症状消失或明显改善;有效:治疗后,患儿消化道、皮肤和呼吸道感染症状有好转;无效:患儿消化道、皮肤和呼吸道感染症状未好转甚至有加重。总有效率=(显效+有效)例数/总例数×100%。②临床症状改善情况,包括皮肤湿疹、呼吸道感染及消化道症状的发生情况。③生长发育情况,包括身长和体质量增长速度。④干预前及干预3、6个月后,采集3组患儿血清,并使用吸入性食物过敏原特异性IgE 抗体检测试剂盒检测患儿的血清sIgE水平。
1.5 统计学方法 采用SPSS 22.0统计学软件分析数据,计量资料以“±s”表示,组间比较采用t检验,多组比较采用单因素F分析,计数资料以[n(%)]表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 3 组干预3、6 个月后临床疗效比较 干预3、6个月后,HPF 组治疗总有效率均高于普通奶粉组,差异有统计学意义(P<0.05),见表2。

表2 3组干预3、6个月后临床疗效比较[n(%)]Table 2 Comparison of clinical efficacy of three groups after 3,6 months of intervention[n(%)]
2.2 3 组干预3个月后生长发育情况比较 干预3、6个月后,HPF组、单纯母乳组身长与体质量增长速度均高于普通奶粉组,差异有统计学意义(P<0.05),见表3。
表3 3组干预3、6个月后生长发育情况比较(±s)Table 3 Comparison of growth and development of three groups after 3,6 months of intervention(±s)

表3 3组干预3、6个月后生长发育情况比较(±s)Table 3 Comparison of growth and development of three groups after 3,6 months of intervention(±s)
注:与普通奶粉组比较,aP<0.05
组别HPF组普通奶粉组单纯母乳组F值P值例数50 50 50身长增长速度(cm/月)干预3个月11.32±0.14a 9.13±0.13 10.99±0.22a 2 463.074 0.023干预6个月10.29±2.32a 9.01±1.32 9.87±1.45a 6.921<0.001体质量增长速度(g/月)干预3个月1 873.76±156.20a 1 678.33±187.30 1 896.39±200.88a 21.600<0.001干预6个月1 898.28±189.29a 1 622.28±120.39 1 887.28±110.29a 58.620<0.001
2.3 3 组干预前后临床症状改善情况比较 干预后,HPF 组皮肤湿疹、呼吸道感染及消化道症状发生率均低于干预前,HPF组消化道症状发生率低于普通奶粉组和单纯母乳组,差异有统计学意义(P<0.05),见表4。
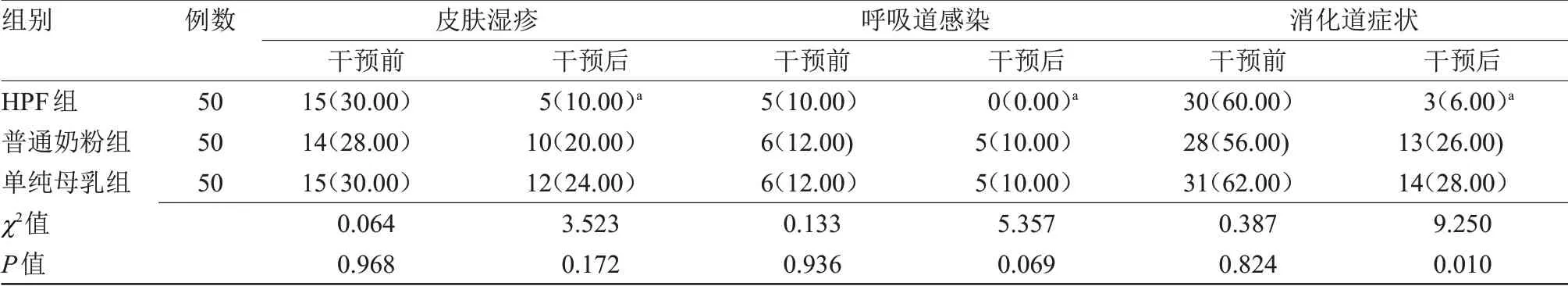
表4 3组干预前后临床症状改善情况比较[n(%)]Table 4 Comparison of clinical symptom improvement of three groups before and after intervention[n(%)]
2.4 3 组干预前后牛奶sIgE 水平比较 干预前,3组牛奶sIgE 水平比较差异无统计学意义;干预3、6个月后,HPF 组牛奶sIgE 水平低于普通奶粉组、单纯母乳组及本组干预前,差异有统计学意义(P<0.05),见表5。
表5 3组干预前后牛奶sIgE浓度比较(±s,kU/I)Table 5 Comparison of milk sIgE concentration in three groups before and after intervention(±s,kU/I)
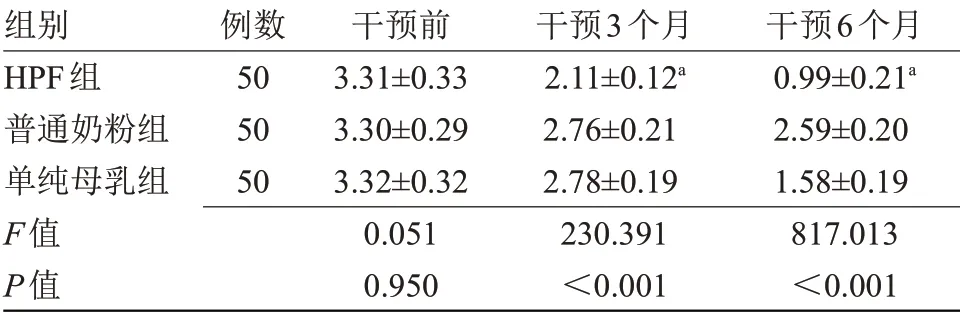
表5 3组干预前后牛奶sIgE浓度比较(±s,kU/I)Table 5 Comparison of milk sIgE concentration in three groups before and after intervention(±s,kU/I)
注:与本组干预前比较,aP<0.05
组别HPF组普通奶粉组单纯母乳组F值P值例数50 50 50干预前3.31±0.33 3.30±0.29 3.32±0.32 0.051 0.950干预3个月2.11±0.12a 2.76±0.21 2.78±0.19 230.391<0.001干预6个月0.99±0.21a 2.59±0.20 1.58±0.19 817.013<0.001
3 讨论
近年来,食物过敏发病率不断升高,成为备受全球关注的公共卫生问题,牛奶蛋白过敏是一种婴幼儿较为常见的食物过敏症,数据显示有5%~15%的儿童存在疑似牛奶蛋白过敏的症状[5]。牛奶蛋白过敏的临床症状包括口腔过敏综合征、胃肠道症状(腹泻、呕吐、反流)、呼吸道症状(喘息、哮喘、咳嗽)、皮肤症状(瘙痒、湿疹、水肿)等,严重患儿可出现急性过敏综合征,诱发过敏性休克甚至死亡[6]。奶蛋白过敏患儿大多存在特应性疾病家族史,或存在多种食物不耐受情况,受蛋白摄入不足影响,过敏患儿通常会出现营养不良现象,影响其正常生长发育,虽然随着儿童年龄的增长,其免疫力会逐渐增强,家长仍需慎重选择患儿饮食,因此,临床上建议对此类患儿开展及早干预,以改善其预后。
关于婴幼儿易出现牛奶蛋白过敏的病理机制,目前已有研究指出其与婴幼儿免疫系统发育尚不完全、功能尚不完备有关[7-8]。婴幼儿的胃肠道屏障发育不完善,具有通透性高、消化液分泌不足、细胞排列疏松等特点,牛乳蛋白进入婴幼儿胃肠道后可能会通过胃肠道屏障直接进入血液,成为过敏原诱发食物变态反应,使患儿出现过敏症状[9]。因此,如何降低牛奶导致的过敏反应,保障婴幼儿在母乳相对不足的情况下摄入足量优质蛋白质成为医务工作者研究的重点方向。
本研究结果显示,干预3、6个月后,HPF组治疗总有效率均高于普通奶粉组(P<0.05),提示HPF治疗牛奶过敏患儿效果确切。研究调研发现,使用HPF 可将患儿腹泻治疗有效率由75.0%提高至89.7%,同时,应用HPF 患儿腹胀、呕吐等的消退时间明显短于应用常规奶粉患儿[10]。分析原因为,HPF 主要是利用水解、加热、超滤等复杂工艺制作而成的奶粉,处理过程中能显著减少蛋白质中存在的抗原性,但处理过程不会明显损失奶粉的营养价值,因此,可降低患儿过敏症状的发生率。本研究结果显示,干预3、6个月后,HPF组身长与体质量增长速度均高于普通奶粉组(P<0.05),与何素健[11]研究结果相似。分析原因为,普通奶粉中含有较多的生物活性物质,增加婴幼儿胃肠道吸收的难度,明显增加过敏风险,而水解奶粉能在处理过程中将大分子牛乳蛋白分解为小分子的肽段与游离氨基酸,该过程会破坏过敏原的空间结构,减少其抗原性,更易被婴幼儿胃肠道吸收,也不易出现过敏[12]。本研究结果显示,干预3、6 个月后,HPF 组牛奶sIgE水平低于普通奶粉组、单纯母乳组及本组干预前(P<0.05),提示应用HPF 后婴幼儿的体内牛奶抗明显降低,同时,可通过监测婴幼儿牛奶sIgE 水平变化评估婴幼儿过敏风险,进而针对性的制订制营养干预方案。
综上所述,对牛奶过敏患儿进行过敏原筛查,并开展营养干预,可缓解患儿的过敏症状,有助于加快患儿生长发育,降低其血清牛奶过敏原水平,临床疗效显著,值得临床推广。

