当归拈痛汤治疗湿热型亚急性湿疹的临床观察
刘瑶,樊仪,史雯
(北京市第六医院,北京 100007)
0 引言
湿疹是一种临床常见的皮肤疾病,具有反复发作、瘙痒难耐、迁延不愈等特点[1]其临床主要以剧烈的瘙痒,对称性、多形性的皮肤损害,如红斑、丘疹、水疱、糜烂、渗液以及皮肤肥厚、苔藓化,易复发为特点。亚急性湿疹主要是指急性湿疹急性发作后,虽然渗出、红肿均减轻,但仍伴有少量丘疱疹的炎症性皮肤病,也是皮肤科常见疾病[2]。有研究[3]显示湿疹作为一种Ⅳ型变态反应,主要包括急性期、慢性期以及亚急性期,其中,亚急性期湿疹临床主要表现为以红肿炎症减轻、渗出减少、皮损为暗红色、糜烂以及水疱等逐渐愈合、存在少量鳞屑和丘疹等为主,患者的病情以及瘙痒症状都能逐渐好转,但也能转变成为慢性湿疹。近年来,随着人们生活压力的增大和生活方式的转变,湿疹的发病率有上升的趋势,对人们的身心健康造成极大的影响,导致患者生活质量明显降低[4]。中医皮肤病的外治疗法及方药,是体现学科特色与保持疗效的关键核心要素[5]。现讨论当归拈痛汤加减联合西药治疗湿热型亚急性湿疹的临床疗效。
1 资料与方法
1.1 一般资料
研究对象为在2019年6月至2021年5月我院就诊治疗的 80例湿热型亚急性湿疹患者,随机分为 2 组。研究组40例,男17例,女23例;年龄19~64岁,平均(39.20±12.29)岁;病程5~46月,平均(17.70±11.52)月。对照组40例,男15例,女25例;年龄16~ 64岁,平均(39.63±11.98)岁;病程4~34月,平均(16.68±8.54)月。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
诊断标准西医诊断标准参照《临床皮肤病学》[6]中相关规定:①由急性湿疹反复发作所引起,或一开始就呈亚急性炎症反应;②皮损多分布在四肢、手足、肛周及外阴,呈现小丘疹、鳞屑、结痂为主,亦可有糜烂、轻度浸润。
中医诊断标准参照《中药新药临床研究指导原则》[7]中相关规定,辩证为湿热血虚证。主证:瘙痒,有渗出,皮肤色红,肥厚浸润,呈苔藓样化或上覆有少许鳞屑;次证:心烦,口渴,舌质红,苔黄腻。
1.3 选择纳入标准
凡符合上述中医诊断标准及中医辨证标准,并在一周内未服用抗过敏及清热燥湿类中药者均可纳试验病例。排除标准(包括不适应症及剔除标准):①年龄小于12周岁,妊娠哺乳期妇女,对本药过敏者。②合并心血管、肝、肾及消化系统和造血系统等严重原发疾病,精神病患者。③不符合纳入标准,未按规定用药,无法判断疗效或资料不全等影响疗效或安全性判断者。
1.4 治疗方法
两组于治疗期间均避免肥皂刺激、热水浴,忌食辛辣食物。
对照组:口服依巴斯汀(杭州仟源保灵药业有限公司生产批号210601)10mg bid,外用丁酸氢化可的松(天津金耀药业有限公司生产批号21060308) bid。
研究组:在西医治疗基础上,予以当归拈痛汤加减,组方如下:当归15g,猪苓15g,泽泻12g,白术15g,苍术15g,苦参10g,羌活10g,防风10g,茵陈8g,太子参10g,升麻6g,知母6g,石斛15g,合欢皮20g,蛇床子5g,益母草15g。
1.5 评价标准
⑴瘙痒程度:偶尔瘙痒,不需要用药止痒,不影响正常的生活和工作,评为1分;阵发性的瘙痒,需要用药止痒,影响正常的生活和工作,评为2分;剧烈的瘙痒,对生活和工作有严重影响,评为3分。(2)皮疹形态:红斑、水泡或丘疱疹,评为1分;渗出或糜烂,评为2分;苔藓变、肥厚,评为3分[8]。(3)皮损面积:使用手掌测量面积法,每一个手掌面积为一个记分单位,记2分;面积不足手掌面积为半个记分单位,记1分。症状总评分=瘙痒程度评分+皮疹形态评分+皮损面积评分。
临床疗效标准为:痊愈,症状总评分减少95%及以上;显效,症状总评分减少70%及以上,但不足95%;有效,症状总评分减少50%及以上,但不足70%;无效,症状总评分减少不足50%。临床总有效率=(患者总数-无效患者)/患者总数×100%。
1.6 统计学方法
数据处理软件为SPSS 19.0,试验所获得的治疗前后计量资料用平均数±标准差(±s)表示,符合正态分布的数据比较采用t检验;计数资料用百分数(%)表示。检验标准设置为P<0.05。
2 结果
2.1 症状总评分
治疗前,两组患者症状总评分之间的差异无统计学意义(P>0.05)。治疗后,研究组瘙痒程度、皮疹形态、皮疹面积评分较治疗前有明显改善(P<0.01),对照组瘙痒程度与皮疹形态评分较治疗前有所改善(P<0.05),皮疹面积较治疗前有明显改善(P<0.01)。两组对于瘙痒程度的改善差异有统计学意义(P<0.01),对皮疹形态的改善差异有统计学意义(P<0.05),对皮疹面积的改善差异无统计学意义(P>0.05)。如表1所示。
表1 症状总评分(分,±s)
注:与组内治疗前相比,*P<0.05,**P<0.01。与对照组治疗后相比,#P<0.05,##P<0.01
组别 瘙痒程度 皮疹形态 皮疹面积对照组 治疗前 2.48±0.55 2.38±0.74 4.53±1.60治疗后 2.33±0.69* 2.23±0.83* 1.85±1.23**研究组 治疗前 2.60±0.50 2.50±0.55 4.67±1.14治疗后 1.3±0.82**## 1.40±0.71**# 1.60±1.03**
2.2 临床总有效率
研究组的临床总有效率为77.50%(31/40),高于对照组的50.00%(20/40),且差异具有统计学意义(P<0.01),如表2所示。
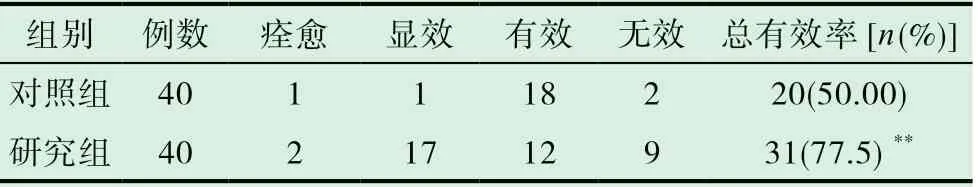
表2 临床总有效率
2.3 不良反应发生情况
两组患者治疗期间均未出现严重的不良反应。
3 讨论
湿疹发生的内界因素多与先天体质虚弱、免疫力低下、遗传等相关,而外界因素常常是因个体工作生活环境或情志刺激等诱发。湿疹通常以皮肤瘙痒、红肿、疼痛、渗出等为主要临床表现,轻者仅病及局部,严重者往往会波及全身皮肤。亚急性湿疹是急性湿疹与慢性湿疹之间的阶段,以小丘疹、鳞屑或结痂为主,其临床症状主要表现为瘙痒、糜烂等,具有高发病率、易反复发作等特征[9]。目前,西医治疗主要采用抗组胺药、糖皮质激素等,能够迅速控制症状,但长期应用会导致激素依赖性皮炎、皮肤萎缩等不良反应的发生[10],且复发率较高。
中医并无湿疹诊断,临床上一般将其归于“浸淫疮”“湿疮”等范畴[11],是一种由多种内外因素所引起的具有渗出倾向的皮肤炎症性疾病以多形性皮损、对称分布、有渗出倾向、自觉瘙痒、反复发作、易成慢性为临床特征,可发生于任何年龄、性别和季节,而以先天禀赋不耐者为多,严重影响患者生活质量,临床常分为急性、亚急性、慢性3期[12]。中医认为内外之邪彼此作用形成了湿疹发病的主要病机[13],多因先天禀赋不耐,后期缺乏调养,饮食失节,脾胃损伤,情志不遂,导致脾失健运,蕴久化热以及湿浊内停,而腠理不密,外感风热湿邪,里外相搏,于腠理积聚,最终浸淫皮肤,发湿疮[14]。《外科正宗》曰“乃风热、湿热、血热三者交感而发”,亚急性湿疹的发生多由急性湿疹迁延不愈而致,湿热内蕴,浸淫肌肤,故见肌肤糜烂,湿疹病程较长,反复发作,血热动风,故见瘙痒、鳞屑等症。《丹溪心法》中有:“诸痒为虚,血不荣于肌腠,所以痒也”。
本研究结果显示,研究组总评分明显小于对照组(P<0.01);研究组临床总有效率明显高于对照组(P<0.01);研究组瘙痒症状改善明显优于对照组(P<0.01);皮疹形态评分优于对照组(P<0.05);两组皮疹面积评分对比治疗前均有明显改善(P<0.01),两组间对比差异无统计学意义(P>0.05)。
依巴斯汀与丁酸氢化可的松为抗组胺药和糖皮质激素的联合用药,具有抗炎、抗过敏、止痒和减少渗出的作用,是临床上的常见用药,有明确疗效,可明显减少皮疹面积,但对于某些顽固皮疹,对照组在形态和瘙痒的改善上不及研究组。
研究组在对照组基础上联合当归拈痛汤加减。当归拈痛汤是清利湿热的著名方剂,方名取其使疼痛拈而去之之意,首载《医学启源》,金元四大家之一的李杲,对此方部分药物剂量进行修改,后收录进《兰室秘藏》,原方主治“湿热为病,肢节烦疼,肩背沉重,胸膈不利,遍身疼痛,下注于胫,肿痛不可忍[15],后世有用此方治疗诸疮的先例。方中羌活、茵陈为君,羌活辛散祛风,苦燥胜湿,且善通痹止痛;茵陈善能清热利湿,两药相合,共成祛湿疏风,清热除弊之功。臣以猪苓、泽泻利水渗湿;黄芩、苦参清热燥湿;防风、升麻解表疏风,分别从除湿、疏风、清热等方面助君药之力。佐以白术、苍术燥湿健脾,以运化水湿邪气;本证湿邪偏胜,所用诸除湿药性多苦燥,易伤及气血阴津,以太子参、当归益气养血;知母、石斛清热养阴,能防诸苦燥药物伤阴,使祛邪不伤正。患者久病,热入血分,加生地清热凉血,益母草活血利水,取“治风先治血, 血行风自灭”之意;患者瘙痒重,常伴烦躁,加蛇床子燥湿祛风止痒,合欢皮解郁除烦。
综上所述,当归拈痛汤加减与西药的联合西药治疗湿热型亚急性湿疹的临床具有一定疗效,能够明显改善瘙痒等临床症状。

