间羟胺预泵注对腰麻下老年全髋关节置换术患者术中血流动力学及术后早期临床转归的影响
郭 慧 黎笔熙 廖家涛 殷国江 夏中元
武汉大学人民医院麻醉科 湖北 武汉 430060
老年人因生理退行性改变,骨质疏松,极易发生骨折,其中股骨颈骨折尤为常见,随着我国人口快速老龄化,临床上此类患者数量日益增加,全髋关节置换术是股骨颈骨折最主要的治疗方式。目前认为此类手术的麻醉方式,相比于全身麻醉,椎管内麻醉对于高龄患者麻醉效果更佳,全身干扰更小[1,2],因此更为常用。但是老年患者在蛛网膜下腔神经阻滞(简称腰麻)后易发生低血压,且已有研究表明,术中低血压与术后并发症的发生存在明显相关性[3],从而对患者临床转归产生不良影响。血管活性药物目前常被用来治疗已发生的低血压。然而,预防性使用血管活性药物预防术中低血压的发生,从而减少术中、术后并发症的发生,更符合加速康复外科的理念,可能更有利于患者术后康复。间羟胺是临床治疗术中低血压的常用药物,间羟胺预泵注预防腰麻后低血压的有效性及安全性已于产科广泛应用后证实[4,5],而在老年髋关节置换手术患者中相关研究尚待观察。本研究旨在观察预防性静脉泵注间羟胺对腰麻下老年全髋关节置换手术患者术中血流动力学及术后早期临床转归的影响。
1 资料与方法
1.1 临床资料本研究经武汉大学人民医院(以下简称本院)伦理委员会审批通过,伦理审查号:[2020]038-2。患者及家属均签署知情同意书。选取本院2020 年2 月至2021 年8 月择期行全髋关节置换术患者100 例,年龄>60 岁,美国麻醉医师协会(American Society of Anesthesiologist,ASA)分级Ⅱ~Ⅲ级,排除有严重心脑血管疾病史,精神神经疾病史,严重全身慢性疾病,严重肝、肾、肺功能不全,高血压病血压控制不佳(入手术室血压>160 mmHg),有椎管内麻醉及动脉穿刺置管禁忌患者。采用随机数字表法随机分为间羟胺组和对照组,间羟胺组(M组):腰麻药物注射的同时以0.3 μg/(kg·min)速度静脉泵注间羟胺(北京市永康药业有限公司,批号21090438),n=50;对照组(C 组):腰麻药物注射同时静脉泵注等量生理盐水,n=50。
1.2 麻醉方法两组患者术前常规禁食水,核对信息无误后入手术室,常规连接心电图、无创血压及脉搏血氧饱和度监测,给予2 L/min 鼻导管吸氧,由巡回护士建立外周静脉通道后给予5 mL/(kg·h)醋酸钠林格注射液,麻醉医生在局麻下行桡动脉有创动脉血压监测并监测血气,待患者动静脉穿刺完成3 min 后,每隔3 min 测量记录1 次血压心率,记录3 次,计算三组平均值,作为患者基础(T0 时)血压及心率。所有患者平卧位在超声下行患侧髂筋膜间隙阻滞,15 min 后测试阻滞效果,评估阻滞有效后摆患侧向上的正侧卧位行腰麻,于L3~L4椎间隙行腰麻穿刺,穿刺成功后在蛛网膜下腔注射由0.75%布比卡因2 mL+灭菌注射用水1 mL 配制成的轻比重0.5%布比卡因12 mg,麻醉完成后患者回归仰卧位,调整麻醉平面于T10水平左右,确认麻醉效果后开始消毒手术,术后均使用相同配方静脉镇痛泵。M 组在腰麻药物注射同时即以0.3 μg/(kg·min)速度静脉泵注间羟胺,C 组注射等量生理盐水,直至手术完成逐渐停药。药物输注期间两组患者血压调控目标为维持收缩压(SBP)波动在基础SBP±20%范围。 若输注期间两组患者出现高血压(SBP>20%基础值或高于160 mmHg),则暂停泵注药物,观察5 min,若血压降低则调整间羟胺泵速继续输注,若血压未降低则予以佩尔地平0.2 mg 对症处理,若两组患者出现低血压(SBP<20%基础值或低于90 mmHg),单次静脉推注间羟胺0.3 mg,同时增大泵注药物速度继续输注,观察5 min,若血压无法维持,排除出血出液因素后,可重复单次给药;若患者心率≤50 次/min 且SBP 低于基础值的90%,或心率<45 次/min,则给予0.5 mg 阿托品静脉推注,若出现心动过速则予以艾司洛尔对症处理。所有麻醉操作均由熟练掌握超声及椎管内麻醉的同一高年资医生完成。
1.3 观察指标记录两组患者麻醉前(T0),麻醉后5 min(T1)、15 min(T2)、30 min(T3)、45 min(T4)、60 min(T5)以及手术结束(T6)时的SBP 及心率(HR),记录T0 和T6 时乳酸(Lac)水平,记录两组患者术中发生低血压、高血压、心动过缓、心动过速等不良反应的情况,记录两组患者术后首次下床活动时间、术后总住院时间,使用手术并发症严重程度分级(Clavien-Dindo 分级)[6]分类记录术后出院前各类并发症的发生情况,包括术后48 h 内低血压、恶心呕吐、心动过速、心动过缓、发热、输血、谵妄、疼痛[视觉模拟评分(VAS)>3 分],以及心功能不全、急性冠脉综合征、脑卒中、肺炎等肺部并发症、肝肾功能异常及院内死亡等。
1.4 统计学方法采用SPSS 25.0 统计学软件进行分析。使用Shapiro-Wilk 检验判断连续性数据是否服从正态分布。所有服从正态分布的计量资料采用均数±标准差(±s)表示,组间比较采用独立样本t检验;非正态分布计量资料以中位数(四分位数间距)[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验。重复测量数据比较采用重复测量方差分析。计数资料以频数表示,组间比较采用卡方检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较本研究共纳入100例患者,所有患者均完成试验,两组患者性别、ASA分级、年龄、身高、体重、入手术室基础SBP、HR、手术时间、术中补液量及术中出血量、尿量比较无统计学差异(P>0.05)(表1)。
表1 两组患者一般资料比较[±s;M(P25,P75);n=50]
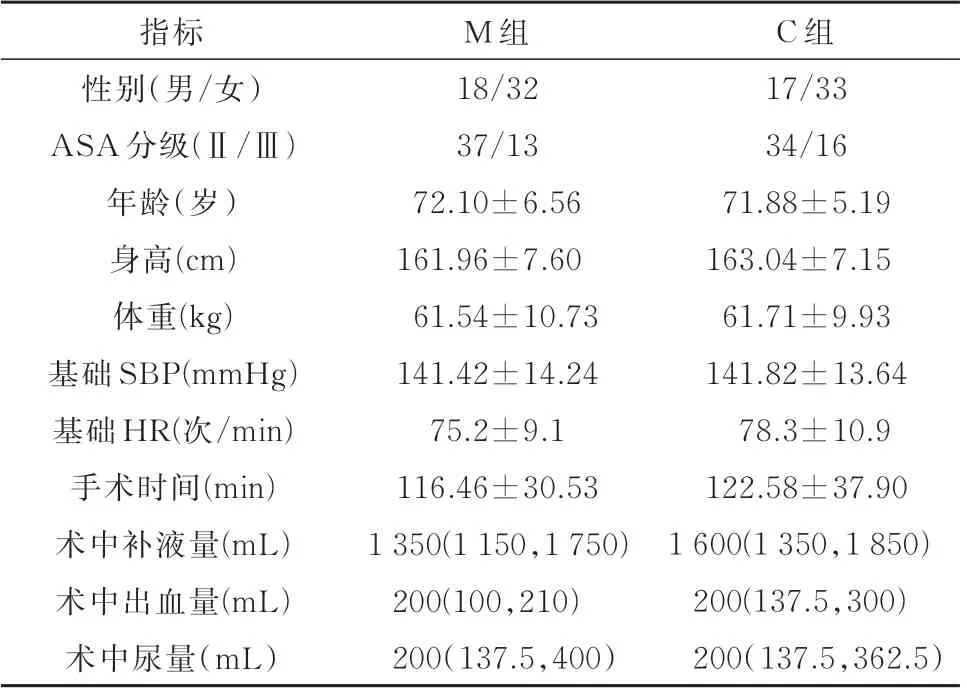
表1 两组患者一般资料比较[±s;M(P25,P75);n=50]
指标性别(男/女)ASA 分级(Ⅱ/Ⅲ)年龄(岁)身高(cm)体重(kg)基础SBP(mmHg)基础HR(次/min)手术时间(min)术中补液量(mL)术中出血量(mL)术中尿量(mL)M 组18/32 37/13 72.10±6.56 161.96±7.60 61.54±10.73 141.42±14.24 75.2±9.1 116.46±30.53 1 350(1 150,1 750)200(100,210)200(137.5,400)C 组17/33 34/16 71.88±5.19 163.04±7.15 61.71±9.93 141.82±13.64 78.3±10.9 122.58±37.90 1 600(1 350,1 850)200(137.5,300)200(137.5,362.5)
2.2 两组患者各时间点SBP、HR、Lac 值T0、T1、T2 时M 组与C 组间的SBP 无统计学差异(P>0.05),而T3、T4、T5、T6 时M 组SBP 水平较C组明显高(P<0.05)。M 组与C 组间HR 变化比较没有明显差异(P>0.05)。M 组Lac值T6时比T0时降低,C组Lac值T6时比T0时升高(P<0.05)(表2)。
表2 两组患者各时间点SBP、HR、Lac 值(±s;n=50)
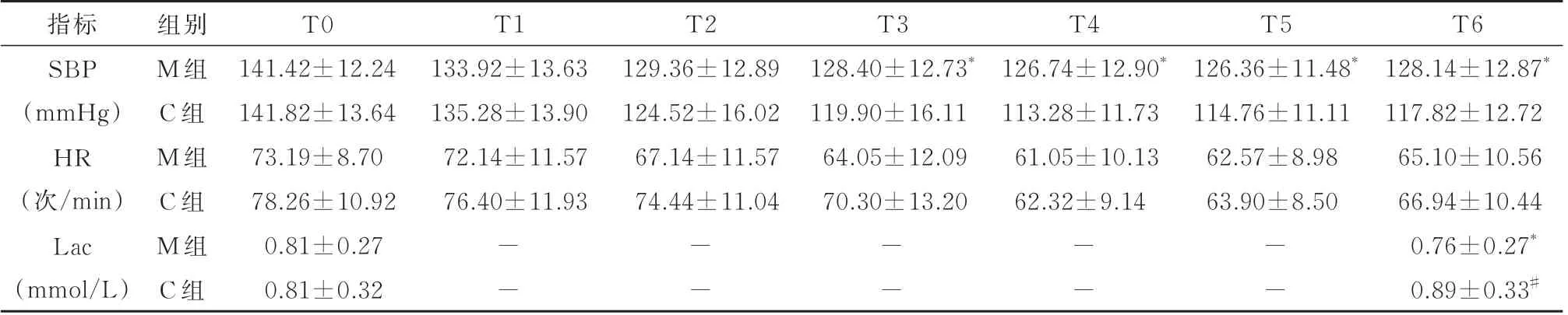
表2 两组患者各时间点SBP、HR、Lac 值(±s;n=50)
与C 组比较,*P<0.05;与T0 时比较,#P<0.05
指标SBP(mmHg)HR(次/min)Lac(mmol/L)T6 128.14±12.87*117.82±12.72 65.10±10.56 66.94±10.44 0.76±0.27*0.89±0.33#组别M 组C 组M 组C 组M 组C 组T0 141.42±12.24 141.82±13.64 73.19±8.70 78.26±10.92 0.81±0.27 0.81±0.32 T1 133.92±13.63 135.28±13.90 72.14±11.57 76.40±11.93 T2 129.36±12.89 124.52±16.02 67.14±11.57 74.44±11.04 T3 128.40±12.73*119.90±16.11 64.05±12.09 70.30±13.20 T4 126.74±12.90*113.28±11.73 61.05±10.13 62.32±9.14 T5 126.36±11.48*114.76±11.11 62.57±8.98 63.90±8.50————--
2.3 两组术中不良反应及并发症发生率术中M组患者低血压的发生率明显低于C 组(P<0.05),术中两组均未发生高血压;M 组患者术中有3 例患者发生了需要使用阿托品处理的心动过缓,C 组患者中有5 例患者使用了阿托品,两组比较无统计学差异(P>0.05),两组均无心动过速情况发生;两组患者术中恶心呕吐发生率相比无统计学差异(P>0.05)(表3)。

表3 术中不良反应及并发症发生率比较[例(%);n=50]
2.4 两组患者术后并发症发生率、术后首次下床时间、术后住院时间比较M 组术后并发症:恶心呕吐2 例,短时间谵妄1 例,发热2 例,输血3 例,心功能不全1 例;C 组术后并发症:恶心呕吐3 例,低血压3 例,短 时 间 谵 妄1 例,发 热3 例,输 血6 例,心 动过速1 例,肺炎1 例,肝功能异常2 例,心功能不全2例,急性冠脉综合征1 例,脑梗1 例。按照Clavien-Dindo 分 级:Ⅰ级 并 发 症M 组5 例,C 组10 例;Ⅱ级并发症,M 组3 例,C 组10 例;Ⅳa 并 发 症M 组1 例,C 组3 例;两组均无其他等级并发症发生。
M 组术后发生Clavien-DindoⅡ级并发症患者少于C 组(P<0.05),而发生Ⅰ级和Ⅳa 级并发症患者两组无统计学差异(P>0.05),见表4。两组患者术后首次下床活动时间和住院时间比较,差异有统计学意义,M 组患者下床时间较C 组时间短(P<0.05);住 院 时 间M 组 也 比C 组 明 显 缩 短(P<0.05)(表4)。
表4 两组患者术后并发症发生率、术后首次下床时间、术后住院时间比较(±s;n=50)
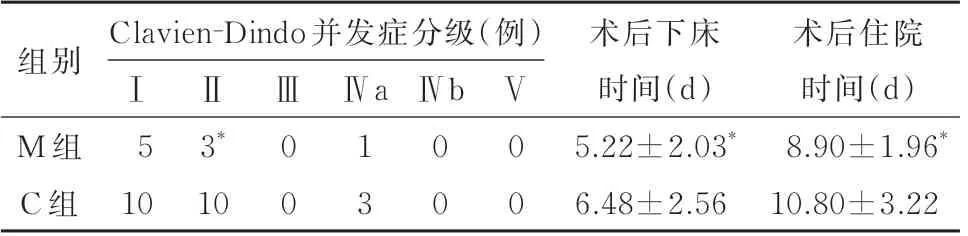
表4 两组患者术后并发症发生率、术后首次下床时间、术后住院时间比较(±s;n=50)
与C 组比较,*P<0.05
组别Clavien-Dindo 并发症分级(例) 术后住院时间(d)8.90±1.96*10.80±3.22ⅡⅠ5Ⅳa Ⅳb M 组C 组3*10 10Ⅲ0 0 1 3 0 0Ⅴ0 0术后下床时间(d)5.22±2.03*6.48±2.56
3 讨论
腰麻因其对呼吸系统影响小,不使用阿片类药物而减少了由此引起的恶心、呕吐等并发症,对全身干扰较小,能改善术后认知功能,降低住院期间并发症的优势[2],在临床上被广泛应用于老年患者手术麻醉,尤其在基层医疗单位,甚至是高龄患者全髋关节置换术的优选麻醉方法。本研究麻醉方式选择了腰麻复合患侧髂筋膜神经阻滞,因为髂筋膜神经阻滞可以减少腰麻摆体位操作时疼痛造成的血流动力学波动[7],使T1 时的试验数据更真实,患者更舒适。低血压是腰麻后常见的并发症,文献报道老年患者腰麻的低血压发生率高达70%~87%[8]。本研究对照组患者低血压发生率为76%,与文献报道一致。腰麻后,麻醉区域血管扩张,引起回心血量减少,心排量降低[9],加上老年人交感神经调节功能受损、动脉血管弹性降低,且常合并心血管基础疾病,储备能力下降,心血管补偿机制受限等原因增加了腰麻后低血压的发生率[10]。术中低血压是大手术后许多不良后果的一个已知预测因子[11],可能引起术后恶心呕吐、急性肾衰、急性心梗、缺血性脑卒中、术后谵妄、住院时间延长,甚至死亡等并发症[12-14],从而导致患者转归不良。
目前临床上应对老年患者术中低血压的方法,有术前补液扩容和应用血管活性药物[15]。但单纯补液扩容的方法用于心功能减退的老年患者,会增加肺水肿、急性心功能不全等并发症的风险[16];而应用血管活性药物的方法在临床目前多作为低血压发生后的补救措施。间羟胺是临床治疗术中低血压的常用药物,已有研究发现,在接受择期剖宫产术的足月妊娠患者中,预防性使用间羟胺可以减小血流动力学的波动,能有效预防术中低血压及不良 反 应 的 发 生[4,5,17]。本 研 究 将 间 羟 胺 预 防 性 应 用于老年全髋关节置换术患者,结果显示,与C 组比较,M 组麻醉后血压下降幅度更小,术中低血压发生率也明显降低且两组患者HR 变化没有明显差异,血流动力学更加平稳,这与产科的研究结果相同。间羟胺是一种拟肾上腺素药物,主要兴奋α 肾上腺素受体,缩血管作用弱而持久,用于腰麻患者,可以直接激动外周血管α 肾上腺素受体,使阻力血管收缩,抵消了腰麻后的扩血管效应;同时激动β 肾上腺素受体,可以增强患者心肌收缩力,在提升血压的同时减少了反射性心动过缓的发生,因其对β 肾上腺素受体的兴奋作用较弱,因此对患者心率的影响不明显,本研究结果显示,M 组患者术中需要干预的心动过缓的患者并未增加,也验证了间羟胺对心率无明显影响的药效学效应。
本研究结果显示M 组患者术中乳酸值呈下降趋势,提示预防性使用间羟胺有利于组织微循环的灌注,可以改善细胞氧供。本研究采用Clavien-Dindo 分级对术后并发症进行严重程度分级记录,结果显示M 组术后Clavien-Dindo 分级Ⅱ级并发症的患者显著少于C 组,Clavien-Dindo 分级Ⅱ级包括术后输血及需要使用药物治疗的心动过速、肺炎、肝肾功能异常等并发症,这也是M 组患者术后下床时间更早、术后住院时间更短的原因。但我们发现,M组也未能完全避免老年患者低血压的发生,这表明可能存在更加合适的泵注速度或泵注时间,这也是需要我们进一步研究的。
综上所述,静脉预泵注间羟胺用于老年全髋关节置换手术患者,可有效降低术中低血压的发生率,减少术中血流动力学波动,改善组织灌注,减少术后并发症的发生,缩短患者术后首次下床活动时间和术后住院时间。

