耳聪丸联合针灸、激素治疗突发性聋临床观察及预后因素分析*
吴文科 胡革 常卫
突发性聋是耳鼻咽喉科常见急症,常伴有耳鸣或(和)眩晕,极大地影响患者的生活质量[1]。突发性聋的发病率为5~27/10 万[2],其病因不明,影响预后的因素不清。本研究回顾性分析2012 年1 月~2019年7 月在我院住院治疗的355 例患者的资料,探讨耳聪丸联合针灸、激素治疗突发性聋的效果以及影响突发性聋患者治疗效果与预后的因素。
资料与方法
1 临床资料
2012 年1 月~2019 年7 月在本院住院治疗的突发性聋患者,资料完整病例355 例, 男女比例为0.84∶1,年龄11~85 岁,平均(43.97±14.75)岁。伴发耳鸣患者283 例(79.7%),伴发眩晕患者89 例(25.1%),同时伴有耳鸣、眩晕患者76 例(21.4%)。纳入标准:①符合中华医学会耳鼻咽喉头颈外科学分会2015 年制定的突发性聋诊断和治疗指南[3];②初发;③治疗前后记录资料完整;④均使用激素及针灸治疗。
2 方法
在各项基础治疗相同的条件下,根据使用耳聪丸与否分为观察组和对照组。
2.1 对照组
泼尼松口服(1mg/kg,不超过60mg)或地塞米松10mg+5%葡萄糖注射液静脉滴注,连用3~5d;银杏叶制剂+5%葡萄糖注射液或者0.9%氯化钠溶液静脉滴注7~10d;针灸,每天一次,针灸穴位为:耳门、听宫、听会、翳风、足三里、气海、脾俞,连续7~10d,所有针灸均为同一医师完成。
2.2 观察组
在对照组基础上加用耳聪丸口服,每次10g,每天2 次,连用7~10d。耳聪丸为本院制剂为通窍活血汤加减,其成分为:麝香、红花、水蛭、赤芍、川芎、丹参、黄芪、党参、葛根、黄精、龟甲、磁石。
3 疗效评定[3]
有效:受损频率听力平均提高大于15dB。无效:受损频率听力平均提高不足15dB。有效率=有效例数/总例数。
4 统计学分析
应用SPSS 26.0 进行统计学分析,先后采用单因素和多因素的非条件logistic 回归分析,探讨各预后危险因素与突发性聋治疗疗效之间的关系。采用卡方检验比较耳聪丸治疗效果,检验水准为α=0.05。
结果
1 两组疗效对比
观察组269 例,其中有效患者159 例,无效患者110 例;对照组86 例,其中有效患者46 例,无效患者40 例。耳聪丸治疗组有效率明显高于对照组,但差异不具有统计学意义,见表1。

表1 两组突发性聋患者治疗效果比较(例,%)
2 单因素logistic 回归分析
变量赋值情况见表2,单因素logistic 回归分析结果显示,年龄、发病至干预时间、伴发眩晕情况与突发性聋疗效相关,见表3。

表2 疗效相关因素及其赋值
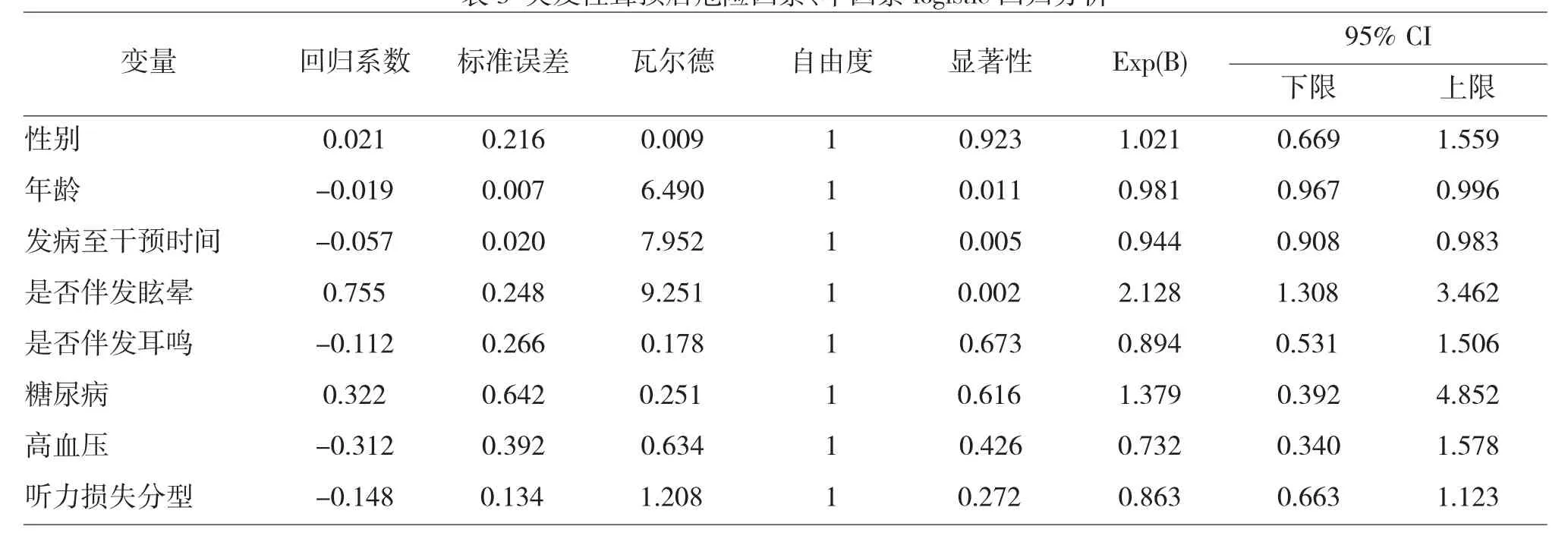
表3 突发性聋预后危险因素、单因素logistic 回归分析
3 多因素logistic 回归分析
将单因素logistic 回归分析显示有统计学意义的结果作为协变量,疗效有无作为因变量,行多因素logistic 回归分析(见表4),结果显示:年龄越小,治疗效果越好;发病之干预时间越早,治疗效果越好;伴发眩晕者,治疗效果更差。
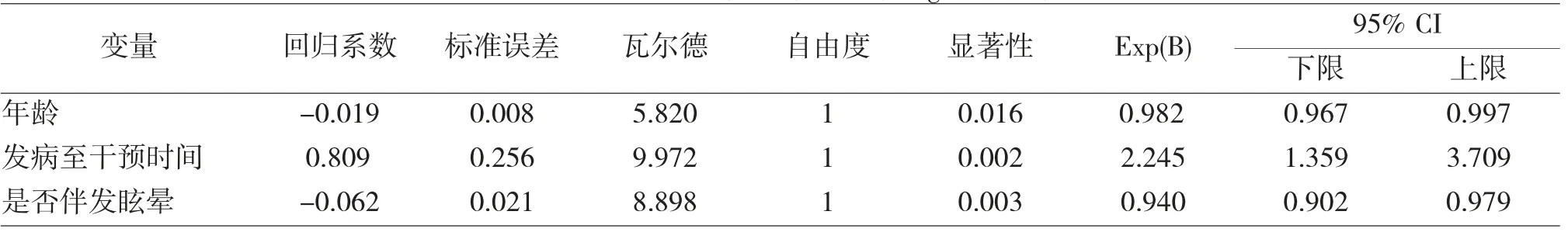
表4 突发性聋预后危险因素多因素logstic 回归分析
讨论
突发性聋为72h 内突然发生的、原因不明的感音神经性听力损失,至少在相邻的2 个频率听力下降≥20dBHL[3]。突发性聋病因及发病机制不明,甚至有学者[4]提出突发性聋仅是一种潜在的病理表现,是疾病的一种症状,有自愈倾向,目前缺乏明确有效的治疗手段。或许,西方以相邻3 个频率的平均听阈水平作为诊断标准,更能反映本病的客观情况。激素是目前临床上治疗突发性聋的主要手段,但其治疗效果仍然不如人意。Xie 等[5]回顾分析了129 例突发性聋患者资料,患者使用口服或鼓室内注射激素治疗,平均随访时间为17.9 个月,最后一次随访,仅42.6%的患者显示听力较治疗前改善。突发性聋对大部分患者以后的生活质量造成严重影响[1,4]。
突发性聋属于中医学“暴聋”范畴,其病因病机复杂,涉及邪、火、痰、淤,但淤滞之变可能贯穿整个病程当中[6]。气血不通阻于耳之经络,致机体清阳之气不能上充于耳窍,耳失濡养而失去“清能感音、空可纳音”之功,导致“暴聋”[7]。因此,气滞血瘀证突发性聋为常见中医证型,治疗应以调节气血、疏通经络为主[6]。通窍活血汤是《医林改错》中的理血古方,具有活血化淤,通窍聪耳之功效。多项研究[8-10]显示通窍活血汤联合针灸治疗气滞血瘀证突发性聋,听力改善明显。耳聪丸是我院在通窍活血汤基础上,加之补气养阴诸药化裁成剂,选用麝香芳香走窜,活血散结;红花、水蛭破血散结,祛瘀通窍;赤芍、川芎、丹参活血行气,通经活络;黄芪、党参补益气血;黄精、葛根养阴;龟甲、磁石补肾聪耳。李果丽等[11]将50 例气滞血瘀型突发性聋患者随机分为两组,耳聪丸联合地塞米松治疗组效果明显优于地塞米松对照组。而且相较于传统汤剂,耳聪丸更容易被病人所接受。
本研究中突发性聋患者共355 例, 其中糖尿病患者10 例(2.81%),高血压病患者31 例(8.73%),伴发耳鸣患者283 例(79.7%),伴发眩晕患者89 例(25.1%)。患者全部使用激素及针灸治疗,所有病例总有效率为57.7%。其中269 例患者使用耳聪丸治疗,86 例患者未使用耳聪丸治疗,两组患者对比,耳聪丸治疗组有效率明显高于未使用组,耳聪丸联合针灸、激素治疗突发性聋提高疗效趋势明显,但差异不具有统计学意义。笔者认为将耳聪丸使用于临床尚需对患者进行筛选,以往的研究中[11]都是在气滞血瘀型患者中使用,那么如果能将气滞血瘀证型量化,更加精准的使用耳聪丸,将造福更多的患者。
本研究单因素及多因素的非条件logistic 回归分析提示发病至干预时间是影响预后的重要因素,与国内外报道一致。Sciancalepore 等[12]也报道,越早治疗效果越好,并建议在7d 之内治疗。Suphi 等[13]认为发病后7d 之内治疗,年龄大于60 岁、性别、眩晕等这些因素对治疗效果无显著影响。当然,病程长的患者仍有治疗的意义。陈嘉等[14]报道病程超过3周患者仍有积极治疗的意义,病程≥1 年突发性聋患者经积极治疗仍有改善听力可能。Dallan 等[4]对超过病程超过4 年的突发性聋患者进行治疗,仍有部分患者获得听力改善。
不同年龄段患者发病率和疗效显示出差异,大部分突发性聋发生在18~60 岁的成年人[15],典型突聋发生在40~54 岁之间[12]。Chen 等[16]、Chao 等[17]的研究结果显示老年人疗效差于其他年龄段,本研究中发病年龄11~85 岁,平均(43.97±14.75)岁,无论是单因素还是多因素的回归分析都提示年龄越小,疗效越好;年龄增大,疗效变差,与上述研究结果一致。当然,也有研究发现年龄与预后无关[13]。
突发性聋患者伴发眩晕常提示预后更差,Weiss等[18]详细研究突发性聋患者的眼震电图、热测实验、眩晕等与疗效的关系,提出前庭功能异常患者发病机理可能更不一样,其疗效也更差。本研究中,89 例突发性聋患者伴发眩晕,经治疗后有效率仅43.8%,明显低于总有效率,无论是单因素还是多因素的回归分析都提示伴发眩晕患者疗效更差。
高血压、糖尿病是突发性聋发病的危险因素[19,20],高血压病患者的突发性聋发病率更高,治疗的有效率更低[21]。糖尿病患者突发性聋患病率较无糖尿病患者高1.54 倍[22],Chen 等[23]报道,对糖尿病患者进行14 年的随访,良好的血糖控制,可以明显降低2型糖尿病患者突发性聋的发生率。张燕霞等[24]收集1196 例突发性聋患者资料进行回顾性分析,发现高血压病、糖尿病与突发性聋患者预后无关。不过崔彩霞等[25]认为合并糖尿病的突发性聋患者预后较差,Jung 等[26]报道合并高血压、糖尿病的突发性聋患者疗效更差,是不良预后因素。本研究发现,高血压、糖尿性与突发性聋患者预后无明显相关性。本组病例资料因筛选条件限制,合并高血压、糖尿病患者占比较小,可能造成结果的偏差。但是,从特发性突聋的角度分析,此类因素显然会对本病的特发性病理进程产生干扰因素。
综上表明,耳聪丸配合针灸并联合激素治疗突发性聋可能取得更好的疗效,但需要按中医行辨证论治,气滞血瘀型患者可能更佳。发病至干预时间、年龄以及伴发眩晕情况与疗效相关,发病至干预时间短、发病年龄小、无眩晕患者疗效更好。本研究仅分析了突发性聋患者治疗的近期疗效,而听力在治疗后3~6 个月可能会进一步好转,远期疗效需要进一步随访,如何量化耳聪丸的适应症有待进一步研究。

