妊娠合并子宫腺肌病对围产结局的影响①
王文君,吴 云
(南京医科大学附属妇产医院,江苏 南京 210001)
子宫腺肌病(Adenomyosis,AD)好发于30~40岁的女性,发病率为7%~23%,它是指子宫内膜侵入子宫肌层生长而产生的病变[1,2]。随着生育年龄的延迟和国家“三胎政策”的实施,有生育要求的子宫腺肌病患者逐渐增多。本研究通过回顾分析两组孕妇病例资料,探讨子宫腺肌病对妊娠及围产结局的潜在影响,以期为临床管理合并子宫腺肌病的孕妇提供指导作用。
1 资料与方法
1.1 一般资料
2016-01~2022-01在南京医科大学附属妇产医院住院的92例单胎妊娠合并子宫腺肌病的孕妇作为实验组和随机选择同期住院的92例单胎妊娠无子宫腺肌病的孕妇作为对照组。
纳入标准:产前超声诊断、术中检查或手术记录确诊为单胎妊娠合并子宫腺肌病的孕妇,规律产前检查,≥孕28周分娩。排除标准:糖尿病和慢性高血压病史、子宫肌瘤、子宫先天发育异常、免疫系统疾病;胎儿染色体异常。
1.2 方法
1.2.1 资料收集:从我院电子病历系统收集所有病例资料,包括年龄、怀孕次数、生产次数、受孕方式、分娩孕周、分娩方式、妊娠并发症(包括胎儿生长情况、妊娠期糖尿病、妊娠期高血压、产后24h出血量)和新生儿出生体重和出生后1分钟Apgar评分。妊娠并发症诊断标准参见《妇产科学》(第9版)[3]。
1.2.2 超声图像重新阅片:子宫腺肌病病例的所有超声图像均由本院经验丰富的2位超声科医师根据超声诊断标准回顾独立盲法诊断,结果一致则视为可信结果,结果不一致时,则请主任医师盲法诊断并作为最终判定结果。子宫腺肌病超声诊断标准[2]:①子宫增大、子宫前后壁不对称性增厚,多以子宫后壁及宫底增厚为著;②子宫肌层回声明显不均、粗糙;③受累的子宫肌层内有无回声或低回声1~5 mm小囊肿或微囊肿;④子宫内可见很多垂直且细、呈放射状排列的扇形声影,又称百叶窗帘征或铅笔状声影;⑤子宫内膜肌层分界不清,内膜下线状、芽状或岛状高回声结节;⑥彩色多普勒血流显像(CDFI)显示子宫肌层受累区域血流信号增加、血流走行为穿入血流方式。
1.3 统计学方法
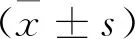
2 结果
2.1 一般临床资料的比较
妊娠合并子宫腺肌病组孕妇年龄平均 (33.8±4.0)岁,妊娠无子宫腺肌病组孕妇年龄平均 (33.7±4.0)岁,差异无统计学意义(t=0.20,P=0.84)。妊娠合并子宫腺肌病组孕妇怀孕次数≥3次的比例(41.3%)及施行辅助生殖技术受孕的比例(17.4%);妊娠无子宫腺肌病组孕妇怀孕次数≥3次的比例(29.3%)及施行辅助生殖技术受孕的比例(5.4%),差异均有统计学意义(P<0.05)。见表1。

表1 一般临床资料的比较(n=92)
2.2 围产结局的比较
妊娠合并子宫腺肌病组发生早产23.9%、剖宫产76.1%、GDM发生率40.2%、妊娠期高血压发生率14.1%、产后出血发生率19.6%、胎儿生长受限发生率18.5%均高于妊娠无子宫腺肌病组早产4.3%、剖宫产40.2%、GDM(25.0%)、妊娠期高血压5.4%、产后出血5.4%、胎儿生长受限5.4%,两组间比较差异均有统计学意义(P<0.05)。见表2。
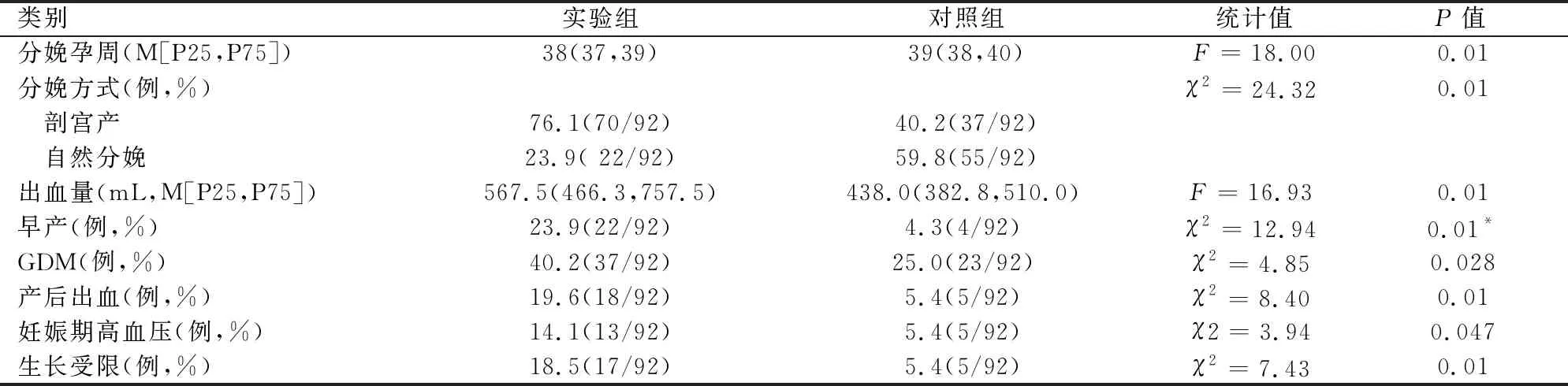
表2 围产结局的比较(n=92)
2.3 新生儿结局的比较
妊娠合并子宫腺肌病组的新生儿出生体重(2875.65±712.23)g低于妊娠无子宫腺肌病组的新生儿 (3354.24±481.28)g,两组间比较差异有统计学意义(P<0.05)。新生儿1分钟Apgar评分,两组间比较无明显差异(P>0.05)。见表3。

表3 新生儿结局的比较(n=92)
3 讨论
子宫结合带(junction zone, JZ)是指解剖学上位于子宫内膜与子宫外周肌层之间的厚约5mm的连接组织区域,是由1983年HRICAK教授团队[4]率先报道。非孕期时,JZ在雌孕激素作用下调控子宫收缩,维持和保障女性生殖系统健康。子宫腺肌病由于内膜侵入肌层,使JZ遭到破坏,引起妊娠期子宫螺旋小动脉重塑异常,滋养细胞侵袭子宫肌层能力不足,导致胎盘浅着床,最终造成胎盘形成障碍、胎盘功能减退;子宫腺肌病的肌层结构和功能受到损害,发生纤维化,宫腔扩张受限,妊娠后子宫腔容积无法适应性增大,导致宫腔压力过高,这是发生早产、胎儿生长受限、前置胎盘和胎盘早剥的病理学基础[5~8]。孕晚期时,胎盘出现低灌注、缺血缺氧,导致母体发生全身炎性反应和血管内皮功能障碍,进一步引起妊娠期高血压相关疾病的发生。
本研究中,妊娠合并子宫腺肌病孕妇的怀孕次数≥3次的比例(41.3% vs 29.3%)、辅助生殖技术受孕的比例(17.4% vs 5.4%)、早产(23.9% vs 4.3%)、妊娠期高血压(14.1% vs 5.4%)、宫内胎儿发育受限(18.5% vs 5.4%)、剖宫产(76.1% vs 40.2%)的发生率均高于对照组,新生儿体重明显低于(2875.65±712.23g vs 3354.24±481.28g)对照组。这与既往的研究报道结果基本相一致[9~12]。有研究报道,子宫腺肌病的严重程度与早产发生率高度相关[11,13];但对于子宫腺肌病具体严重程度评判标准尚无共识或指南性意见,对此还需要进一步的研究。另有研究发现当胎盘着床部位非常接近子宫腺肌病灶或位于子宫腺肌病灶时,妊娠合并子宫腺肌病孕妇的不良妊娠结局更为严重,提示妊娠合并子宫腺肌病孕妇的不良妊娠结局与胚胎着床部位与病灶位置有关[14,15]。近期有学者通过借鉴MRI影像分型的理念,并回顾性结合超声评估及术中所见,对既往子宫腺肌病病例进行临床再分型,发现弥漫性子宫腺肌病较局灶性子宫腺肌病施行辅助生殖技术治疗,其妊娠率更低[16]。
产后出血一直是临床医生面临的严峻问题,是最常见且十分凶险的并发症之一,也是导致孕妇死亡最主要原因。绝大对数的产后出血是因为宫缩乏力。子宫腺肌病因子宫内膜侵入到子宫肌层,破坏了子宫肌层的正常结构及生理功能,使子宫肌纤维收缩无力失去对血管的有效压迫而发生产后出血。有1 例足月妊娠产妇行剖宫产手术时因术中严重出血被迫行子宫次全切除,术后病理提示子宫肌纤维萎缩、坏死,诊断为子宫腺肌病所致产后大出血的病例报道[17]。另有一研究显示,妊娠合并子宫腺肌病的孕妇中有四分之一发生严重产后出血[11]。在本研究中,妊娠合并子宫腺肌病孕妇产后出血比例(19.6%vs5.4%)及出血量(567.5mL vs 438.0mL)均明显高于对照组。这在一定程度上说明产后出血和子宫腺肌病有一定相关性。因此,临床对于合并子宫腺肌病的孕妇应该高度警惕产后出血,及时做好干预工作。
综上所述,我们的研究显示:妊娠合并子宫腺肌病围生期并发早产、产后出血、妊娠期高血压、新生儿低体重等风险较高,提示临床对患有子宫腺肌病的孕妇应加强围产期全程管理,及早发现异常,及早处理,以便更好的保证母婴安全。
本研究不足为单中心回顾性研究,病例具有一定的选择偏倚;此外临床样本量不足,有待大样本量研究进一步讨论。

