高频超声及MRI在上肢肌腱损伤诊断及预后评估中的应用分析
范慧慧 徐华军 施林枫 胡先芳 张惠美
上肢肌腱损伤多由钝挫伤、肌肉不协调、锐器伤等所致[1],其发生率随生活节奏的加快呈明显上升趋势[2]。CT、X线是临床常用的影像学诊断方法,但在判断肌腱损伤程度及类型方面的准确性较低,易发生漏诊或误诊而错过最佳修复时期[3],而准确显示上肢肌腱正常解剖结构及损伤影像学表现是目前临床研究的重点与难点。近年来,随着影像学技术的不断改进与发展,高频超声、磁共振成像(magnetic resonance imaging,MRI)已逐渐成为诊断软组织损伤较为理想的方法,但关于高频超声联合MRI评估上肢肌腱损伤患者预后的应用价值研究较少。该文主要探讨高频超声联合MRI检查上肢肌腱损伤的诊断符合率及患者预后评估价值,现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2018年4月至2019年9月在湖州市中心医院经手术确诊的上肢肌腱损伤患者102例。其中,男69例、女33例;年龄19~67(35.79±6.82)岁;身体质量指数(BMI)为18.5~27.8(22.98±1.59)kg/m2;损伤类型,闭合性损伤48例、开放性损伤54例;损伤部位,肩部肌腱25例、上臂/前臂肌腱48例、手/腕部肌腱29例。
1.2 检查方法 (1)高频超声:应用彩色多普勒超声诊断仪(型号:Vivid7,美国GE公司),采用线阵探头,频率为9~18 MHz,完全暴露损伤部位,平行于损伤肌腱,横切或纵切检查肌腱,必要时适量加压探头,或活动关节(与肌腱连接),仔细探查损伤肌腱滑动状态,并与健侧肌腱进行比较。探查损伤肌腱纤维的连续性、形态、厚度与内部回声,查看肌腱滑动时肌腱异常回声区图像变化情况,判断肌腱断裂程度,并标记完全断裂断端位置与距离。(2)MRI:使用3.0 T MR扫描仪(型号:Achieva,荷兰飞利浦公司)。患者取仰卧位,上肢放于身体两侧,手中立位扫描,应用包裹式表面线圈。采集轴位、斜冠状位、斜矢状位3个位置数据。使用快速自旋回波(turbo spin echo,TSE)并压脂序列,主要为斜冠状位T2加权成像(T2WI)、T1加权成像(T1WI)、斜矢状位及轴位质子加权成像(proton density weighted imaging,PDWI)、斜冠状位快速场回波(fast field echo,FFE)T2WI压脂序列视野(field of view,FOV)。参数设置:层厚4 mm,层距1 mm,矩阵256×256,采集时间133 ms。
1.3 观察指标 (1)统计高频超声、MRI及高频超声+MRI诊断结果。(2)比较高频超声、MRI及高频超声+MRI符合率。(3)术前上肢肌腱损伤高频超声、MRI影像学特点。(4)上肢肌腱损伤缝合术后声像图结果分析。
1.4 统计学方法 采用SPSS22.0统计软件。计数资料以[n(%)] 表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 诊断结果 手术诊断结果显示,102例上肢肌腱损伤患者中,33例完全断裂,占比32.35%;38例部分断裂,占比37.25%;31例慢性磨损,占比30.39%。高频超声检出24例完全断裂、30例部分断裂、25例慢性磨损。MRI检出27例完全断裂、36例部分断裂、20例慢性磨损。高频超声+MRI检出33例完全断裂、34例部分断裂、31例慢性磨损。见表1。

表1 高频超声、MRI及高频超声+MRI诊断结果(n)
2.2 诊断符合率 高频超声+MRI联合诊断符合率、Kappa指数高于MRI和高频超声单一诊断,差异有统计学意义(P<0.05)。见表2。
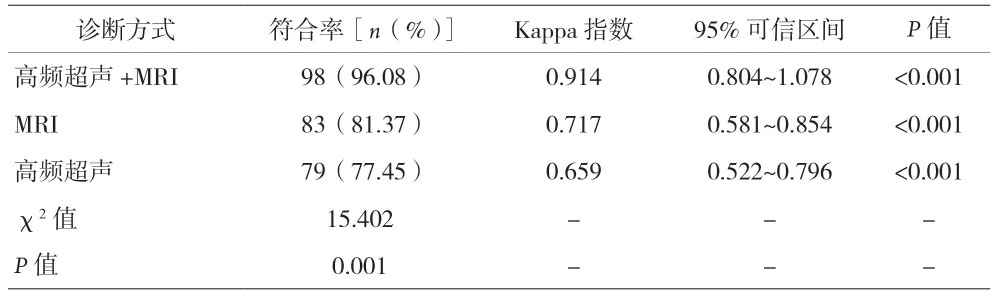
表2 高频超声、MRI及高频超声+MRI的诊断符合率
2.3 术前上肢肌腱损伤高频超声、MRI影像学特点 (1)高频超声检查结果:24例肌腱完全断裂,声像图主要表现为肌腱连续性中断,腱鞘塌陷或空虚,出现低回声或无回声裂口,肌腱断端回缩呈杵状;30例肌腱部分断裂,声像图主要表现为部分肌腱纤维中断,肌腱产生局灶性低回声,结构清晰度较差,经肌腱纵列横断检查表明,低回声裂隙向肌腱滑膜面延伸,局部肌腱开始变细、变薄;25例肌腱慢性磨损,声像图主要表现为肌腱回声下降、纹理性与连续性良好、肌腱加粗等。(2)MRI检查结果:27例完全断裂,声像图主要表现为纤维完全中断,上肢肌腱信号升高,并累及至肌腱全层、肌腱中断及回缩等;36例部分断裂,声像图主要表现为肩袖肌腱变薄或不规则,出现高信号;20例慢性磨损,声像图主要表现为形态正常、出现弥漫或线状高信号。
2.4 上肢肌腱损伤缝合术后声像图结果分析 术后1~2周,肌腱吻合口回声减少,边界模糊,内部出现斑片状强回声。术后3~4周,部分肌腱吻合口边界逐渐清晰,并出现纤维状强回声,左右吻合口回声接近正常肌腱,部分肌腱吻合口显著增厚,结构紊乱,与周边组织分界模糊。术后6周是肌腱-骨恢复的基线时间,与健侧肌腱比较,多数损伤肌腱出现增厚趋势。另外,术前巨大撕裂、肌腱退行性变或合并关节内疾病者,术后肌腱会出现变薄趋势,最薄处<3 mm,血流信号丰富,并呈低阻力血流信号。术后3个月,大部分患者疼痛减轻,软组织水肿程度显著减轻,肌腱由术后肿胀增厚逐渐恢复,弥漫或线状高信号消失,且与术后初期比较,血流信号条数明显减少,上肢肌腱信号显著降低。术后6个月大部分患者无明显疼痛症状,上肢肌腱逐步向常态恢复。
3 讨论
肌腱损伤后,随着病情的进展会导致肌腱内局部形成钙化物沉积,从而引发强烈上肢疼痛感,进一步增加肌腱运动功能障碍风险[4-6]。因此,早期准确评估上肢肌腱损伤程度具有重要意义。
MRI对软组织的分辨率较高,能清晰呈现中央束及末端腱等伸肌结构及屈肌腱损伤情况[7],而且T1WI序列中脂肪表现为高信号,肌腱、韧带则表现为线样低信号,能清晰显示上肢肌腱韧带正常解剖结构及走行[8],而PDWI序列则更能准确判断损伤的部位、程度以及水肿、积液等病变结构,有利于提高病变检出率[9]。李亚雄等[10]将MRI图像与尸体解剖标本比较发现,MRI对伸、屈肌腱撕裂诊断的敏感度、特异度分别高达92.00%、100.00%,可为肌腱韧带损伤的早期诊断、治疗方案制定及随访提供更加精准的影像学依据。但MRI存在检查费用高昂、诊断图像单一、可重复性差、检查时间长等缺点,部分体内存在金属物、幽闭恐惧症及危重患者难以承受,容易受温度、场强、信号等诸多干扰因素影响,个体变异性较大,故在上肢肌腱损伤中应用受到一定限制。
高频超声具有操作简便、无创、价格低、可重复性高等优势,利用高频探头结合关节活动,一定程度上能提升纵向分辨能力与可视性,缩短声束穿透距离,实时呈现肌腱被动或主动滑动状态,准确显示局部病变位置及病情严重程度[11],精准呈现较小部分撕裂。李慧丽[12]对109例肌腱损伤患者实施高频超声检查发现,正常肌腱胶原纤维束较为粗大,并呈平行排列,且声阻抗值、声速、密度均较高。而肌腱损伤初期,肌腱滑膜鞘、周边组织细胞迅速增殖,引发周边组织水肿,探查肌腱断端可见半透明红色胶状团块。有研究者应用超声动态检查2例创伤性、1例先天性指伸肌腱滑脱患者,发现握拳动作利于准确评估腱帽损伤程度[13]。然而,高频超声在诊断上肢肌腱损伤中仍存在不足,因为其极易受操作经验、活动受限者体位变更困难、骨皮质强回声反射等诸多因素限制,不利于清楚呈现肌腱损伤部位。因此,对于上肢肌腱损伤患者,建议采用多种医学影像学检查,以进一步提高诊断符合率。本研究结果显示,高频超声+MRI联合诊断符合率高于MRI、高频超声单一诊断,差异有统计学意义(P<0.05),提示高频超声+MRI应用于上肢肌腱损伤患者能够有效提高不同损伤程度诊断符合率,为临床实施对症处理提供影像学参考。
此外,有学者指出当肌腱内部及周边血流信号丰富时,表示预后不良[14-15]。同时,肌腱修复过程会对断端形态、回声、血流信号情况造成一定影响[16-17]。本研究随访6个月发现,22例瘢痕愈合良好者的损伤肌腱纤维细胞向结缔组织转化,组织水肿症状逐渐缓解,回声呈不均匀性升高,肌腱增厚或趋于规则,弥漫或线状高信号消失;30例损伤缝合术后重度粘连者的肌腱及周边低回声同步活动,无清晰边界,弥漫或线状高信号增多;24例术后肌腱再断裂者的肌腱连续性部分或全部中断,断端呈杵状,周边无积液与血肿症状,被动屈伸肌腱时断端发生移动,纤维再次中断,并累及至肌腱全层、肌腱中断及回缩。在此基础上进一步创新性研究可知,高频超声、MRI联合能动态观察肌腱愈合情况,可为判断预后、监测术后随访、指导康复训练提供有价值信息。
综上所述,高频超声联合MRI应用于上肢肌腱损伤患者,能够有效提高不同损伤程度诊断符合率,为临床辨别损伤类型、制定针对性治疗方案及判断预后提供影像学支持。

