结缔组织病致小腿皮肤坏死伴感染1 例
何 婷,王 辉,孙天骏,刘 伟
(1.解放军总医院第四医学中心烧伤整形医学部,北京,100048;2.甘肃省人民医院烧伤科,甘肃 兰州,730000)
下肢慢性创面是导致中老年患者肢体功能不全和残疾的主要原因,其发生因素众多。目前对糖尿病性、放射性、压力性等因素引起的慢性创面研究较多,而对结缔组织病引起的创面研究相对缺乏。据流行病学研究显示,约20%‐30%的慢性创面与结缔组织病相关[1]。结缔组织病引起的皮肤慢性创面在临床上表现为难愈性皮肤溃疡,常伴多器官受累,而治疗上多需要应用免疫抑制剂、糖皮质激素等特殊药物,这些构成了它区别于其他皮肤创面的主要特点,也是治疗上的难点。本研究回顾分析了1例我院收治的结缔组织病导致小腿皮肤坏死伴感染案例的临床特征及诊治经过,以加强临床医生对该病的了解,减少误诊和漏诊,以期为该病的诊断和治疗提供参考。
1 资料与方法
1.1 临床资料
患者,女,53岁,主因“右下肢皮肤坏死伴感染19天”入院,自诉2021年11月起自觉四肢皮肤逐渐变硬,右下肢尤甚,右膝关节皮肤发红,皮温高,右下肢肿胀逐渐加重。11月15日右小腿无明显诱因出现水疱,疱破后皮肤创面不愈,演变为溃疡,面积逐渐增大,表面皮肤坏死,黑色痂皮覆盖,有少量渗液,就诊于当地医院,给予抗感染及创面换药处理,效果不佳,皮肤坏死面积继续扩大,伴有明显异味,遂于2021年12月4日入我院进一步治疗。
入院查体:患者偏瘦,全身皮肤色偏黑,口腔内多颗牙齿缺失,鼻尖变尖,肩背部、腰背部可见色素沉着与色素脱失存在,全身皮肤多发花生米大小白色皮损,少数覆白色鳞屑(图1)。创面情况:右下肢肿胀,部分创面表面黑痂覆盖,部分创面痂皮已脱落,可见暗黄色脂肪组织,渗出较多,有少量淡黄色分泌物,触痛迟钝(图2)。实验室检查提示:红细胞 2.96×1012/L↓,血红蛋白 86 g/L↓,总蛋白 60.4 g/L↓,白蛋白 30.5 g/L↓,降钙素原 0.19 ng/ml↑,D‐二聚体 1166 ng/ml↑,血沉 35 mm↑。

图1 患者入院时皮肤情况

图2 患者入院时小腿创面情况
1.2 专科检查
根据患者的症状、体征及既往雷诺病史,结合风湿免疫专科意见,给予相应化验检查示:C反应蛋白 23.2 mg/L↑,免疫球蛋白ⅠgG 18.64 g/L↑,免疫球蛋白ⅠgE 131.7 ⅠU/ml↑,抗核抗体ANA 阳性()1:160(混合型:胞浆型着丝点型),抗着丝点抗体 阳性(),线粒体抗体 阳性()。ECT‐唾液腺静态显像示:双侧腮腺、颌下腺、舌下腺外形轮廓界限显示欠清晰,腺体内放射性分布较稀疏,接近本底水平,含Vc 5 min后,各腺体内放射性分布未见明显变化,口腔内未见明显放射性浓聚,提示唾液腺显像符合干燥综合征征象。泪液分泌试验:右眼10 mm,左眼5 mm,符合干眼症征象。胸部CT检查(图3)示:1、双肺多发小结节影,良性结节可能性大,符合Lung‐RADS 2类;2、心包局部增厚,少量心包积液;3、双侧胸膜局部增厚;4、肝右叶钙化灶。初步考虑:结缔组织病(干燥综合征?硬皮病?)。

图3 患者胸部CT 情况
1.3 治疗方法
再次请风湿免疫专科会诊后诊断:结缔组织病(干燥综合征可能,硬皮病可能),于入院第4d开始给予甲泼尼龙片 24mg,口服,1/日;硫酸羟氯喹0.2g,口服,2/日;白芍总苷胶囊 0.6g,口服,2/日对症治疗。考虑到患者一般情况差,口服激素后可能导致创面感染扩散加重,手术时机适当延后。在此期间,创面每日予以清创换药,逐步去除坏死痂皮,用体积分数3%过氧化氢、碘伏及生理盐水局部反复冲洗。创面分泌物细菌培养提示:多耐药的鲍曼不动杆菌、阴沟肠杆菌及化脓性链球菌(药物敏感试验提示对多种抗生素敏感)。根据创面培养结果,结合患者的自身情况,我们选择利奈唑胺注射液抗感染治疗。
入院后10d,患者病情稳定,行第一次手术治疗——创面探查及坏死组织清除术。术中切除坏死的皮肤组织,见皮下坏死的范围超过皮肤坏死的范围,脂肪呈暗黄色,部分液化,有少量黏稠的黄色脓性分泌物(图4),部分机化,呈干酪样,扩大清创范围,深度达深筋膜浅层,留取多块创缘的皮肤组织行病理活检,考虑创面感染较重,留置负压吸引装置,持续吸出坏死组织,并定时灌洗,二期再行植皮手术封闭创面。

图4 患者第一次手术时术前、术中及术后情况
入院后18d,患者口服抗结缔组织病的药物满两周,再次复查各项免疫指标示:C反应蛋白 13.0↑mg/L,免疫球蛋白ⅠgG 16.45g/L↑,血沉 5mm,各项指标较前均好转。拆除创面负压吸引装置后见创基新鲜肉芽组织生长,未见明显的异常分泌物(图5‐①②),考虑可行植皮手术封闭创面。
入院后19 d,行第二次手术治疗——创面清创植皮术,选择头部刃厚皮片移植封闭创面(图5‐③④)。术后一周查看皮片存活情况,可见绝大部分皮片都存活良好,术区隔日换药。
入院后33d,即第二次术后两周,再次复查各项指标示:红细胞 4.04×1012/L,血红蛋白 115g/L,降钙素原 0.022ng/ml,D‐二聚体 159ng/ml,C反应蛋白1.7mg/L,免疫球蛋白ⅠgG 11.69g/L,血沉 5mm。各项指标均已恢复正常,术区基本愈合,风湿免疫科会诊建议:1.添加免疫抑制剂复方环磷酰胺片100mg,口服,1/隔日;2.甲泼尼龙减至22mg,口服,1/日,后每周减半片,减至2片维持复诊;继续目前羟氯喹、白芍总苷治疗;3.加骨化三醇胶丸0.25ug,口服,1/日;4.用药2周后复查血常规,肝肾功能。
2 结果
入院后39d,患者病情稳定,创面痊愈出院(图5‐⑤⑥),指导患者出院后的口服药物治疗及复查,随访至今无不适症状。
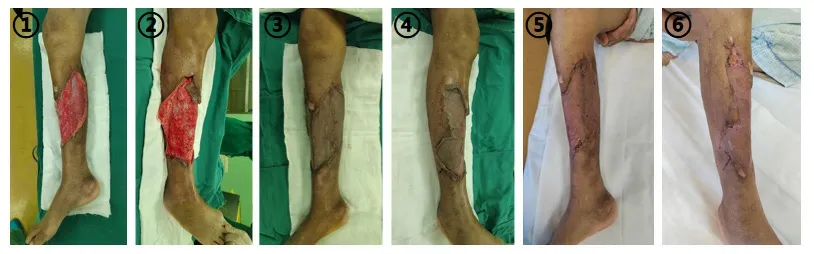
图5 患者第二次手术术前、术后及出院时小腿情况
3 讨论
结缔组织病(connective tissue disease,CTD)是以血管和结缔组织慢性炎症为基础病理改变,累及全身多个系统的一类自身免疫性疾病,包括系统性红斑狼疮、类风湿性关节炎、多发性肌炎/皮肌炎、系统性硬化症、混合性结缔组织病、干燥综合征、白塞病等[2]。皮肤含有丰富的结缔组织和血管,是结缔组织病最常受累的器官。与压力性损伤的病理过程不同,结缔组织病的皮肤损伤一般是以深层组织受累为早期表现的皮肤全层缺血坏死,特点为:皮损面积大,愈合时间长,易出现感染、坏死,严重者可导致患者肢体功能障碍,甚至截肢、死亡等,严重影响患者的生活质量[3]。本例患者下肢出现皮肤破溃后,创面进行性扩大、加深,逐渐出现坏死感染,这与结缔组织病引起的皮肤损害特征相吻合。
治疗结缔组织病引起的皮肤损伤,一方面是针对结缔组织病的病因治疗,另一方面是针对创面的修复。在结缔组织病病因治疗方面,通常需要应用糖皮质激素、免疫调节剂等特殊药物。理论上来说,糖皮质激素的使用是结缔组织病患者感染风险增加的主要因素,可能会导致伤口愈合延迟、感染扩散。有研究报道,使用泼尼松剂量大于20 mg/d时,感染风险增加2‐4倍[4,5]。但既往研究显示,大部分结缔组织病患者随着激素的使用或加用其他改善病情的药物后,病情得到控制,并且超过半数的患者皮肤损伤经保守治疗就可以愈合或好转[6]。因此,皮肤病损的发生与发展更多的是与疾病本身的活动进展有关,而糖皮质激素的使用并不会增加皮肤病损发生的风险,相反地,激素通过控制病理性的免疫反应,有可能减轻皮肤血管和结缔组织的损害而促进病损的修复。
免疫调节剂如免疫抑制剂环磷酰胺、甲氨蝶呤、他克莫司以及抗疟药羟氯喹等的使用可以有效缓解结缔组织病的病情,但是它们作用于不同的环节,如环磷酰胺进入体内与DNA发生交叉联结,抑制DNA的合成,可能对创面修复起抑制作用;而羟氯喹与巯基相互作用、干扰酶的活性、抑制前列腺素的形成等,可能对皮肤修复影响较小。因此,本例患者在第一次手术前使用甲泼尼龙及羟氯喹治疗结缔组织病,经过一周的治疗,血沉由35mm降至 5mm,完全恢复正常,而C反应蛋白由 23.2降至13mg/L,免疫球蛋白ⅠgG 由18.64降至16.45g/L,均趋于正常水平,说明结缔组织病的病情得到有效控制。在第二次手术植皮后两周,复查C反应蛋白、免疫球蛋白ⅠgG及血沉,各项指标均已恢复正常,术区移植皮片存活好、创面完全封闭,此时再加用免疫抑制剂环磷酰胺,使得病情得到完全缓解,创面顺利修复。
最新的研究显示,对于因循环障碍或雷诺现象引起的皮肤溃疡,使用钙通道阻滞剂、抗血小板药物等可能会有较好的治疗效果[7,8],但以上经验尚缺乏随机对照临床试验证据支持。对于手指和足趾末端的皮肤溃疡,可以考虑使用前列腺素[9]。另外,抗凝药物、内皮素受体拮抗剂、磷酸二酯酶5抑制剂等可用于系统性硬化症皮肤溃疡的治疗中[10]。
对于皮肤损伤、创面的修复,一般来说,小面积的皮肤溃疡可能通过控制疾病活动后保守治疗就可以愈合。而大面积皮肤坏死、感染或伴有深部组织外露的创面往往需要通过手术治疗[11]。对于结缔组织病的患者来说,手术治疗同样存在诸多风险,例如皮肤感染扩散、坏死范围扩大,移植皮片或皮瓣组织坏死,创面经久不愈,甚至造成截肢、死亡等严重后果。这些风险的控制往往需要积极控制病情,选择合适的手术时机,既稳定了病情,又不至于对创面造成二次打击。如果错失时机,使得疾病的不利因素相互作用,进入一种恶性循环,这会大大提升救治的难度。因此,我们需要把握以下三个原则:首先,稳定结缔组织病的病情是手术的前提和基础;其次,手术方式应尽可能简单、快速、有效;最后,治疗结缔组织病的药物应尽可能减少对手术后创面修复的影响。本例患者在入院后第4天,明确诊断后积极给予缓解结缔组织病的药物,及时有效地控制了病情,经过一期清创探查,去除坏死组织,控制感染,确保创面基底新鲜后积极行二期植皮手术封闭创面,选择头部刃厚皮片移植,成活率较高,最终快速有效的封闭创面,也不影响结缔组织病的有效治疗。
综上所述,结缔组织病引起的皮肤坏死伴感染是一种特殊类型的创面,在治疗上应当首先控制病情活动,在此基础上再考虑手术治疗,手术应力求简单有效,应重视围手术期的感染管控并加强综合治疗,这是成功修复此类创面的关键。

