脓毒性休克患者并发急性肾损伤的现状、相关影响因素及护理干预措施探讨
李保华
(河南省安阳市人民医院急诊科,河南 安阳 455000)
脓毒症主要指因感染引发的急性器官功能障碍与全身炎症反应综合征,可发展为严重脓毒症与脓毒性休克。脓毒性休克患者在住院期间,易引发一系列并发症,如急性肾损伤(AKI)、休克及急性肺损伤等[1]。因此,临床需充分了解脓毒性休克患者并发AKI的危险因素,以尽早干预AKI的出现,进而改善患者的预后[2]。本文旨在进一步分析脓毒性休克患者并发AKI的相关影响因素及其护理干预措施。
1 资料与方法
1.1一般资料 选取2018年1月~2020年1月我院收治的脓毒性休克患者160例,根据患者是否并发AKI将其分为非AKI组(n=48)和AKI组(n=112)。纳入标准:所选患者均符合《中国严重脓毒症脓毒性休克治疗指南(2014)》[3]中关于脓毒性休克的相关诊断标准,且AKI组患者符合全球肾脏病预后组织制定的关于AKI的相关诊断标准者;预计生存期超过3个月者;自发病至进入重症监护室时间小于6 h,且停留时间超过48 h者;临床及随访资料完整者等。排除标准:肝肾功能障碍者;合并严重心脑血管疾病者;听力障碍、交流障碍者等。本研究试验设计经本院医学伦理委员会审核并批准。
1.2方法及观察指标
1.2.1一般资料收集 回顾性收集两组临床资料,包括性别、有无高血压史、有无糖尿病史、有无机械通气史、急性生理及慢性健康评分Ⅱ(APACHE Ⅱ)评分[4]等,其中APACHE Ⅱ评分总分71分,分值越高代表其病情越重。
1.2.2实验室指标检测 入院后,采集两组患者空腹静脉血5 mL,取3 mL全血,使用血气分析仪检测两组全血乳酸(Lac)浓度,使用全自动流式血细胞计数仪检测两组全血白细胞(WBC)水平;另取剩余2 mL全血,离心(速率:3 000 r/min,时间:10 min),取血清使用酶联免疫吸附试验检测两组血清肌酐(SCr)、血清尿素氮(BUN)及血清C反应蛋白(CRP)水平。
1.2.3脓毒性休克患者并发AKI的危险因素 采用多因素Logistic回归分析法分析脓毒性休克患者并发AKI的危险因素。

2 结 果
2.1脓毒性休克患者AKI的发生现状 160例脓毒性休克患者发生AKI共112例,AKI发生率为70.00%。
2.2非AKI组和AKI组一般资料比较 AKI组有高血压史、有机械通气史患者占比均高于非AKI组(P<0.05);AKI组全血Lac、血清SCr、血清BUN水平及APACHE Ⅱ评分均高于非AKI组(P<0.05);而两组性别、糖尿病史、全血WBC及血清CRP水平比较差异均无统计学意义(P>0.05)。见表1。
表1 非AKI组和AKI组一般资料比较
2.3脓毒性休克患者并发AKI的危险因素分析 多因素Logistic分析结果显示,有机械通气史、全血Lac水平增高及APACHE Ⅱ评分增高是脓毒性休克患者并发AKI的危险因素(OR=3.370、4.267、3.758,P<0.05)。见表2。
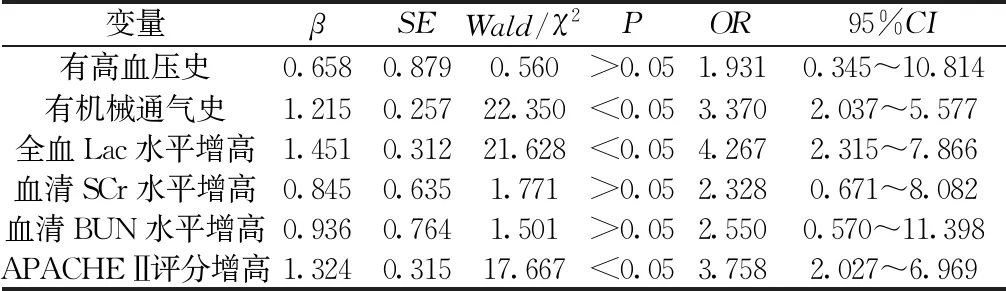
表2 脓毒性休克患者并发AKI的危险因素分析
3 讨 论
AKI是脓毒性休克的常见并发症之一,目前其发病机制尚未完全明确,可能与肾小管细胞坏死、内皮细胞功能障碍、炎症细胞浸润肾脏、肾内血流变及肾小球微血栓形成等因素相关[5]。脓毒性休克并发AKI可加重患者的病情,导致其死亡风险增加。
本文结果显示,160例脓毒性休克患者发生AKI共112例,AKI发生率为70.00%,与任娜等[6]研究结果基本相符,进一步说明脓毒性休克患者并发AKI的风险较高。本文结果显示,AKI组有高血压史、有机械通气史患者占比及全血Lac、血清SCr、血清BUN水平、APACHE Ⅱ评分均高于非AKI组,说明脓毒性休克患者并发AKI可能与患者是否伴高血压史、机械通气史、全血Lac、血清SCr、血清BUN水平及APACHE Ⅱ评分等相关。进一步进行危险因素分析发现,有机械通气史、全血Lac水平增高及APACHE Ⅱ评分增高是脓毒性休克患者并发AKI的危险因素。分析其原因可能为,有机械通气史的脓毒性休克患者特别是正压通气可导致患者腹内压增加与回心血量减少,造成肾静脉压增加,肾脏灌注减少,进一步诱发AKI。全血Lac水平增高的脓毒性休克患者多存在缺血缺氧或灌注不足,缺氧可直接影响机体的氧化磷酸化过程,抑制烟酰胺腺嘌呤二核苷酸(NADH)氧化和三磷酸腺苷的合成,促进丙酮酸蓄积,而丙酮酸转化为乳酸的过程中可使NADH再氧化为NAD+,乳酸和丙酮酸比例>10:1,进而容易发生AKI。APACHE Ⅱ评分增高的脓毒性休克患者肾脏生理功能显著降低,肾基底膜增厚,造成肾小管上皮细胞变性、萎缩,进而增加AKI的发生率[7]。因此,临床应当重视有机械通气史、全血Lac水平增高及APACHE Ⅱ评分增高的脓毒性休克患者,并据此给予患者有效的护理干预,具体可通过对于有机械通气史的脓毒性休克患者给予特殊护理,维持良好的血氧饱和度,密切关注患者病情变化,若发现问题需及时通知医师进行对症处理,以避免脓毒性休克患者并发AKI;对于全血Lac水平增高的脓毒性休克患者可通过容量调节实现循环稳定,同时调整中心静脉压,监测乳酸变化,以促进乳酸降至正常范围,预防AKI的发生;对于APACHE Ⅱ评分增高的脓毒性休克患者需实时记录其生命体征,常规吸氧必要时加压维持,使用微量泵进行输液管理,并根据患者评分变化及时调整护理措施,以降低AKI的发生率[8]。
综上,AKI是脓毒性休克患者的多发并发症,且有机械通气史、全血Lac水平增高及APACHE Ⅱ评分增高是脓毒性休克患者并发AKI的危险因素,临床可据此给予脓毒性休克患者针对性的护理干预措施,以预防AKI的发生。

