锥形束CT观察上颌窦分嵴解剖结构的研究进展*
李昕月 米方林 蒋亚梅 王祖娇综述 敬治兴审校
(1. 川北医学院附属医院口腔科,四川 南充 637000;2. 川北医学院口腔医学系,四川 南充 637000)
上颌窦是位于上颌骨内的锥体状空腔,壁较薄,其形状不规则可分为一尖、一基底部以及上、下、前、内侧、后外五个壁,是发育最早的一组鼻窦。胚胎第四个月开始发育,出生后逐渐气化形成小腔而成为窦[1]。与上颌窦相邻的上颌磨牙区是口腔医师重点关注的区域,作为口腔颌面部最大的鼻旁窦,上颌窦解剖形态复杂多样,而上颌窦分嵴的出现,干扰了上颌后牙区的手术操作,大大增加了手术风险。Rancitelli D[2]认为上颌窦分隔等解剖变异会使手术过程复杂化,影响手术效果。自首次提出上颌窦底骨分嵴的概念后,许多研究者都以不同的方法分析、报道了这一解剖结构,包括其整体检出率、分嵴高度、主要分布位置以及牙缺失者检出率,但结果存在较大差异。应用可信的上颌窦分嵴的解剖学数据指导临床是当前口腔医生们迫切需要解决的问题。本文将就上颌窦分嵴解剖结构及临床意义等方面做一综述的研究,为更好地将其应用于口腔诊疗中提供参考。
1 上颌窦分嵴的解剖结构
上颌窦骨分嵴又称上颌窦分隔,是上颌窦内突起的皮质骨,上颌窦的各个部位都可能发生不同高度和走向的分嵴,常见于窦下壁或窦外壁,并把上颌窦底分成数个窦腔,在加强窦骨结构上起着重要作用。典型的窦底骨分嵴形态看起来像一个倒立的“哥特拱门”,通常为棘状、隆起状或锯齿状[3],有较薄的窦黏膜覆盖表面。从窦底经过侧壁到达顶部,上颌窦被分为数个窦腔,其上方的血供也可加速骨的形成[4]。李洲等[5]认为上颌窦分嵴有骨性、膜性或二者均有,膜性分嵴难以发现且当同时存在部分腔隙积液时可呈现出上颌窦囊肿现象,临床中应仔细辨别避免误诊,已有数篇文献报道上颌窦炎被误诊为其他疾病[6-7]。误诊原因主要是上颌窦解剖结构不够熟悉、口腔科常用的二维影像学检查视野范围有限且成像存在扭曲与重叠。上颌窦分嵴的分类定义目前尚无统一标准,鉴于分嵴位置、高度、走向复杂多变、个体变异度较大,行上颌窦区附近手术前,需影成像清晰的三维设备对分嵴进行全面分析[8]。
2 CBCT在观察上颌窦分嵴中的优势及意义
锥形束CT(Cone beam computerized tomography,CBCT)可以从三维立体的角度,充分显示投射区的相关组织结构。传统的二维影像片,如全景X线片存在失真、重叠等问题,易导致读片结果不准确,直接影响治疗效果[9]。使用二维图像根本无法诊断窦分嵴矢状位,因此可能导致错误假设,故必须使用三维图像精确评估上颌窦区的解剖结构[10]。
CBCT对骨组织空间分辨率高、图像质量好、检查操作简便[11]。与螺旋 CT相比,CBCT费用更低,在牙根、牙槽骨和窦腔的成像上更加清晰,测量数据精确,广泛应用于评估上颌后牙区状况,制定治疗方案等方面[12],比全景X线片更可靠[13]。同时CBCT可以在手术计划阶段使用,能过有效规避一些解剖变异,如气化发育不良、窦间隔或骨外生等负面影响。上颌窦分嵴的影像学测量需精确至毫米级别,而CBCT几乎可以检测到所有亚毫米尺度的解剖结构。已有较多的研究证明CBCT是研究上颌窦分嵴的一个非常好的方法,目前已广泛应用与临床工作中。
3 上颌窦分嵴的研究进展
3.1 分嵴的来源
3.1.1 原发性上颌窦分嵴理论 分嵴的形成可能与牙齿的发育及萌出有关,上颌窦骨质逐渐下沉形成窦腔,相继萌出的牙齿之间骨质形成了上颌窦分嵴。
3.1.2 继发性上颌窦分嵴理论 上颌窦分嵴与窦腔气化程度密切相关,而窦腔气化过程受遗传因素和后天因素影响,例如上颌窦炎症、手术、外伤以及全身系统疾病等[14]。
3.1.3 上颌窦不规则气化 上颌窦因上颌后牙缺失发生了不规则气化,因此在上颌窦底壁出现骨间隔,并将该间隔被称之为继发性分嵴。上颌窦气化过程因人而异,甚至每侧都有很大不同[15]。
目前原发性上颌窦分嵴得到了广泛认可,继发性分嵴仍在进一步研究中。
3.2 分嵴的检出率 据近十年的研究报道[3,10,13,16-17]采用CBCT观察上颌窦底骨分嵴的检出率为 9.5%~58%,差异较大,见表1。
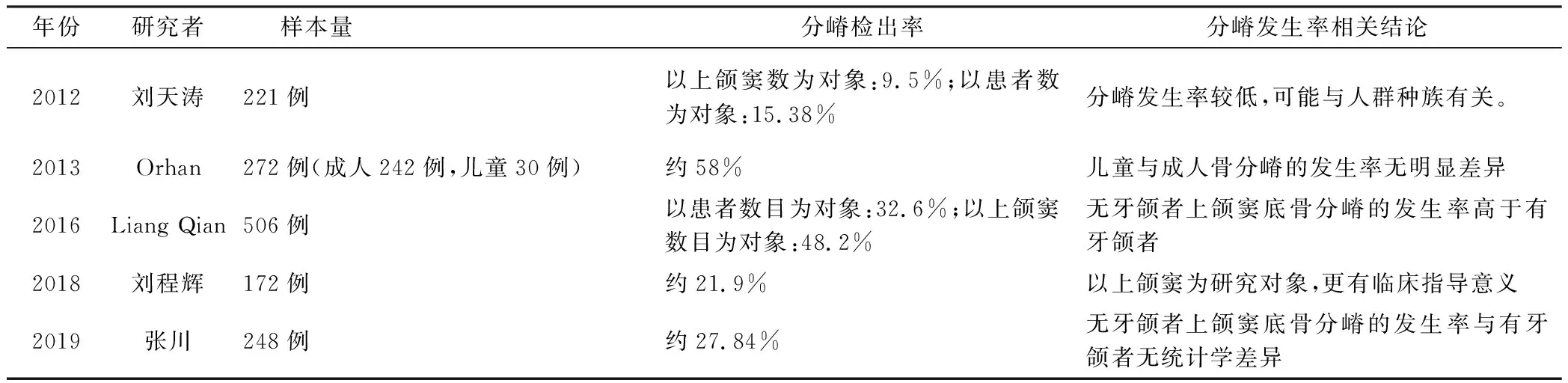
表1 分嵴的检出率的相关研究Table 1 Study on the detection rate of cristae
以往科技相对落后,对上颌窦分嵴的研究依靠尸检,研究结果存在争议,近几年出现了锥形束CT这种高精度的影像设备,研究对象的选择也变得广泛,大大增加了样本量,使检出率的研究结果更加精确,但得到的数据依然不尽相同:Liang Qian[17]的结论与继发性分嵴理论相同,张川[10]则与继发性分嵴理论相悖,无牙颌者上颌窦底骨分嵴的发生率与有牙颌者是否存在差异,需要进一步研究。且张川等发现同一患者分嵴数目多为1个,甚至也可以有2个、3个,这说明上颌窦分嵴的变异很大,这可能归因于研究对象的差异:有的学者以患者个体为研究对象,有的学者以上颌窦为研究对象,且观察方法、对象、样本量、种族因素也可能是造成差异的重要因素。另外,Orhan[13]研究认为骨分嵴的发生率与年龄、性别无明显相关性,但关于性别与年龄的相关文献较少,仍需进一步探索。
3.3 分嵴的位置 将骨嵴仅按照牙齿的位置分为:前部即前磨牙区;中部即第一、二磨牙区;后部即第三磨牙区三部分,这种方法描述上颌窦分嵴的位置并不充分,分嵴作为一个三维结构,可能会出现在水平面、矢状面、冠状面的任意一个平面上。Sakhdari[18]利用CBCT研究分析上颌窦分嵴后,根据继发性上颌窦分嵴理论将分嵴分为前牙组(在第二前磨牙与第一磨牙之间)、中牙组(在第一磨牙与第二磨牙之间)、后牙组(在第二磨牙远端),他们认为,由于上颌磨牙相对于前磨牙的早期缺失,中牙组分嵴最常见,而上颌第一、第二磨牙缺失在种植手术中最常见,在该区域如需增加垂直骨高度进行窦提升术时,要尤其注意上颌窦分嵴的解剖结构。这种方法虽不能完全精确的表达分嵴的位置,但在临床工作中使用较为简便直观,笔者认为关于分嵴位置的描述方法仍需进一步探索。
3.4 分嵴的高度 以往研究认为骨嵴高度至少要达到2.5 mm,而2010年Rosano[19]对颌骨标本进行相关研究时认为骨分嵴应大于3 mm才具有临床意义,并在后期的研究[20]中更新了骨分嵴高度值范围为2.8~8.1 mm。上颌窦分嵴作为一个三维结构,存在倾斜、扭曲等情况,需要通过三维影像分别测量不同位置的高度,有研究者以矢状面为标准测量窦底分嵴前部、中部、后部的高度[21],其平均高度值测量较其他结果差异较大。另外,形成差异的因素也可能是因为测量参照点的不同,有的是从间隔顶部到牙槽嵴,而非窦底。相对短小的骨分嵴对窦区手术影响不大,但中等大小或较长的骨分嵴会增加黏膜破损的风险[22],如果在上颌后牙区手术中剥离黏膜时破坏了分嵴,很可能导致上颌窦黏膜穿孔、出血等诸多并发症,导致手术的失败[23-25],因此术前应仔细测量分嵴的高度。
3.5 分嵴的走向 关于分嵴的走向,Jang等[26]经CBCT研究后发现最常见的是颊腭方向,水平向、近远中向检出率较少,刘薇丽[27]通过CBCT发现分嵴走向分别为颊腭向94%,水平向1.2%,矢状向4.8%;Liang Qian等[17]研究结果为颊腭向93.8%,水平向1.3%,矢状向4.9%。这些结果差异较小,提示我们:在行上颌窦底提升手术时,如果存在较高的、方向为颊腭向的骨分嵴,建议开两个窗,每侧各一,避让分嵴,否则可能因坚硬的分嵴结构而难以提高窦底黏膜,延长椅旁操作时间,增加手术创伤;如果分嵴较短小,则可做一个W形的窗减小穿孔风险,可以剥离黏膜后用凿切开分嵴并将其移除,以便不间断地放置移植物;也可以剥离两侧的窦底黏膜后进行提升。如果为近远中向骨分嵴,则需通过CBCT反复确认植入位点能否避让,当位点位于分嵴外侧无法避开,可考虑侧壁开窗术;当分嵴位于内侧,应慎重选择窦底内提升术。
4 锥形束CT研究上颌窦分嵴的临床意义
4.1 解剖学意义 在人类的四个鼻旁窦中,上颌窦位置较高,一旦感染,开口小不易引流,经久不愈可能转为慢性。上颌骨的解剖结构较下颌骨复杂,上颌窦分嵴又是在在上颌窦的各个部位都可能出现的三维结构,上颌窦区术前CBCT检查显得尤为重要。郑小菲认为术前应仔细观察分析上颌窦底及分嵴位置高度、剩余牙槽嵴高度和宽度等[28],如术前未发现分嵴,术中可能会出现骨折、窦底抬高困难、自体骨碎片移植失败、上颌窦黏膜穿孔等[29]。如经影像学检查发现术区附近有较高的骨分嵴时,就有必要选择其他非创伤性修复方式,或采用侧壁开窗术等方法避让骨分嵴,避免损伤骨分嵴导致分嵴折断或窦底黏膜破裂、出血、感染等并发症。一旦发生较大的上颌窦交通,可选择软组织瓣修复[30]、颊脂垫修复[31]、自体骨修复[32-33]、覆盖或填充材料[34]等方法尽快修补。
4.2 探索施耐德膜成骨潜能 窦底与上颌后牙牙根仅隔一层菲薄的骨板或窦底黏膜,窦底内衬一层假复层纤毛柱状上皮,称为施耐德膜(Schneiderian membrane),膜内含骨祖细胞和间充质干细胞,经生长因子调控后,可促进成骨的发生[4]。但也有学者对施耐德膜自发成骨存在质疑[35-36]:而上颌窦分嵴表面有较薄的窦黏膜覆盖,其形成机制并不清晰,施耐德膜成骨潜能仍有争议,因此研究上颌窦分嵴的形成机制,可以为探索施耐德膜的成骨作用提供新思路。
4.3 对上颌后牙区种植手术的影响 上颌后牙区缺牙后,呼吸产生的负压以及咀嚼力的减弱使上颌窦发生气化,又因牙槽骨吸收导致垂直骨体积的损失,上颌窦底与外侧可能只有纸一样薄的皮质骨[37],为提高骨量常需进行上颌窦底提升术填入人工骨材料进行修复,如果分嵴位置的窦膜粘连较强,可能阻碍术中黏膜的完整剥离,导致窦膜撕裂或窦底穿孔等并发症。Nolan等[38]在一项对359个增厚鼻窦的回顾性研究中发现,与施耐德氏膜完好的鼻窦相比,膜穿孔的鼻窦手术失败的风险增加3倍,鼻窦感染的发生率增加6倍。
4.4 对上颌后牙区根尖手术的影响 根尖手术需要刮除根尖周病变组织并切除感染根尖,而上颌后牙区牙根与窦底邻近,有时甚至突入窦腔[39],为根尖区域的操作增加了治疗难度。因此对患牙根尖的精确定位是手术成功的关键。Kurt[40]行上颌第一磨牙根尖手术时,使用类似于窦底提升的技术:创建一个颊侧开窗将膜抬高获得通路,治疗该患牙所有牙根。而上颌窦分嵴的存在可能使上颌窦穿孔,大大限制了这种手术方式。Thomas[41]强烈推荐使用CBCT制定窦区根尖手术治疗计划,特别是上颌窦扩张深入到牙槽突时。
4.5 对上颌后牙区正畸治疗的影响 正畸治疗中,对于不拔牙矫治的拥挤病例,常需磨牙后移提供间隙;对于拔牙矫治的拥挤病例,有需要磨牙前移关闭间隙。Mukesh K[42]认为上颌窦底垂直向延伸过多时,可能干扰上颌后牙的移动轨迹,增加牙齿移动困难以及牙根吸收的风险,上颌后牙过度萌出和拔除都可能会引起上颌窦向下扩张,发生上颌窦气化,影响上颌后牙区拔牙间隙的关闭。所以正畸过程中,磨牙高效安全地移动需要定期拍摄CBCT来监控牙根和上颌窦间的关系,但是究竟是颊侧骨皮质支抗难以克服,还是上颌窦气化产生的分嵴或是其他因素的干扰,目前缺乏随机对照研究和强有力的循证医学证据。这些问题需要我们更深入的研究。
5 小结与展望
国内外学者都对上颌窦底骨分嵴这一解剖结构进行了相关研究,并认为CBCT是应用于临床诊疗中较好的方法,可清晰地显示上颌窦区的解剖结构,避免误诊及最大程度的减少并发症的发生。目前已认识到上颌窦分嵴存在较多解剖变异,会影响到根尖手术、正畸治疗、种植手术过程的成败,但其发生机制尚未明确。由于研究对象、研究方法以及测量标准的不同,研究结果呈现出较大的差异,无法定量地综合数据。鉴于上颌窦分嵴解剖结构的重要性和现存的争议,还需要更多的样本量、高精度的研究课题,进一步上颌窦分嵴形成机制,统一分嵴各项指标的测量标准,为上颌后牙区临床诊疗提供新思路。

