功能性溢泪患者泪阜肿物切除术后眼表症状和泪液蛋白的特点分析
陈爽
(大连市第三人民医院,辽宁 大连 116033)
眼睛作为人类重要的视觉器官,在很多时候具有关键作用,一般眼睛为球状,里面充满透明的凝胶状物质,同时存在具有聚焦作用的晶状体以及控制进入眼睛光线多少的虹膜。在日常生活中,大脑中约有80%知识都经过眼睛获取,如欣赏美景、学习、工作等均需要用到眼睛,眼睛可辨别亮度、颜色,同时将信息转变为神经信号发送给大脑,进而做出相应反应。但受多种因素干扰,与其他器官一样,眼睛也会发生疾病,常见病包括近视与远视、散光、白内障、青光眼等。溢泪症主要指泪道出现功能障碍,造成泪液外溢,人的眼泪来源于泪腺,泪腺是分泌眼泪的重要器官,主要由细管状腺与导管构成,当眼泪产生后,经泪道排出。如果泪道异常或是泪小点异常,导致泪液无法流入泪道,引发溢泪症。长时间溢泪可导致内眦附近皮肤粗糙、潮红,甚至发生湿疹,加上患者不断向下擦拭,引起下睑外翻,降低美观度。功能功能性溢泪疾病(functionalepiphora)好发于中老年群体,是一种因泪液导流系统出现异常而造成的溢泪性疾病,临床表现为自觉性流泪、迎风加重及视物模糊等,单眼或双眼可同时受累。对患者身心健康造成严重影响[1-2]。近几年,随着人民生活质量的进一步提升,医疗领域中对溢泪相关技术研究进展不断深入,功能性溢泪疾病受到广泛关注。有学者表明,泪阜肿物切除术后,可以改善患者的临床指标。基于此,选择2019年12月至2021年7月我院收治的100例功能性溢泪患者,本文将主要分析功能性溢泪患者泪阜肿物切除术后眼表症状和泪液蛋白的特点,报道如下。
1 资料与方法
1.1 一般资料 选择2019年12月至2021年7月我院收治的100例功能性溢泪患者,男性50例,女性50例,随机分为试验组和对照组,试验组患者年龄60~85岁,平均年龄(65.26±5.23)岁;对照组患者年龄60~85岁,平均年龄(65.69±5.01)岁,试验组病程为3~18 d,平均病程为(7.68±1.23)d;对照组病程为4~18 d,平均病程为(7.67±1.36)d。上述两组基础资料对比差异较小,无统计学意义(P>0.05)。两组患者均满足本次研究所设定的纳入标准,且该研究满足伦理审核批准通过。
1.1.1 纳入标准 ①患者经相关诊断后满足功能性溢泪疾病相关诊断标准。②患者对本次研究目的知悉,且自愿参与到本次研究中。③患者基础资料全。
1.1.2 排除标准 ①患者患有器官功能性障碍疾病,凝血障碍疾病以及感染性疾病等。②患有精神类疾病以及无法配合本次研究的患者。③基础资料不全,且中途退出的患者。
1.2 方法
1.2.1 对照组 患者行单纯泪阜肿物切除手术进行治疗,即只需切除相应的肿物而不需要进行术后的结膜固定。
1.2.2 试验组 患者在对照组基础上,联合结膜固定。盐酸奥布卡因滴眼液进行表面麻醉,初步评估患者需要切除的量,常规消毒,铺巾,开睑器开睑,运用肾上腺素(1∶200 000)+2%利多卡因对术区进行局部浸润麻醉。从泪阜中央开始,以略呈竖椭圆形轨迹,使用显微镊子、剪刀切除部分泪阜组织,然后切口向下方延伸至穹隆部结膜,切除部分结膜组织,最后用8-0丝线将结膜与巩膜固定缝合,值得注意的是,结膜面应平整无皱褶。
1.3 观察指标 分析患者手术前后眼表症状[包括泪膜破裂时间(BUT)、基础泪液分泌试验(SIT)、眼表疾病指数(OSDI)、角膜荧光素染色(FL)及泪河高度(TMH)]测量;分析患者手术前后泪液蛋白指标[总蛋白量(TP)、乳铁蛋白(LF)、溶菌酶(LZM)、分泌型免疫球蛋白A(sIgA)]。对患者治疗有效率进行评价,按照患者的眼表症状改善情况进行评估,疗效等级为显效、有效及无效,其中显效为患者治疗后相关症状均消失,有效表示患者治疗后相关症状有明显改善,无效为患者治疗后相关症状无任何改善。计算公式=(显效例数+有效例数)/总例数×100%。运用SF-36量表评估患者治疗前后的生活质量,评分越高说明患者的生活质量较高。应用我院自制的满意问卷表调查对两组患者的总满意度进行调查,采取百分制,根据分数高低分为非常满意、比较满意、满意和不满意,非常满意为90~100分,比较满意为70~89分,满意为50~69分,不满意为≤49分,总满意度为(非常满意+比较满意+满意数)/总例数×100%。
1.4 统计学方法 用SPSS 17.0软件对数据进行统计和整理,用(±s)来表示,计数资料用(χ2)校验,P<0.05,差异具有统计学意义。
2 结果
2.1 两组患者手术前后眼表症状对比 手术前,两组患者OSDI、BUT、SIT、TMH、FL等眼表症状指标比较无显著性差异,P>0.05;手术后1个月,试验组患者上述眼表症状指标均优于对照组,P<0.05。见表1。
表1 两组患者手术前后眼表症状对比(±s)
注:BUT:泪膜破裂时间;SIT:基础泪液分泌试验;tear meniscus height:泪河高度;FL:角膜荧光素染色。
2.2 两组患者泪液蛋白指标对比 手术前,两组患者TP、LZM、LF、sIgA等泪液蛋白指标,P>0.05;手术后1个月,试验组患者上述泪液蛋白指标均优于对照组,P<0.05。见表2。
表2 两组患者泪液蛋白指标对比(±s)
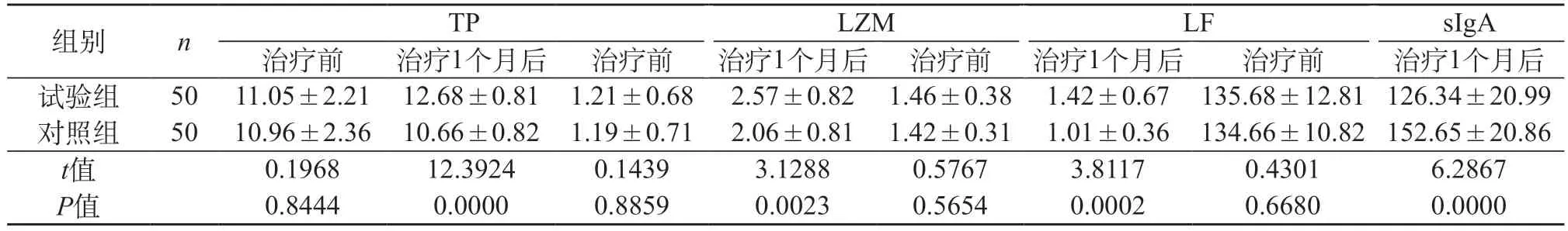
表2 两组患者泪液蛋白指标对比(±s)
注:TP:总蛋白量;LZM:溶菌酶;LF:乳铁蛋白;sIgA:分泌型免疫球蛋白A。
2.3 两组患者治疗有效率对比 由研究数据可见,试验组治疗有效率为96.00%;对照组治疗有效率为82.00%。试验组治疗有效率相比较对照组更高(P<0.05)。见表3。
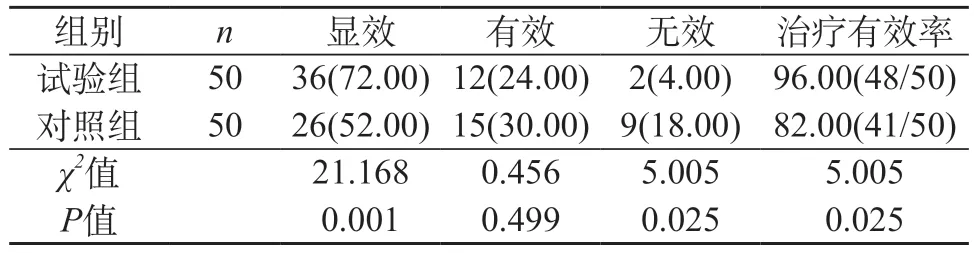
表3 两组患者治疗有效率对比[n(%)]
2.4 两组患者治疗前后生活质量评分对比 治疗前两组患者生活质量对比差异无显著性差异(P>0.05)。治疗后,试验组生活质量较对照组更高(P<0.05)。见表4。
表4 两组患者治疗前后生活质量评分对比(分,±s)
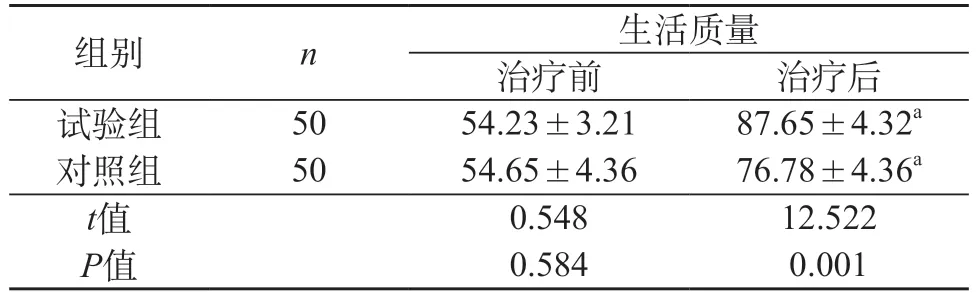
表4 两组患者治疗前后生活质量评分对比(分,±s)
注:组内治疗前后对比,aP<0.05。
2.5 两组患者的总满意度对比 试验组的总满意度为92.00%,对照组的总满意度为82.00%,试验组高于对照组(P<0.05)。见表5。
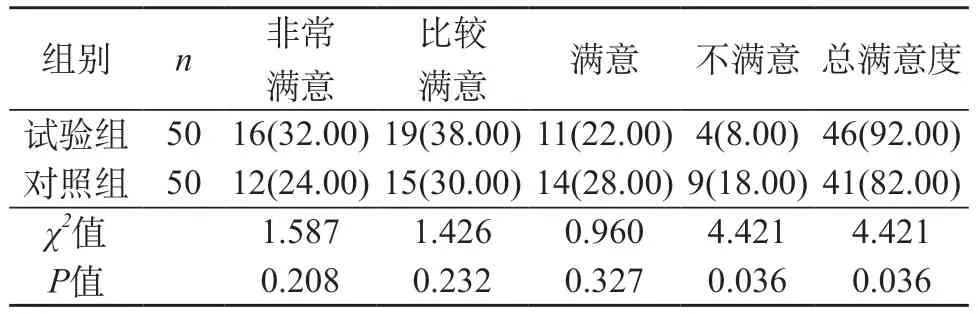
表5 两组患者的总满意指数对比[n(%)]
3 讨论
引起溢泪的原因有多种,如眼睑位置异常、泪小点异常以及泪道异常等,其中眼睑位置异常指下睑外翻,使泪小点无法贴附在眼球表面,泪小点异常指泪小点外翻、闭塞、狭窄或是没有泪小点,造成泪液无法流入泪道。正常情况下,人的泪小点有4个,左右眼上下分别1个,位于内眦部上下睑缘,直径在0.2~0.3 mm,上下泪小点向内走行,合成泪总管,然后继续向内通入泪囊,泪囊向下即为鼻泪管,与鼻腔相连。泪道异常多指由于外伤、炎症、发育异常、肿瘤以及瘢痕收缩或是鼻腔疾病让泪道狭窄或是堵塞,导致出现溢泪。正常人体眼睛主要从左上方泪腺分泌眼泪,以冲刷眼球,保持动态平衡,属于正常泪液循环,当泪液分泌过多来不及流入泪道时称为流泪,流泪是人类的正常生理功能。对于溢泪,临床上多采取结膜囊荧光素钠染色,2 min后观察患者的侧鼻孔,假如流出有色液体,说明泪道通畅,若没有出现有色液体,则代表泪道排出系统异常,很有可能是溢泪引起。功能性溢泪疾病(functional epiphora)好发于中老年群体,是眼科常见疾病,该病发生机制复杂,致病因素多样,包括:球结膜松弛、泪道泵功能不全、鼻炎等[3-6]。相功能性溢泪患者可自觉流泪,若迎风可加重症状,同时伴有眼球干涩、视物模糊等不适症状,对患者的工作、生活产生较大的影响。近年来,随着溢泪相关性疾病研究的不断深入,功能性溢泪疾病得到了各界学者的高度重视,且获得了较大进展。
有学者表明,泪阜肥大是导致患者出现功能性溢泪疾病的解剖学因素之一。临床中见到溢泪患者,除考虑泪液分泌过多、泪道出现阻塞之外,还需要将泪阜因素考虑其中[7]。泪阜位于半月皱襞内侧,表现为卵圆形,在其上部可见乳头和细小毛发,站在胚胎角度,泪阜为下睑中的一部分,高约5 mm,宽约3 mm,表面有无角化的复层鳞状上皮,上皮中包括皮脂腺,在基质内的结缔组织中,存在少量平滑肌纤维,与内直肌有密切联系。影响泪阜出现相关疾病的因素有内源性和外源性两类,内源性因素如眼眶、结膜、面部皮肤等部位发生炎症、肿瘤和损伤,进而蔓延到泪阜。此外,人体各个器官的病灶、炎症与某些寄生虫等,都可经过血液或是淋巴循环转移到泪阜,引起病变,年龄是造成泪阜肥大的重要因素,老年性泪阜肥大是导致功能性溢泪的主要原因。
本次研究过程中,尽可能地将各类干扰性因素排除,指导全部患者在同一条件下接受检测,以期将测量的误差降到最小。检测功能性溢泪的方式有泪道冲洗法、荧光素液检查法等,必要时还可进行X线碘造影,利用泪囊冲洗针头通过泪小管注入对比剂,然后马上摄取前后位与侧位照片,帮助了解泪道堵塞部位和泪囊大小。
泪阜肿物作为功能性溢泪疾病出现的关键性因素之一,会对患者泪液引流造成一定的影响。致病机制有以下4种:其一,在患者眨眼时,泪阜肿物可阻塞泪小点,使泪液虹吸作用受到阻碍,进而导致溢泪出现。其二,泪阜肿物使泪液表面和泪小点之间的接触受到一定的影响,导致泪小点出现轻度外翻而出现溢泪现象。其三,泪阜肿物使患者的眼表毗邻区域的泪膜出现不稳定状况,分泌反射性泪液。其四,泪液停留在患者睑外翻位置时,可导致患者的泪液积于泪湖[8-11]。本文通过比对两组患者在手术后1个月的具体情况,试验组患者眼表症状优于对照组,P<0.05;试验组患者泪液蛋白指标优于对照组,P<0.05,由研究结果数据方面上可见,试验组治疗有效率为96.00%;对照组治疗有效率为82.00%。试验组治疗有效率相比较对照组更高(P<0.05)。治疗前两组患者生活质量对比差异较小,不具备统计学意义(P>0.05)。经治疗后,试验组生活质量相比较对照组更高(P<0.05)。组内治疗后与治疗前对比,其差异具有统计学意义(P<0.05)。试验组的总满意度为92.00%,对照组的总满意度为82.00%,试验组高于对照组,差异具有统计学意义(P<0.05)。表明两种治疗模式对患者的泪膜产生的影响有所不同,试验组手术治疗模式更有利于提升患者泪膜的稳定性,同时提升生活质量,拉进护患关系,整体效果良好。
功能性溢泪疾病患者泪液的生成、流动、分布及排出都存在异常,导致患者眼表泪液学出现明显改变。有研究表明,泪液中有90.00%的成分是蛋白质,在人体眼表免疫防疫中承担着非常关键的作用,泪液中蛋白质含量出现异常与疾病发生具有较为紧密的关联。泪膜内富含的乳铁蛋白、溶菌酶以及sIgA等其他抗菌成分是眼表中第一道防御性屏障,其中乳铁蛋白有较强的免疫调节功效及抗感染功效,除了抵御眼表不被外界侵袭,还可以促使溶菌酶发挥抗菌功效,与sIgA具有较强的协同作用[12-14]。
朱林等[15]研究表明,乳铁蛋白可以促使人体受损的角膜上皮细胞愈合,若乳铁蛋白含量降低,会提高各类眼表疾病发生的概率。对此,需要细致对患者的泪液蛋白含量进行测量,全面了解眼表微环境发生改变后眼泪蛋白变化的具体状况,系统分析发病机制,进而针对性地给予治疗和干预。本文试验中运用的结膜固定术,将多余的结膜去除,而后固定在巩膜上,可使患者的眼表结膜更为平整,术后不易造成睑球粘连,可以很好的保护眼表微环境,有效改善患者临床症状和视觉质量,治疗效果得到明显提升。因此,对符合条件的泪阜肥大患者,行部分泪阜切除联合结膜固定术,对溢泪疾病更为安全、便捷、高效[16-18]。
目前,功能性溢泪的病因和发病机制逐渐被大家发现和认识,但功能性溢泪的流行病学资料缺乏,进行大规模、多中心的流行病学调查,以及较大规模循证医学的研究是很有必要的。随着眼表疾病和溢泪相关疾病研究的进一步深入,功能性溢泪将逐渐受到人们的广泛重视,功能性溢泪的治疗也会随之上一个新的台阶。
综上所述,本研究将泪阜肿物切除术引入到对功能性溢泪的治疗中,显著改善了患者眼表的各项指标,值得临床运用与推广。但是,在对功能性溢泪疾病进行诊断时,标准并不是唯一的,对疾病的发生机制和疗效评定还有待进一步的探究。

