床旁超声指导早期液体复苏在脓毒性休克患者治疗中的应用价值
赵冬冬,吴青峰,徐胜华,窦勇
脓毒症是由细菌感染所导致的致死性综合征,患者死亡率较高[1]。其中脓毒性休克是导致脓毒症患者死亡的主要原因[2]。脓毒症的早期发作中,细胞因子风暴、免疫抑制和心脏功能障碍是导致脓毒性休克的主要原因[3]。目前,治疗脓毒性休克主要采用早期液体复苏。其不仅可改善机体血容量不足等状况,亦有利于组织及器官灌注压恢复[4]。但脓毒性休克患者液体补充量不足或过量均会影响预后,从而增加患者病死率[5-6]。床旁超声作为一项无创、无辐射的检查手段广泛应用于急诊、重症监护病房,对快速评估血容量,指导液体复苏具有重要价值。本研究探讨床旁超声检测指导下早期液体复苏对脓毒性休克患者治疗的影响,报道如下。
1 资料与方法
1.1 一般资料 选取2019 年10 月至2020 年1 月杭州市大江东医院收治的脓毒性休克患者60例,均符合脓毒性休克相关诊断标准[7];排除免疫类疾病者及无法进行超声检查者。按照随机表法分为观察组和对照组,各30 例。两组一般资料差异无统计学意义(均P >0.05),见表1。本研究经医院伦理委员会审批[批件号:研伦第(2019-084)],患者均签署知情同意书。
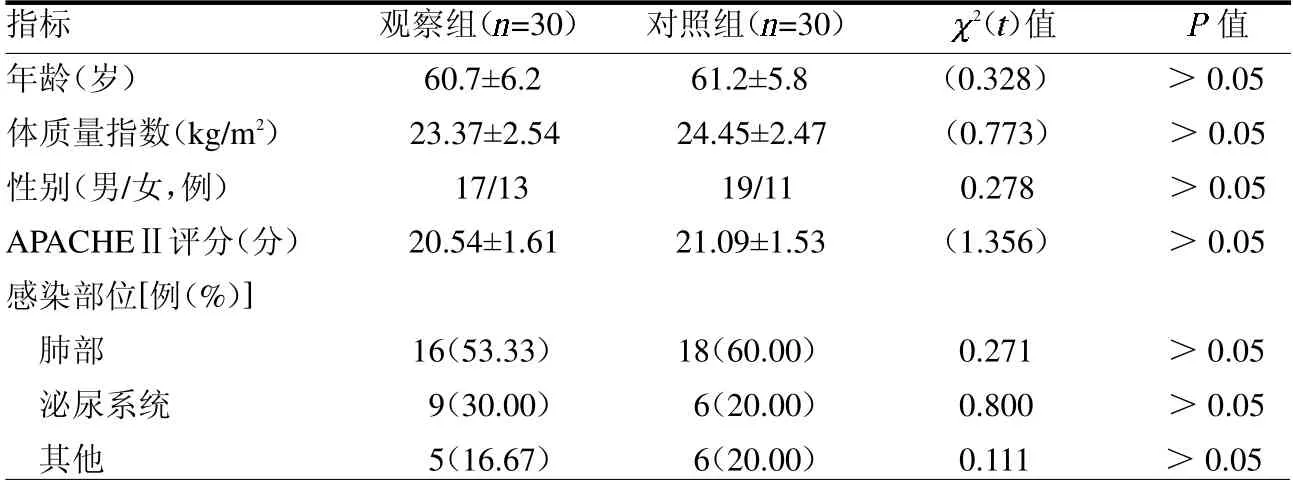
表1 两组一般资料比较
1.2 方法 所有患者均予以抗菌药物治疗,静脉注射多巴胺,视患者病情给予血管活性物(如米力农、左西孟旦、前列环素等)治疗,并采用心电监护仪监测患者各项指标。对照组以中心静脉压(CVP)为依据对晶体液进行调整。观察组采用床旁超声对患者胸骨旁的长轴、短轴、心尖四腔、下腔静脉及剑下四腔切面(图1)进行扫描操作,计算射血分数、心脏排血量,测量呼气及吸气下腔静脉的内径,得出呼吸变异率。以呼气末下腔静脉的内径、变异度、射血分数等指导完成液体。两组复苏的目标为CVP 达到8~12 mmHg(1 mmHg≈0.133 kPa),平均动脉压≥65 mmHg,尿量>0.5 ml·kg-1·h-1,中心静脉血氧饱和度(ScvO2)≥0.70。
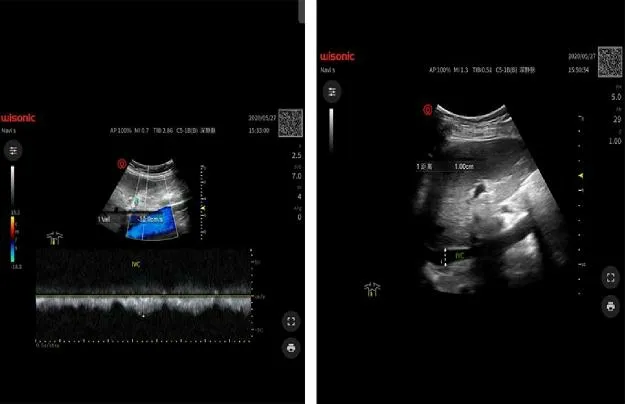
图1 床旁超声扫描
1.3 观察指标(1)两组住院时间、机械通气时间、最终液体复苏液量、血管活性药物用量及病死率。(2)两组治疗前和治疗24 h 后血流动力学指标,包括心率(HR)、平均静脉压(MVP)、CVP 和ScvO2。(3)两组治疗前后心功能指标,包括左室射血分数(LVEF)、心脏指数(CI)、收缩时间比(STR)、心率变异性(HRV)(24 h 全部窦性R-R 间期的标准差)。(4)两组血清炎症因子水平,治疗前和治疗24h后清晨抽取外周静脉血5ml,离心,取上清,保存在-20 ℃待测。采用酶联免疫试剂(ELISA)检测血清肿瘤坏死因子-(TNF-)、白介素-6(IL-6)、白介素-8(IL-8)和C 反应蛋白(CRP)水平,所用试剂盒均购置R&D 公司。(5)两组免疫功能水平,包括CD3+、CD4+、CD8+、CD4+/CD8+及NK 细胞的水平,采用流式细胞仪(美国BD 公司)检测。
1.4 统计方法 采用SPSS 21.0 统计软件进行分析,计数资料以百分率(%)表示,采用2检验;计量资料以均数±标准差表示,采用t 检验。P <0.05 为差异有统计学意义。
2 结果
2.1 两组住院时间、机械通气时间、最终液体复苏液量、血管活性药物用量及病死率比较 两组血管活性药物用量差异无统计学意义(P>0.05),观察组住院时间、机械通气时间、最终液体复苏液量及病死率均低于对照组(均P <0.05)。见表2。
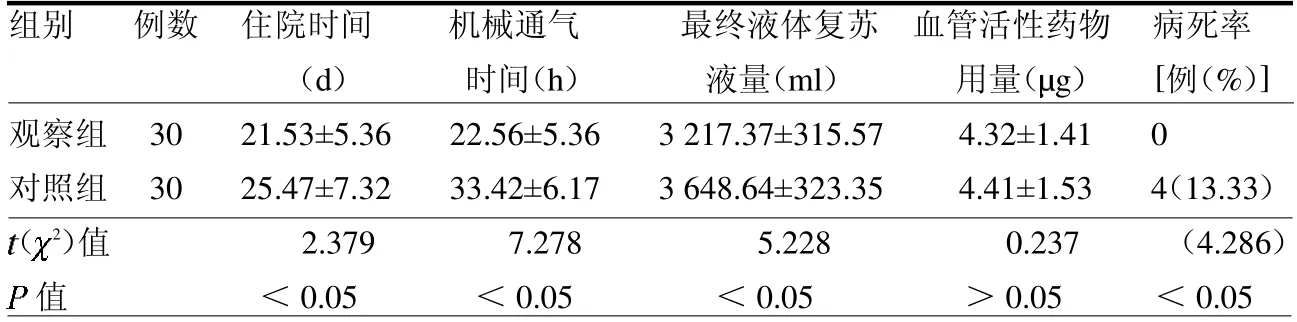
表2 两组住院时间、机械通气时间、最终液体复苏液量、血管活性药物用量及病死率比较
2.2 两组血流动力学指标比较 治疗前,两组HR、MVP、CVP 和ScvO2差异均无统计学意义(均P>0.05);治疗后,两组MVP、CVP 和ScvO2明显上升(均P <0.05),且观察组均高于对照组(均P <0.05)。见表3。
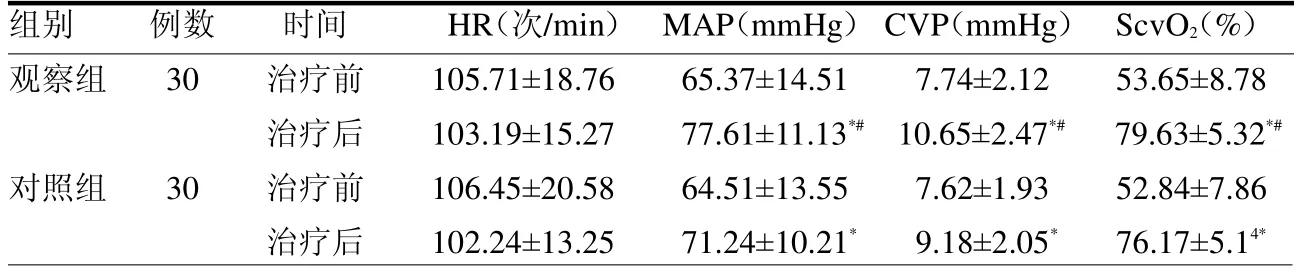
表3 两组血流动力学指标比较
2.3 两组心功能指标比较 治疗前,两组LVEF、CI、STR 及HRV指标差异均无统计学意义(均P >0.05);治疗后,两组LVEF、CI 及HRV 指标均显著增加,STR显著降低(均P <0.05),且两组差异均有统计学意义(均P <0.05)。见表4。
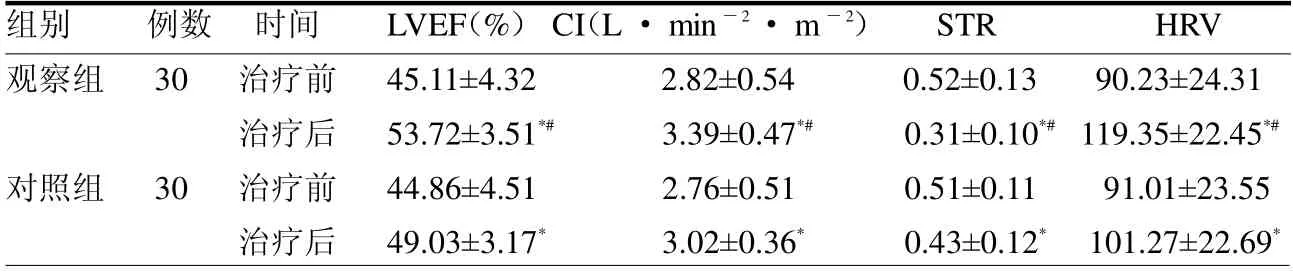
表4 两组心功能指标比较
2.4 两组血清炎症因子水平比较 治疗前,两组炎症因子TNF-、IL-6、IL-8 和CRP 水平差异均无统计学意义(均P >0.05);治疗后,两组TNF-、IL-6、IL-8 和CRP 水平均降低(均P <0.05),且观察组均低于对照组(均P <0.05)。见表5。
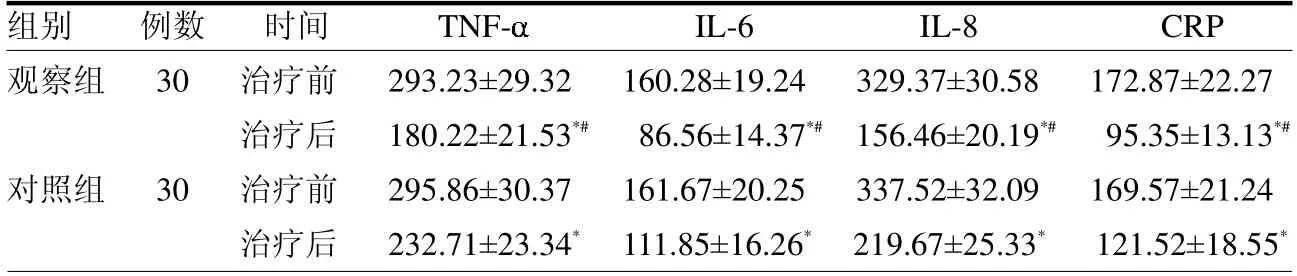
表5 血清炎症因子水平比较 pg/ml
2.5 两组免疫功能水平比较 治疗前,两组免疫功能指标差异均无统计学意义(均P >0.05);治疗后,两组CD3+、CD4+、CD8+、CD4+/CD8+比值和NK细胞水平均升高(均P <0.05),且观察组CD3+、CD4+、CD4+/CD8+比值和NK细胞水平高于对照组(均P <0.05)。见表6。

表6 两组免疫功能水平比较
3 讨论
脓毒性休克为细菌感染所致,具有较高发病率和病死率。Rivers 等[8]研究指出,早期液体复苏可改善患者病症,从而降低病死率,并提出了早期目标导向治疗。但液体复苏也存在一定的局限性,复苏不充分或过度均会增加患者死亡风险。因此,患者早期液体复苏时进行适时的监测管理对临床结局至关重要。床旁超声监测技术具有无创、准确、动态、重复性高等优点,对指导早期液体复苏具有重要意义。本研究发现,观察组住院时间、机械通气时间、最终液体复苏液量及病死率均低于对照组,血流动力学指标(MVP、CVP和ScvO2)高于对照组。此外,本研究还发现,两组治疗后LVEF、CI 及HRV 指标均显著增加,STR 显著降低,且观察组明显优于对照组。由此可见,采用床旁超声检测疗效更好,且组织灌注和心功能均得到显著改善。
患者机体发生大量炎症反应及其免疫功能紊乱是导致脓毒性休克的主要原因[9-10]。TNF-参与炎症反应,并可促使机体发生炎症性损伤[11]。IL-6 可诱导炎性细胞聚集,促进细胞黏附[12]。IL-8 及CRP在机体出现创伤及感染等状况时迅速升高,且其水平会随着症状减轻而迅速下降。CD3+、CD4+、CD8+及CD4+/CD8+可反应机体免疫功能,当CD4+/CD8+下降时,意味患者免疫功能下降[13-14]。NK细胞可参与机体的免疫调节。卢露等[15]发现,血流动力学监测下液体复苏可有效改善机体免疫状态和炎性反应程度。要莉莉等[16]研究指出,重症超声指导下液体复苏可有效减轻炎症因子,提高机体免疫功能。本研究发现,相较于对照组,观察组治疗后TNF-、IL-6、IL-8 和CRP水平下降更明显;CD3+、CD4+、CD4+/CD8+比值和NK 细胞明显增加。由此可见,通过床旁超声,可及时准确地观察液体复苏情况,并给予积极干预治疗,有利于减轻患者炎症反应,以及促进免疫功能的恢复。

